局部晚期宫颈癌螺旋断层放疗同步化疗早晚期不良反应和疗效观察
2016-10-18姚波王树鹤王雅棣刘清智路娜
姚波 王树鹤 王雅棣 刘清智 路娜
中国人民解放军陆军总医院1放疗科,2妇产科,北京100700
局部晚期宫颈癌螺旋断层放疗同步化疗早晚期不良反应和疗效观察
姚波1#王树鹤2王雅棣1刘清智1路娜1
中国人民解放军陆军总医院1放疗科,2妇产科,北京100700
目的分析局部晚期宫颈癌螺旋断层调强(HT)放疗同步顺铂化疗和高剂量率(HDR)腔内照射的早晚期不良反应及疗效。方法选取接受根治性放疗的Ⅰb~Ⅲb宫颈癌患者46例。外照射采用HT-IMRT,14例盆腔淋巴结受累进行勾画定义为GTVnd,临床靶区(CTV)包括盆腔淋巴结区(6例扩大野包括腹主动脉旁淋巴结区),GTVnd、全部子宫、宫颈及阴道,外扩0.8~1 cm构成计划靶区(PTV)。PTV中位剂量50.4 Gy(45~50.4 Gy),常规分割;同步顺铂化疗,40 mg/m2/周;外照射30~40 Gy后联合HDR腔内照射,HDR的A点中位剂量30 Gy(30~36 Gy),总的A点生物等效剂量(EQD2)90.3 Gy(84.9~98.3 Gy)。治疗期间每周及治疗后1~24个月评价不良反应及疗效。结果24例患者完成4~5周期同步化疗,22例患者仅完成2~3周期同步化疗。3级不良反应包括:白细胞减少9例(19.6%),腹泻2例(4.3%),恶心5例(10.9%)及呕吐1例(2.2%);晚期3级不良反应2例:1例直肠出血,1例膀胱出血;无4级,5级不良反应发生。2年内无复发生存率、无病生存率及总生存率分别为91.7%、86.0%及97.1%。结论局部晚期宫颈癌螺旋断层调强放疗同步每周顺铂化疗联合HDR腔内照射,不良反应以血液学反应和恶心为主,晚期不良反应小,近期疗效较好。
宫颈恶性肿瘤;螺旋断层放疗;不良反应;同步化疗
Oncol Prog,2016,14(6)
多数研究已证实同步放化疗可提高局部晚期宫颈癌的局部控制率及降低远端转移[1-3],但放化疗带来的早晚期不良反应影响患者生活质量,也是临床治疗中不能忽视的问题。在放射治疗方面,通过不断改善放疗设备及放疗方案设计的精确度,降低治疗误差,从而提高肿瘤区的照射剂量,同时降低周围正常组织及器官的受照剂量,以达到提高疗效、降低不良反应的目的。当前宫颈癌治疗中4野箱式照射正逐渐被调强放射治疗(intensity-modulated radiation therapy,IMRT)取代。经剂量学研究和临床研究证实,后者的多角度照射能更好地保护正常组织,明显降低腹泻、血液学等不良反应[4-5]。螺旋断层放疗(helical tomotherapy,HT)是一种新型的高精度的调强放疗设备,将兆伏级CT(MVCT)与加速器整合,每日放疗前可进行CT图像扫描,通过解剖结构的在线配准校位,最大限度减少摆位误差。同时HT采用360度旋转照射,较固定射野的传统IMRT更具剂量学优势。已有多个研究证实,HT靶区的适形性和均匀性均优于传统IMRT,在盆腔肿瘤治疗中能减少小肠、膀胱、骨盆的高剂量区照射体积[6-9]。但剂量学优势是否能转化为临床优势,目前有关HT在宫颈癌的治疗中的早晚期不良反应及疗效研究仍有限。本研究初步分析了46例采用HT同步化疗联合高剂量率(high-dose-rate,HDR)腔内照射治疗局部晚期宫颈癌患者的不良反应及疗效,为HT在宫颈癌治疗方面提供临床依据。
1 对象与方法
1.1研究对象
选取2012年1月至2014年1月陆军总医院收治的宫颈癌患者46例。根据国际妇产科联盟(FIGO)推荐的临床分期标准患者处于Ⅰb~Ⅲb期。全部患者均采取根治性放疗,治疗前患者均经宫颈肿物活检病理证实为鳞癌,且均进行了妇科腔内超声、盆腔核磁或CT、胸腹部CT及血液学检查。患者中位年龄为49岁(34~74岁),中位肿瘤最大径为4 cm(2~7.6 cm),其他临床特征见表1。
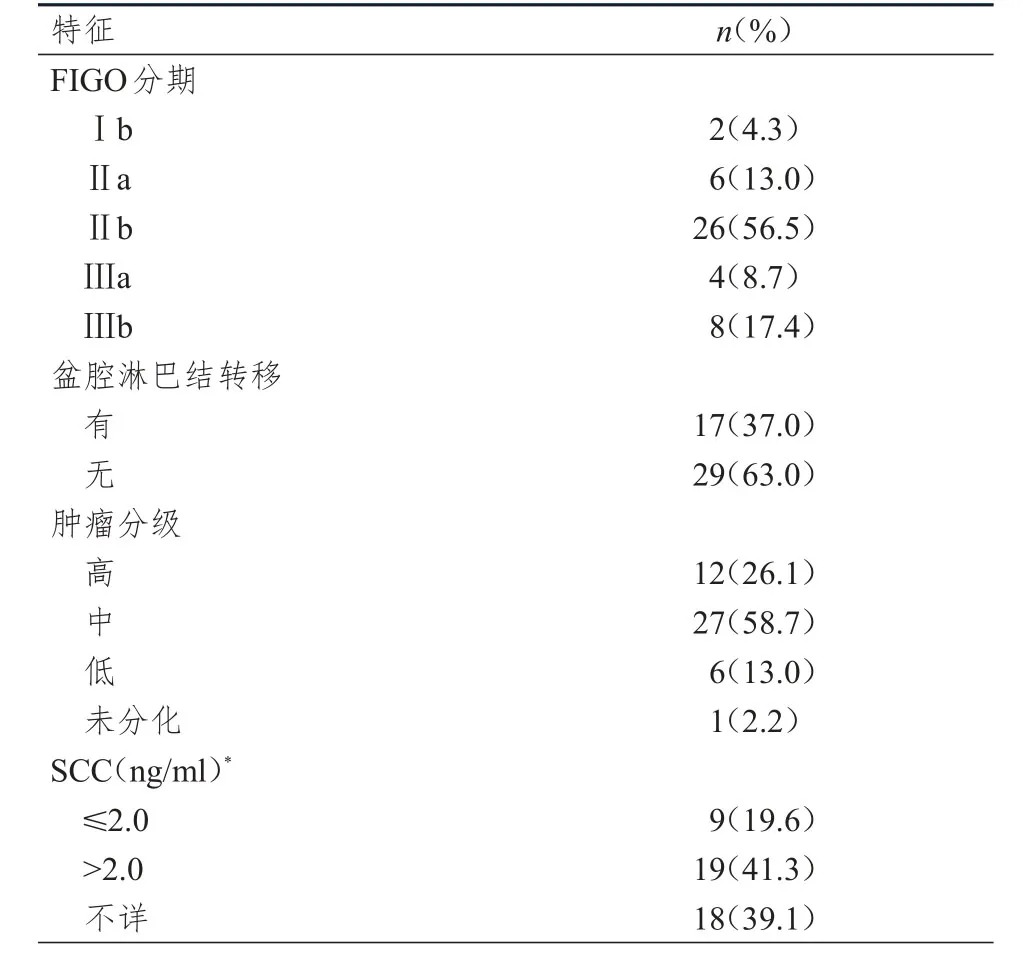
表1 46例宫颈癌患者的基本临床特征
1.2HT定位及靶区勾画
全部患者均采用模拟CT定位,仰卧位,水解热塑体膜固定。扫描前1 h口服泛影葡胺10 ml及水800 ml以显示小肠并适度充盈膀胱,扫描前静脉注射照影剂碘氟醇。扫描范围从第10胸椎下缘至股骨中段,5 mm层厚,通过局域网传至医科达公司的Pinnacle39.2计划系统。
靶区勾画:14例患者根据影像学检查结果诊断存在盆腔淋巴结转移,肿大的淋巴结在靶区勾画时定义为GTVnd;临床靶区体积(clinical target volume,CTV)包括宫颈和全部子宫及宫旁、阴道上1/3(阴道未受累)或肿瘤下4 cm(阴道上1/3受累)或全部阴道(阴道下1/3受累),左右髂内、髂外、闭孔及骶3以上的骶前淋巴引流区,并包括GTVnd。6例患者进行扩大野照射(上界至肾动脉水平)。计划靶区体积(planning target volume,PTV)为CTV外扩0.8~1 cm,PGTVnd为GTVnd外扩0.8 cm。PTV与PGTVnd采用同步补量技术同步完成。危及器官(organ at risk,OAR)勾画双侧股骨头、骨盆(髂骨、骶骨、尾骨、坐骨及腰3~5椎体,扩大野照射勾画椎体至靶区上1个椎体)、膀胱、第3腰椎下缘以下范围内的小肠环及结肠(扩大野照射勾画至PTV上3 cm)及照射野内的脊髓。
处方剂量:95%PTV中位剂量50.4 Gy(45~50.4 Gy),单次剂量1.8~2 Gy,95%PGTVnd中位剂量60.1 Gy(55~64 Gy),单次剂量2.05~2.4 Gy。勾画完成的CT图像传至Hi-Art TomoTherapy 4.1.2.2工作站(Tomotherapy Incorporated,Madson,WI)进行逆向IMRT计划设计及验证。计划完成后被传至TomoTherapy Hi-ArtⅡ进行治疗,每次治疗前采用MVCT扫描照射的PTV,并参照定位时的KVCT图像进行配准并校正。
1.3腔内照射
全部患者在HT照射30~40 Gy时开始HDR照射,1次/周,30~36 Gy/5~6次。总的A点等效生物剂量(EQD2)为90.3 Gy(84.9~98.3 Gy)。全组患者的中位治疗时间为57 d(52~62 d)。
1.4同步化疗
全部患者从放疗第1天开始给予顺铂40 mg/m2静脉滴注,每周1次,至放疗结束。5例患者因局部肿瘤较大,放疗前给予子宫动脉介入顺铂(75 mg/m2)化疗1~2次。
1.5随访及不良反应评价
全部患者治疗期间每周记录放射治疗和化疗不良反应,不良反应评价采用CTCAE 3.0版标准[10]。治疗结束后1个月随访1次,以后每3个月随访1次至1年,1年后每6个月随访1次至满2年。中位随访时间20个月(11~30个月)。
1.6统计方法
采用SPSS 15.0统计软件处理研究数据,Kaplan-Meier方法分析2年的总生存率(OS),无复发生存率(RFS)和无病生存率(DFS)。
2 结果
2.146例患者早期和晚期不良反应
24例(52.2%)患者完成4~5周期化疗,22例(47.8%)仅完成2~3周期化疗。早晚期不良反应详见表2。早期3级白细胞降低、腹泻、恶心、呕吐分别为19.6%、4.3%、10.9%和2.2%;晚期3级不良反应2例(严重的直肠和膀胱出血各1例);无≥4级的不良反应发生。

表2 46例宫颈癌患者的早期和晚期不良反应[n(%)]
2.246例患者的临床疗效
46例患者2年的RFS、DFS和OS分别为91.7%、86.0%和97.1%;3例局部复发(2例原位复发,1例宫颈和盆腔淋巴结均复发),3例远端转移(1例纵隔淋巴结转移,1例肺和肝同时转移,1例仅肺转移);1例患者(Ⅲb期)死亡。
3 讨论
螺旋断层放疗(HT)采用旋转照射,并装有MVCT在线摆位,治疗精度大大提高,因此降低了临床靶区(CTV)到计划靶区(PTV)的外扩体积,也就减少了危及器官(OAR)与PTV的交集体积,降低了OAR接受中高剂量照射的体积[6-9]。本研究中CTV到PTV外扩0.8~1 cm,而传统IMRT治疗时外扩1~1.5 cm。通过MVCT也可在线观察膀胱充盈程度,指导患者放疗前饮水量及饮水时间,对膀胱的保护更个体化。Marnitz等[11]通过剂量学研究证实,采用HT治疗宫颈癌比传统IMRT提高靶区适形度和剂量均质性,小肠照射体积明显缩小。但是HT治疗宫颈癌的急性、晚期不良反应及近远期疗效研究较少,更未发现HT治疗与传统IMRT的比较性研究。
临床实践中出现≥3级的不良反应往往需要中断治疗,待不良反应恢复后继续治疗,使总治疗时间延长,而宫颈癌放疗中总治疗时间长短与预后相关[12]。因此降低≥3级急性不良反应可防止疗效的降低。本研究采用HT放疗同步顺铂化疗联合HDR内照射,早期3级的不良反应以白细胞降低(19.6%)及恶心(10.9%)为主,3级急性腹泻仅4.3%,无3级膀胱炎发生,晚期3级严重不良反应仅2例(直肠及膀胱出血各1例)。未发生任何4/5级的早晚期不良反应。来自台湾的Chen[13]研究109例局部晚期宫颈癌,IMRT同步化疗,≥3级急性胃肠道反应2.3%,血液毒性23.9%;晚期3~4级直肠炎4.5%,3~4级膀胱炎3.4%,与本研究比较,急性血液学不良反应高,而胃肠道不良反应低。但是远期不良反应明显高于本研究的HT治疗。本研究中同步化疗PDD方案均给予顺铂40 mg/m2,而Chen[13]研究中采用30~40 mg/m2,可能是导致胃肠道反应略高尤其是恶心比例较高的因素之一。Du等[14]研究的IMRT治疗,晚期≥3级膀胱炎7.0%,直肠炎5.3%,未见3级及以上不良反应,但该研究采用前30 Gy全盆IMRT,后30 Gy仅照射盆壁淋巴结及宫旁,避开了阴道、宫颈及子宫,后者用HDR补量,因此小肠、直肠、膀胱受照剂量明显降低,因此不良反应较低。Kidd等[15]研究135例宫颈癌采用IMRT治疗≥3级晚期直肠、膀胱不良反应发生率6%,其中直肠阴道瘘2例,小肠梗阻2例,大肠梗阻2例,4级膀胱炎1例。与以上研究相比本研究早期不良反应与传统IMRT类似,但晚期不良反应发生率低于IMRT,尤其是严重不良反应(仅见直肠膀胱严重出血各1例),而未发现阴道瘘、肠梗阻等其他严重不良反应。
本研究中晚期1例严重的膀胱出血患者经每周2次膀胱灌注维生素B12及地塞米松后,1个月后治愈;另1例直肠严重出血患者经肛门每日灌注上述药物2个月后治愈。
目前宫颈癌采用HT放疗的研究并不多见,Chang等[16]分析15例HT根治放疗宫颈癌同步化疗也表明晚期不良反应非常低,仅1例发生3级胃肠反应,而无其他任何3级及以上不良反应。与本研究相类似,Chang等认为宫颈癌采用HT同步化疗及HDR治疗对直肠、小肠及膀胱的保护较为理想,为进一步提高局部剂量提供了可行性。
由于随访时间较短,本文仅分析了2年的疗效,RFS、DFS和OS分别为91.7%、86.0%和97.1%。Chang等[16]的研究显示3年OS 93%,局部控制率80%,而Chen等[13]的IMRT照射结果为3年OS为78.2%,无局部复发生存率78.1%。本研究的局部控制率较理想,但有待长期的随访结果。
结合文献及本研究,得出结论:HT调强同步顺铂化疗联合HDR内照射,急性不良反应以血液学及恶心为主,其他不良反应较少,而晚期不良反应主要是直肠、膀胱出血,但发生率并不高,未发现其他严重不良反应且有较好的近期疗效。因此HT治疗宫颈癌安全、可行。
[1]Peters WA,Liu PY,Barrett RJ,et al.Concurrent chemotherapy and pelvic radiation therapy compared with pelvic radiation therapy alone as adjuvant therapy after radical surgery in high-risk early-stage cancer of the cervix[J].J Clin Oncol,2000,18(18):1606-1613.
[2]Toita T,Kitagawa R,Hamano T,et al.Feasibility and acute toxicity of concurrent chemoradiotherapy(CCRT)with high-dose rate intracavitary brachytherapy(HDR-ICBT)and 40-mg/m2weekly cisplatin for Japanese patients with cervical cancer[J].Int J Gynecol Cancer,2012,22(8):1420-1426.
[3]Green JA,Kirwan JM,Tierney JF,et al.Survival and recurrence after concomitant chemotherapy and radiotherapy for cancer of the uterine cervix:A systematic review and metaanalysis[J].Lancet,2001,358(2):781-786.
[4]Portelance L,Chao C,Grigsby PW,et al.Intensity-modulated radiation therapy(IMRT)reduces small bowel,rectum,and bladder doses in patients with cervical cancer receiving pelvic and para-aortic iiradiation[J].Int J Radiation Oncology Biol Phys,2001,51(1):261-266.
[5]Beriwal S,Gan GN,Heron DE,et al.Early clinical outcome with concurrent chemotherapy and extended-field,intensity-modulated radiotherapy for cervical cancer[J].Int J Radiation Oncology Biol Phys,2007,68(1):166-171.
[6]Yang RJ,Xu SP,Jiang W,et al.Dosimetric comparison of postoperative whole pelvic radiotherapy for endometrial cancer using three-dimensional conformal radiotherapy,intensity-modulated radiotherapy,and helical tomotherapy[J].Acta Oncol,2010,49(2):230-236.
[7]Engels B,Ridder MD,Tournel K,et al.Preoperative helical tomotherapy and megavoltage computed tomotherapy for rectal cancer:impact on the irradiated volume of small bowel[J].Int J Radiation Oncology Biol Phys,2009,74(5): 1476-1480.
[8]Tournel K,Ridder MD,Engels B,et al.Assessment of intrafractional movement and internal motion in radiotherapy of rectal cancer using megavoltage computed tomotherapy[J].Int J Radiation Oncology Biol Phys,2008,71(3):934-939.
[9]Gattaneo GM,Dell'oca I,Broggi S,et al.Treatment planning comparison between conformal radiotherapy and helical tomotherapy in the case of locally advanced-staged NSCLC[J].Radiother Oncol,2008,88(3):310-318.
[10]Trotti A,Colevas AD,Setser A,et al.CTCAE v3.0:development of acomprehensive grading system for the adverse sffects of cancer treatment[J].Semin Radiat Oncol,2003,13(3):176-181.
[11]Marnitz S,Lukarski D,Kohler C,et al.Helical tomotherapy versus conventional intensity-modulated radiation therapy for primary chemoradiation in cervical cancer patients:an intraindividual comparison[J].Int J Radiation Oncology Biol Phys,2011,81(2):424-430.
[12]Song S,Rudra S,Hasselle MD,et al.The effect of treatment time in locally advanced cervical cancer in the era of concurrent chemoradiotherapy[J].Cancer,2013,119(2): 325-331.
[13]Chen CC,Lin JC,Jan JS,et al.Definitive intensity-modulated radiation therapy with concurrent chemotherapy with locally advanced cervical cancer[J].Gynecol oncol,2011,122(1):9-13.
[14]Du XL,Jiang T,Sheng XG,et al.Intensity-modulated radiation therapy for advanced cervical cancer:A comparison of dosimetric and clinical outcomes with conventional radiotherapy[J].Gynecol oncol,2012,125(1):151-157.
[15]Kidd EA,Siegel BA,Dehdashti F,et al.Clinical outcomes of definitive intensity-modulated radiation therapy with fluorodeoxyglucose-positron emission tomography simulation in patients with locally advanced cervical cancer[J]. Int J Radiation Oncology Biol Phys,2010,77(4):1085-1091.
[16]Chang AJ,Richardson S,Grigsby PW,et al.Split-field helical tomotherapy with or without chemotherapy for definitive treatment of cervical cancer[J].Int J Radiation Oncology Biol Phys,2012,82(1):263-269.
Acute and late toxicities and efficacy of helical tomotherapy and concurrent chemotherapy in the treatment of locally advanced cervical cancer
YAO Bo1#WANG Shu-he2WANG Ya-di1LIU Qing-zhi1LU Na11
Department of Radiation Oncology,2Department of Obstetrics and Gynecology,the PLAGeneral Hospital,Beijing 100700,China
ObjectiveTo investigate the acute and late toxicities and 2-year treatment outcomes in cervical cancer patients underwent helical tomotherapy(HT)with concurrent chemotherapy and high dose afterloading intraluminal brachytherapy(HDR).Method46 patients with cervical cancer of stage Ib-IIIb who had accepted radical radiotherapy were enrolled in the study.HT-IMRT was utilized as the external irradiation.14 patients with pelvic lymph nodes involvement were outlined and defined as GTVnd,and then clinical target volume included pelvic lymph nodes(6 patients received extended-field irradiation),GTVnd,whole uterus,cervix and vagina,with an extent of 0.8~1 cm as the planning target volume(PTV).The median prescribed dose for PTV was 50.4 Gy(45-50.4 Gy)at 1.8-2.0 Gy per fraction;All patients received concurrent chemotherapy with cisplatin at 40 mg/m2/w;After HT at 30-40 Gy,HDR was applied in combination,with a median dose of 30 Gy(30-36 Gy)at point A,and the overall equivalent 2 Gy dose(EQD2)was 90.3 Gy(84.9~98.3 Gy)at point A.Adverse reactions and efficacy were evaluated during treatment and 1~24 months thereafter.Result 24 patients completed 4-5 cycles of concurrent chemotherapy and 22 patients completed 2-3 cycles.Acute toxicities of grade 3 included:leukopenia,diarrhea,nausea and vomiting,each occurred in 9(19.6%),2(4.3%),5(10.9%),and 1(2.2%)patients,respectively.Late toxicities of grade 3 occurred in 2 patients,including 1 case with rectal bleeding and another 1 case with bladder bleeding.No grade 4 or 5 toxicities were observed.The 2-year recurrence-free survival,diseasefree survival and overall survival were 91.7%,86.0%and 97.1%,respectively.ConclusionHelical tomotherapy with concurrent chemotherapy and high dose afterloading intraluminal brachytherapy mainly causes leukopenia and nausea,which was a feasible therapy with minor late toxicities and satisfactory short-term efficacy.
cervical cancer;helical tomotherapy;adverse reactions;concurrent chemotherapy
R737.33
A
10.11877/j.issn.1672-1535.2016.14.06.13
2015-05-19)
(corresponding author),邮箱:yaobo898@sina.com
