颅脑手术使用两种不同引流装置发生颅内感染的临床研究
2016-06-09陆建华
陆建华
颅脑手术使用两种不同引流装置发生颅内感染的临床研究
陆建华
目的 对颅脑手术使用两种不同引流装置引发颅内感染因素分析,为临床提供参考。方法 选取神经外科颅脑手术患者407例,观察组188患者使用的引流装置为一次性颅脑外引流器,对照组219例患者使用传统硅胶引流管外接一次性引流袋,对比分析2组患者发生颅内感染情况。结果 对照组发生颅内感染21例(9.59%),观察组发生颅内感染2例(1.06%),2组比较差异有统计学意义(P<0.05)。2组颅内感染患者引流管留置管道比较,差异有统计学意义(P<0.05)。对照组颅内感染患者引流管留置时间显著比观察者时间长,差异有统计学意义(P<0.05)。结论 神经外科颅脑手术患者使用一次性颅脑外引流器,能够缩短引流时间,提高手术成功率,有效降低颅内感染发生率,改善预后。
颅脑手术;颅内感染;引流装置
神经外科手术时常于创腔、脑室、硬膜外或硬膜下放置引流管,将术后残留积血及渗血引出体外。引流管相通于外界,极易引发感染,颅内感染是开颅术后严重的医院内感染,也是术后常见的并发症,治疗难度大、迁延不愈、费用高、预后差,成为神经外科迫切解决的难题[1]。本研究对使用两种不同的引流装置发生颅内感染病例的情况进行分析,为临床选择引流装置提供理论依据,现报道如下。
1 资料与方法
1.1 一般资料 2010年3月~2015年8月广西灵山县人民医院收住院的脑外伤、脑出血或脑肿瘤患者407例,行开颅手术,术中头部均放置引流管,其中1~5月行颅脑手术的219例患者作为对照组,6~10月行颅脑手术的188例患者作为观察组。2组患者的年龄、性别、疾病种类、疾病病情程度、留置管道情况比较,差异均无统计学意义,具有可比性。见表1。

表1 患者基本资料比较(n)
1.2 方法
1.2.1 对照组 术中引流装置使用为传统硅胶引流管,将8~12号长18 cm的多侧孔硅胶管置入头部,外部连接一次性无菌引流袋。使用大剂量广谱抗生素静脉输注,细菌培养及药敏试验后进行小剂量的鞘内注射抗生素,利用直接腰椎穿刺法,缓慢注入生理盐水10 mL加入抗生素常用剂量的1/10于鞘内[2],间断缓慢放出感染的脑脊液。术后常规护理要注重引流管的固定安放及通畅,防止液体逆流导致感染[3]。
1.2.2 观察组 术中引流装置使用8~12号一次性颅脑外引流器,构成部件包括引流导管、三通阀、脑压调节玻璃瓶、调速开关、集液袋等。手术时先将引流导管置入头部,将三通阀连接引流导连接管,患者取仰卧位,距倒立U形玻璃管水平位18 cm处悬挂脑压调节瓶,集液袋低位悬挂,连接好各组件后调节调速开关,控制引流速度。护理同对照组。
1.3 诊断标准与评价指标 颅内感染标准:开颅术后二周临床上出现高热、头痛、脑膜刺激征阳性、颈项强直等症状,脑脊液有炎症改变,混浊、絮状沉淀甚至为脓性。实验室检查:(1)脑脊液(CFS)中白细胞2.25 mmol/L,其中氯化物<120 mmoI/L,多核白细胞>50%,白细胞>10×109/L。(2)脑脊液中蛋白含量>450 mg/L,糖含量<2.25 mmol/L。(3)脑脊液细菌培养呈阳性结果。脑脊液细菌培养阳性,或者脑脊液细菌培养阴性需结合上二条[4]即可。比较2组颅内感染发生率、引流管留置时间及留置管道。
1.4 统计学方法 数据处理应用SPSS 13.0统计软件,计量资料采用“x±s”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组 间率(%)的比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
观察组颅内感染,发生率显著低于对照组,差异有统计学意义(P<0.05)。对照组21例颅内感染患者引流管留置时间比观察组患者长,差异有统计学意义(P<0.05)。对照组21例颅内感染患者留置双侧引流管14例,占颅内感染例数的66.67%(14/21);观察组2例颅内感染患者均为留置双侧引流管,占100.00%,2组留置管道种类比较,差异有统计学意义(P<0.05)。见表2。
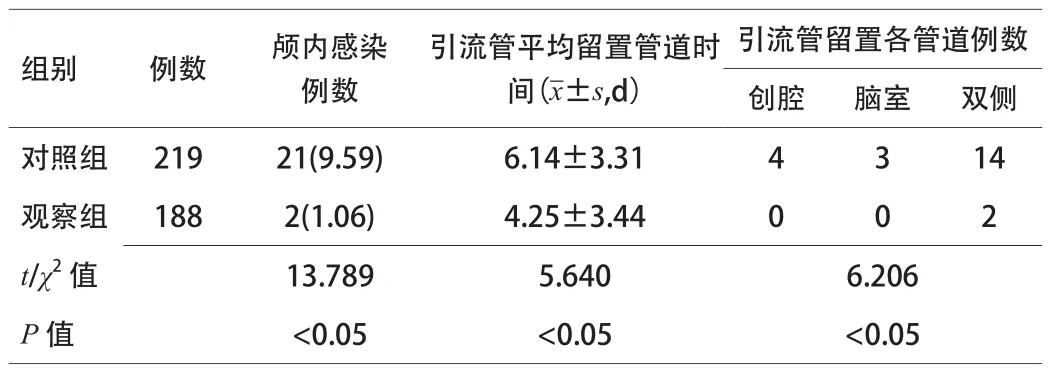
表2 2组颅内感染患者情况比较[n(%)]
3 讨论
颅内感染是蛛网膜下腔的炎性反应,导致脑部发生血流障碍,或者颅内高压及脑水肿,患者出现发热、头痛、呕吐等症状,严重者可出现癫痫、脑积水、脑脓肿及脑血管性损害等严重并发症及后遗症。其病情危重、反复不愈,预后差,病死率及致残率非常高。神经外科颅脑手术要求技术性强、精细程度高的手术,开颅手术要进行脑室引流,引流管侵入颅内操作,容易破坏颅脑生理屏障,为细菌进入颅内打开了一条通道,不能在颅脑局部直接给药,抗生素类通过血脑屏障后药物浓度降低,引流口漏以及引流口细菌直接污染等,引发感染[5]。
颅内感染是神经外科常见并发症,其患者病情加重,对预后及转归还会造成恶劣的影响[6],术中采取必要措施控制颅内感染有着重大的意义。颅内感染的危险因素包括:(1)开放性颅脑损伤或开颅术,破坏了血脑屏障,致病菌极易从血流进入脑组织和脑脊液。(2)脑脊液细胞抗感染能力差,脑脊液是一种营养丰富的培养基,有利于细菌生长繁殖。(3)麻醉时间、术野暴露时间和手术持续时间长,易发生颅内感染。(4)术后颅内置管引流,引流管与外界相通,增加感染几率。(5)所置引流管、引流口及头皮处存在残留细菌,或通过引流口逆行感染。(6)拔管后出现脑脊液漏,需缝扎引流切口,易引发细菌感染。(7)血脑屏障使得糖皮质激素和抗菌药物在脑脊液中的浓度降低,达不到治疗效果[7]。术后留置脑室引流管是颅内感染的重要因素,脑室引流管留置时间超过4天,其感染风险就会逐渐增大。通过引流管将颅内外沟通起来,在更换引流袋、纱布及换药过程中,均易发生细菌感染。引流管容易粘附细菌,杀灭此处的细菌药物往往达不到预定疗效,引流管作为异物置于颅内,反复发生感染,造成病情反复,迁延不愈,若抗菌治疗长时间达不到效果,需更换引流管,重新钻孔引流,严格无菌操作,认真执行消毒隔离制度,避免脑室引流管出颅骨骨孔后直接经皮肤切口[8]。
传统硅胶引流管不能较清楚地观察到液体滴落速度,难以控制引流速度;不易发现引流管不畅通或堵塞,易发生颅内压增高;引流袋上下位置难以把握,过低易引起低颅内压综合征,过高则致引流不通畅;每天更换引流袋易造成污染,加重患者病情,影响预后。一次性颅脑外引流器有一个三通开关能够下接集液袋;脑压调节玻璃瓶内有一倒立玻璃管,密闭性能好,在患者翻身活动时,能随时关闭调速开关,防止引流液倒流,降低颅内压,缓解脑水肿;脑压调节瓶能够有效反映颅内压力,根据颅内压来调节引流速度和引流管高度,根据倒立玻璃管内脑脊液波动情况,判断引流管是否堵塞或不畅通;集液袋可容纳3天的引流量,抽尽袋内的引流液,可以准确记录引流量,避免了每天更换引流袋而引发的污染;护理人员可肉眼观察引流情况,避免引流管引流不畅、管道堵塞情况的发生,使引流顺畅、有效,从而缩短了颅内放置引流管的时间,减少颅内感染的发生[9],观察组颅内感染发生率显著低于对照组(P<0.01)。所有发生颅内感染的病例均为颅内放置引流管,其中对照组有12例为双侧脑室引流管,占颅内感染人数的66.67%(14/21),实验组2例均为双侧脑室引流管,占100%,可能由于传统引流装置易发细菌逆行感染,如悬挂引流袋过高或过低,翻身、外出检查造成引流液流入颅内,而观察组颅内感染发生率仅为1.06%,可见一次性颅脑外引流器能够有效避免颅内感染的发生。
综上所述,颅内感染对患者预后造成严重影响,开颅手术中应用一次性颅脑外引流器能够缩短置管时间,提高手术成功率,有效减少术后颅内感染,及早采取积极有效治疗措施,严格无菌操作,降低感染及并发症发生率,提高患者的治愈率,改善预后。
[1] 岳喜龙.神经外科术后颅内感染的临床研究[J].吉林医学,2013, 34(36):7700.
[2] 简清,麦燕萍,张成,等.不同装置引流对颅脑手术患者颅内感染发生率的影响[J].护理学杂志,2011,26(l0):35-36.
[3] 简清,麦燕萍,张成,等.发生颅内感染的临床分析[J].护理研究,2011,25(5):1167-1169.
[4] 程飞.神经外科术后颅内感染290例危险因素分析[J].中国实用神经疾病杂志,2012,15(11):47-48.
[5] 张好臣,周正山.神经外科术后颅内感染的相关因素分析[J].中医临床研究,2013,5(13):103-104.
[6] 周富瑾,王晶.神经外科住院患者术后颅内感染危险因素分析与护理对策[J].四川医学,2013,34(4):623-624.
[7] 黄劲超,付海涛,董佰卓.经外科术后颅内感染的临床研究[J].医药前沿,2015,5(9):369-370.
[8] 古机泳,赵敏婵,刘润忠.神经外科术后颅内感染的相关因素临床分析[J].医疗前沿,2013,8(10):66.
[9] 简清,麦燕萍,张成,等.颅脑手术使用两种不同引流装置发生颅内感染的临床研究[J].护理实践与研究,2011,8(19):15-16.
Objective for brain surgery using two different drainage device intracranial infection caused by factor analysis, to provide reference for clinical use. Methods Neurosurgical patients undergoing neurosurgery were 407 cases, the drainage device to observe patients for one-time use of brain drainage, a control group using conventional external disposable silicone drainage tube drainage bag, comparative analysis two groups of patients with intracranial infection. Results In the control group, 21 cases of intracranial infection (9.59%), the observation group 2 cases of intracranial infection (1.06%), the difference was statistically signif i cant (P<0.05). Two groups of patients with intracranial infection drainage tube indwelling pipeline, the difference was statistically signif i cant (P<0.05). The control group of patients with intracranial infection drainage tube indwelling time was signif i cantly longer than the time the observer, the difference was statistically signif i cant (P<0.05). Conclusion Neurosurgical patients undergoing neurosurgery brain using disposable drainage device, drainage time can be shortened, improve the success rate, reduce the incidence of intracranial infection, improve prognosis.
Brain surgery; Intracranial infection; Drainage device
10.3969/j.issn.1009-4393.2016.32.004
