经鼻蝶垂体瘤切除术后蛛网膜下腔出血的病因分析及处理策略
2016-05-14罗小程
罗小程
[摘要] 目的 探讨经鼻蝶入路垂体瘤切除术后并发非动脉瘤性蛛网膜下腔出血的相关病因及治疗策略。 方法 回顾性总结2012年9月~2015年3月本院神经外科87例经鼻蝶入路垂体瘤切除术患者的临床资料,分析了并发非动脉瘤性的蛛网膜下腔出血患者的临床特点及病因。 结果 3例术后并发蛛网膜下腔出血,1例死亡、1例植物生存、1例轻度残废。 结论 鞍隔损伤出血、残余肿瘤出血、海绵间窦出血、颈内动脉分支出血可能是经鼻蝶入路垂体瘤切除术后非动脉瘤性蛛网膜下腔出血的常见病因,严格的术前评估,熟练手术入路解剖,可减少自发性蛛网膜下腔出血的发生率。
[关键词] 垂体瘤;经鼻蝶手术;非动脉瘤性蛛网膜下腔出血;病因
[中图分类号] R736.4 [文献标识码] B [文章编号] 1673-9701(2016)08-0040-03
如今垂体瘤经鼻蝶入路切除已成为治疗垂体瘤的常规首选术式,患者创伤小,恢复快。非动脉瘤性蛛网膜下腔出血是经鼻蝶入路垂体瘤切除术后罕见且严重的并发症,死残率高,严重影响患者预后,然而对此并发症的报道极少,为了加强对该并发症的认识,通过分析了本院2012年9月~2015年3月经鼻蝶垂体瘤切除术后3例患者的临床特点、研究非动脉瘤性蛛网膜下腔出血可能的病因、以减少自发性蛛网膜下腔出血发生率,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析了2012年9月~2015年3月我院神经外科87例经鼻蝶入路垂体瘤切除的患者临床资料。其中有3例术后并发蛛网膜下腔出血。女2例,男1例。年龄43~63岁,平均53.3岁;病程0.5~6年,平均2.5年。2例因视物模糊,视野缺损就诊,1例因头痛、尿崩就诊。术前头颅MRI检查均提示垂体大腺瘤(直径>3 cm),内分泌检查提示无功能性腺瘤2例,泌乳素腺瘤1例。术后均急诊行头颅CTA检查排除颅内动脉瘤。
1.2 处理方法
1.2.1 术前准备 术前均行副鼻窦三维CT及头颅MRI检查,术前3 d使用氯霉素滴眼液滴鼻,对于>60岁的患者均行心肺功能检查。其中1例患者术前高血压及糖尿病,术前请相关科室协助控制血糖及血压。
1.2.2 方法 3例患者均行经单鼻孔蝶窦入路垂体瘤切除术,2例患者术后昏迷,1例患者术后出现头痛、视力下降等症状。术后行头颅CT均提示蛛网膜下腔出血,头颅CTA检查均排除颅内动脉瘤。1例合并双侧侧脑室后角积血,急诊行右侧侧脑室枕角穿刺置管外引流术,1例合并鞍区积血,急诊行经鼻蝶入路鞍区血肿清除术。1例术后多次腰椎穿刺术,释放血性脑脊液。术后均复查头颅MRI检查,了解肿瘤切除程度。术后1个月均行GOS预后评分。
2 结果
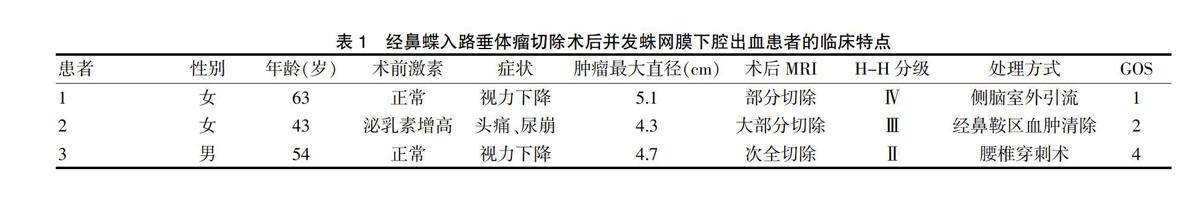
87例经鼻蝶入路垂体瘤切除术患者中3例术后并发蛛网膜下腔出血,该3例患者术前头颅MRI均提示垂体大腺瘤(封三图6A,封三图7A)。术后首次头颅CT检查见封三图6B、封三图7B。术后均行头颅血管CTA检查排除颅内动脉瘤(封三图6C)。术后1个月行GOS预后评分:1例死亡、1例植物生存、1例轻度残废、生活可自理。临床特点见表1。
3 讨论
垂体瘤发病率在颅内肿瘤居第3位,仅次于脑膜瘤、胶质瘤。手术方式有经额入路、经翼点入路、经蝶入路。目前颅底显微外科高速发展,经蝶入路因其创伤小、恢复快、治愈率高,已成为首选术式[1]。对于大腺瘤及巨大腺瘤采用经蝶入路日趋增多。但因其术野狭小操作空间局限,局部解剖复杂,术后并发症较多,非动脉瘤性蛛网膜下腔出血是经鼻蝶入路垂体瘤切除术后罕见且严重的并发症,因其可导致脑积水、脑血管痉挛、积血刺激丘脑,严重影响患者预后,甚至死亡。在经鼻蝶入路中,合并了颅内血管损伤。结合该组病例中3例患者的临床特点和目前相关文献,分析可能的病因及相应的治疗策略。
鞍隔损伤出血:大腺瘤及巨大垂体腺瘤呈膨胀性生长,可将鞍隔上抬,或突破鞍隔向鞍上生长,呈束腰状,肿瘤与鞍隔关系密切,之间可能形成诸多纤维粘连,在切除肿瘤后,肿瘤体积缩小,鞍隔下塌过快,导致纤维粘连带断裂,损伤鞍隔,致颈内动脉供应鞍隔的细小分支破裂出血。Matsuno等[2]最先报道了经鼻蝶垂体瘤术后蛛网膜下腔出血,通过尸检证实了此点。其次术中器械直接损伤鞍隔,导致出血。引起鞍上区出血,进入蛛网膜下腔及脑室系统。可同时合并脑脊液漏。该组第1例患者可能是该病因引起,术中见鞍隔损伤致术后鞍区积血及脑室积血。对于该病因,术中注意减瘤速度,自上而下逐层切除肿瘤,避免牵拉肿瘤,调小吸引器吸力,在减瘤过程中,时刻予棉片垫予瘤腔,稍向鞍上方向施力,再予明胶海绵填充瘤腔。术中轻柔操作,特别是切除鞍隔周围的肿瘤。若已发现鞍隔损伤,可填予明胶海绵及止血纱,人工硬脑膜及阔筋膜修复。
残余肿瘤出血:多因肿瘤体积大,呈鞍内鞍上生长,质地坚韧、肿瘤与重要神经血管关系密切致无法全切引起。该组第2例患者可能由该因素引起,术后头颅CT检查提示鞍区高密度影。残余肿瘤出血致残余肿瘤急性肿胀,压迫三脑室及丘脑,致高热昏迷,甚至死亡。术前应严格把握该术式适应证。排除:①肿瘤向鞍上、鞍背后方生长明显,向额颞部或鞍旁生长侵袭海绵窦、向斜坡方向发展明显,鞍上大于鞍内部分。②影像学检查示肿瘤质地坚韧,血运丰富者。③术前有凝血功能异常或其他血液系统疾病,对于上述情况,不适用该术式。术中尽可能全切肿瘤,切除肿瘤后应探查鞍内及鞍隔返褶处,使血压升至术前水平,持续约15 min,观察术区情况。
海绵间窦出血:经蝶入路鞍区手术术中损伤海绵间窦是较常见的出血原因,有研究表明海绵间窦术中损伤出血占出血患者的47.4%[3]。海绵间窦分前海绵间窦、下海绵间窦、后海绵间窦。前海绵间窦分三型[5-7],Ⅰ型前海绵间窦在垂体上方,若行扩大经蝶入路手术,易损伤此型海绵间窦。Ⅱ、Ⅲ型前海绵间窦引起出血较少见,宽大的海绵间窦易导致术中出血不止,术中需仔细观察海绵间窦形态,查看深蓝色的程度,了解前海绵间窦的管径。下海绵间窦位于垂体前、后叶交界处之前硬脑膜内。该窦最大,是引起出血的主要海绵间窦,因此在经蝶窦入路行垂体瘤切除术中剥离前叶下方时需更加小心,避免损伤下海绵间窦出血。后海绵间窦也分三型,Ⅰ型管腔较细,对手术影响不大,Ⅱ、Ⅲ型窦腔大,是引起出血的常见类型[8,9],打开鞍底前亦需观察深蓝色的程度,了解其管径。术中操作轻柔,熟悉解剖,特别注意保护。
颈内动脉分支出血:位于鞍区的硬脑膜多由大脑前动脉分支供血,在垂体瘤生长过程中,肿瘤壁可能与颈内动脉供应的硬脑膜粘连紧密。术中瘤壁移位导致动脉壁撕裂损伤,可能由于动脉痉挛掩盖了术中出血,导致了迟发的出血,引起术后蛛网膜下腔出血[10-13]。术前熟练掌握局部解剖,术中轻柔操作,避免牵拉肿瘤。
综上所述,鞍隔损伤出血、残余肿瘤出血、海绵间窦出血、颈内动脉分支出血可能是经鼻蝶入路垂体瘤切除术后非动脉瘤性蛛网膜下腔出血的常见病因。另外,血管发育异常,比如先天性血管异常、血管淀粉样病变也可引起术后出血。术后蛛网膜下腔出血可引发急性下丘脑反应,导致死亡[14,15]。严格的术前评估,选择合适的手术入路,熟练手术入路解剖可减少自发性蛛网膜下腔出血的发生率。
[参考文献]
[1] 陈隆益,黄光富,唐健. 经单鼻孔垂体瘤手术并发症[J].重庆医科大学学报,2010,35(9):1417-1419.
[2] Matsuno A,Yoshida S,Basugi N,et al. Sevem sub-arachnoid hemorrhag,e during transsphenoidal surgery for pituitary adenomas[J]. Surg Neuml,1993,39(4):276-278.
[3] 倪道凤,王直中,严济民. 经鼻中隔蝶窦垂体瘤切除术后出血及出血有关的并发症[J]. 中华耳鼻咽喉科杂志,1994,29(4):206-208.
[4] 刘环海,廖建春,范静平,等. 海绵间窦的形态分型及其临床意义[J]. 解剖与临床,2008,13(6):391-393.
[5] 邬祖良. 经蝶入路的显微解剖和解剖变异及其临床意义[J]. 医学研究生学报,2000,13(3):65-67.
[6] Han sheng Shu,Xuping Tian. Nonaneurysmal subarachnoid hemorrhage secondary to transsphenoidal surgery for pituitary adenomas[J]. The Journal of Craniofacial Surgery,2015, 26(2):166-168.
[7] 叶原森,李成林,李龙,等. 36例经蝶窦入路垂体瘤切除临床分析[J]. 中国实用神经疾病杂志,2010,13(11):30-32.
[8] 寸恩浩,杨军,祖朝辉,等. 经蝶垂体瘤切除术后视力下降的原因及防治[J]. 山东医药,2012,52(28):60-62.
[9] 程建业,樊丰势,齐洪武,等. 单鼻孔入路垂体瘤切除术后并发症及死亡原因分析[J]. 医药论坛杂志,2010,31(20):31-33.
[10] 王镛斐,张晓硌,寿雪飞,等. 经鼻蝶垂体腺瘤切除术出血并发症的原因分析及处理[J]. 中国微侵袭神经外科杂志,2013,18(12):21-23.
[11] Mansouri A,Fallah A,Cusimano MD,et al. Vasospasm post pituitary surgery:Systematic review and 3 case presentations[J]. Can J Neurol Sci,2012,39(2):767-773.
[12] 谭源福,肖绍文,张超元,等. 经鼻蝶显微切除巨大无功能垂体腺瘤37例[J]. 中华显微外科杂志,2014,37(10):415-416.
[13] 马涛,李继锋,孙政,等. 经单侧鼻孔蝶窦入路显微切除垂体瘤30例[J]. 安徽医学,2014,35(6):506-508.
[14] 程友,程朋,刘开东,等. 经鼻蝶入路手术治疗垂体瘤术后并发症[J]. 中国微侵袭神经外科,2014,19(2):76-77.
[15] Goyal N,Basheer N,Suri A,et al. Subarachnoid hemorrhage after transsphenoidal surgery for pituitary adenoma:A case report and review of literature[J]. Neurol India,2012,60(4):337-338.
(收稿日期:2015-11-18)
