窄带成像放大内镜对食管早期癌浸润深度的预判价值
2016-05-10351100莆田市第一医院消化内科
351100 莆田市第一医院消化内科
·临床研究·
窄带成像放大内镜对食管早期癌浸润深度的预判价值
陈思杰黄中华郭朝书
351100莆田市第一医院消化内科
内镜下黏膜切除术(EMR)及内镜黏膜下剥离术(ESD)已成为治疗食管早期癌和高级别上皮内瘤变的重要方法,可以避免不必要的开胸手术。选择内镜治疗或外科开胸手术治疗取决于食管早期癌的浸润深度。超声胃镜与窄带成像放大内镜(NBI-ME)是目前判断食管早期癌及高级别上皮内瘤变的两种主要方法。莆田市第一医院胃镜室采用NBI-ME及超声胃镜对食管早期癌及高级别上皮内瘤变的浸润深度进行预判,结合大体病理结果进行对比分析,旨在探讨NBI-ME对食管早期癌浸润深度的预判价值,现报道如下。
1资料与方法
1.1研究对象
本研究选取2012年2月至2015年4月在莆田市第一医院接受常规胃镜检查,活组织病理检查为食管鳞癌或高级别上皮内瘤变,普通胃镜下表现为隐伏型、糜烂型、斑块型及乳头型,并在该院进一步行ESD、EMR或开胸手术治疗的患者。排除胃镜下表现为中、晚期及未能行内镜治疗或外科手术治疗的患者,共纳入患者204例,其中男108例、女96例,年龄43~82岁,平均年龄(62.5±1.6)岁。
1.2主要检测设备
Olympus GIF-H260Z型放大胃镜(ME,最大放大倍数80倍),Olympus Um-2R或Um-3R超声微探头(超声频率12 MHz或20 MHz)。
1.3方法
在常规普通胃镜检查后,记录食管可疑病变位置,用清水冲洗病变黏液后,先行窄带成像技术(NBI)检查,再用放大胃镜仔细观察病变的上皮乳头内毛细血管袢(IPCL),记录其分型。随后行超声微探头检查,记录病变累及层次。分别以IPCL分型及超声微探头检查结果预测病变浸润深度,与EMR、ESD及外科手术的大体病理结果进行对照分析,并行统计学分析。
1.4NBI-ME判定标准
IPCL分型[1]:Ⅰ型规则细圆环状,为正常黏膜;Ⅱ型蛇型分枝状,形态排列尚规则,为炎性黏膜;Ⅲ型线圈状管径不一,排列不规则,提示低级别上皮内瘤变(LGIN);Ⅳ型复杂分枝状或螺旋状,增粗扩张,提示高级别上皮内瘤变(HGIN)或黏膜层癌1(m1);Ⅴ1型不规则而不均的异常扩张血管;Ⅴ2型较Ⅴ1型血管更延长;Ⅴ3型毛细血管结构被严重破坏;ⅤN型仅见到粗大的肿瘤血管。本研究将IPCL ⅤN型定义为黏膜下层癌(sm癌),Ⅳ型及Ⅴ1~3型定义为黏膜层癌(m癌)。
1.5超声胃镜诊断标准
超声胃镜诊断标准[2]:m癌包括上皮内癌和黏膜肌层癌,表现为第1层(黏膜层)和/或第2层(黏膜肌层)增厚,形成低回声结节状,第3层(黏膜下层)完整;sm癌表现为第1层和第2层融合,第3层增厚中断,低回声结节状累及第3层,第4层(固有肌层)完整清晰。
1.6病理学诊断标准
以大体病理为金标准。早期食管癌包括无淋巴结转移的食管黏膜内癌及黏膜下层癌。根据维也纳分类[3],LGIN为轻度和中度异型增生,HGIN为原位癌和重度异型增生。HGIN属于早期食管黏膜内癌范畴。
1.7统计学分析
采用SPSS13.0软件进行统计学分析,组间比较采用配对卡方检验,P<0.05为差异有统计学意义。
2结果
2.1大体病理诊断结果
111例患者行EMR或ESD治疗,其中HGIN 69例,鳞癌42例(23例位于黏膜层,19例位于黏膜下层)。93例行外科手术治疗,病理均为鳞癌,18例位于黏膜层,75例位于黏膜下层。总之,204例患者中食管黏膜内癌110例,黏膜下层癌94例。
2.2NBI-ME与超声胃镜预判结果对比
NBI-ME组中有11例预判浸润深度过浅,14例预判过深。其中对m癌的判断符合率为89.7%,对sm癌的判断符合率为85.6%,总体符合率为87.7%。超声胃镜结果中有9例预判浸润深度过浅,18例预判过深,其中对m癌的判断符合率为91.1%,对sm癌的判断符合率为82.5%,总体符合率为86.8%。见表1。
NBI-ME及超声胃镜对食管早期癌浸润深度的预判结果与大体病理结果的符合例数对比,经配对χ2检验,NBI-ME与超声胃镜的符合程度的差异无统计学意义(P=0.815);经Kappa一致性检验,Kappa值为0.603(P=0.000)。可见,NBI-ME与超声胃镜的判断结果高度一致。见表2。
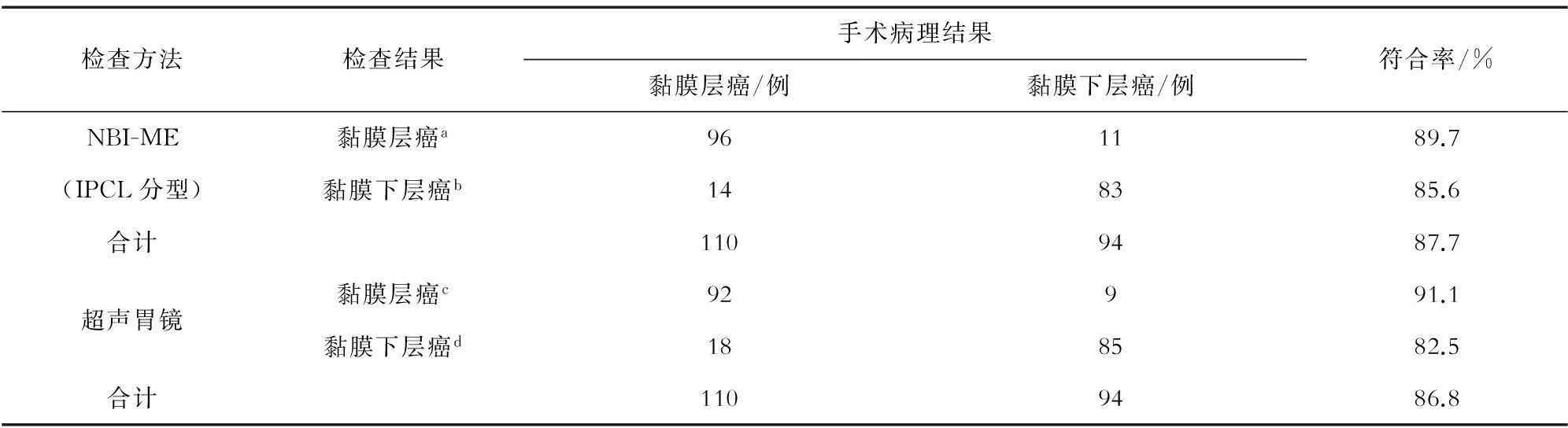
表1 NBI-ME及超声胃镜预判食管早期癌浸润深度与大体病理对比
注:a为IPCL分型中的Ⅳ型及Ⅴ1~3型;b为IPCL分型中的ⅤN型;c为超声胃镜下第1、2层增厚,不规则,第3层连续性好;d为第3层局部狭窄及不规则,但无中断

表2 NBI-ME及超声胃镜对食管早期癌浸润深度的预判结果与大体病理符合例数的对比
3讨论
NBI-ME近年来广泛应用于临床,能清晰地观察消化道黏膜表面腺管开口及微血管。因食管黏膜表面覆鳞状上皮,缺乏腺管开口,NBI-ME观察食管黏膜以食管IPCL为主。在炎性反应和肿瘤病变中,食管IPCL形态结构可出现相应的变化,且其变化及破坏程度与病变性质及肿瘤浸润深度相关。国内外研究表明,当食管发生癌变时,IPCL出现扩张及延长,表现为不规则排列、扩张、分枝、扭曲、口径及形态不一、消失被肿瘤血管替代等情况[4-5]。随着食管肿瘤浸润深度的进展,IPCL被逐渐破坏。食管黏膜内癌时,IPCL扩张、扭曲,仍未消失;当肿瘤浸润至黏膜下层时,IPCL被彻底破坏,出现新生肿瘤血管。临床上,将食管早期癌分为m癌和sm癌。黏膜内癌分为m1癌(肿瘤仅浸润上皮层和/或固有膜表面层)、m2癌(肿瘤浸润固有膜中层)和m3癌(肿瘤组织浸润至固有膜深层和/或黏膜肌层)。sm癌可分为sm1癌(肿瘤浸润黏膜下层的上1/3)、sm2癌(肿瘤浸润黏膜下层的中1/3)和sm3癌(肿瘤浸润黏膜下层的下1/3)。目前许多学者提出可以通过IPCL的形态来预判食管癌的浸润深度[6-8]。有研究指出:食管癌中,m1癌仅见IPCL扩张,m2癌可见IPCL既有扩张又有延长,m3癌可见变形的IPCL及有较粗的肿瘤血管混杂;sm癌可见IPCL被破坏,只见粗大的肿瘤血管;结合手术后大体标本的组织病理学结果,证明其判断的符合率达83.3%[8]。本研究中NBI-ME判断食管早期癌浸润深度与大体病理结果的总体符合率为87.7%,与之相似。
井上晴洋等[1]将食管IPCL分为5型:Ⅴ型的血管异常,形态不规则不均匀,被视为肿瘤的表现,其中Ⅴ1型对应m1癌,V2型对应m2癌,Ⅴ1和Ⅴ2型是EMR和ESD治疗的绝对适应证。Ⅴ3型对应m3癌和sm1癌,是EMR或ESD的相对适应证。ⅤN型对应sm2癌或比sm2更深层次浸润的肿瘤,应考虑予以外科手术治疗。本研究中,为了与超声胃镜进行比较,将ⅤN型定义为sm癌,其余分型定义为m癌。但此分类定义可能将部分sm1癌的IPCL表现为Ⅴ3型归至m癌,导致部分患者的浸润深度评估过浅。因Ⅴ3是EMR和ESD治疗的相对适应证,归于m癌,可避免部分m3癌因过度诊断而行外科手术,造成过度治疗。
超声胃镜是目前判断食管癌浸润深度的主要方法之一。超声胃镜的高频超声微探头能准确判断食管肿瘤病变浸润的食管壁层次、回声的强弱。但可能因微探头分辨率不足导致深层的回声显示不清,从而出现低估病变的浸润深度;也可能因病灶反复活组织检查引起食管炎性反应,进而导致黏膜下层纤维化,使得回声层次模糊、紊乱,造成超声胃镜过度分期而误判为肿瘤组织浸润[9]。梁玮等[10]报道用超声胃镜微探头判断食管早期癌的准确率为91.6%(33/36)。本研究结果显示,超声胃镜组有4.4%(9/204)出现低估的病变浸润深度,8.8%(18/204)出现过度分期,符合率达86.8%。NBI-ME组有5.4%(11/204)出现低估的病变浸润深度,6.9%(14/204)出现过度分期,符合率达87.7%。NBI-ME及超声胃镜对食管早期癌浸润深度的预判结果与大体病理符合例数对比,经检验差异无统计学意义,NBI-ME与超声胃镜判断结果高度一致。
超声胃镜设备昂贵,操作时间较长,并且要求操作者有丰富的临床经验,如病变位于食管上段近咽部,则超声胃镜会因注水不足而操作困难。NBI-ME的操作相对简单,只需调节操作按钮即可,可多次重复操作,并可进行全方位观察,但需充分冲冼病变黏膜表面的黏液。超声胃镜能进一步分辨肿瘤黏膜下层以下的浸润情况,而NBI-ME仅局限于区分食管早期癌浸润至m还是sm。总之,如两者能联合起来优势互补,有希望更准确地预判食管早期癌的浸润深度,有助于选择合适的治疗方式,避免误判造成的过度医疗。
参考文献
1 井上晴洋, 佐藤嘉高, 工藤進英. NBI画像による咽頭·食道扁平上皮領域にぉける内視鏡的異型度·内視鏡的深達度診断——IPCLパダーン分類//田尻久雄. 特殊光による内視鏡アトラスー NBI·AFI·IRI診断の最前線[M]. 日本: 日本メディカルセンター, 2006: 36-49.
2 金震东, 李兆申. 消化超声内镜学[M]. 北京: 科学出版社, 2006: 219-222.
3 No authors listed. The Par is endoscopic classification of superficialneoplastic lesions: esophagus, stomach, and colon: November 30 to December 1, 2002[J]. Gastrointest Endosc, 2003, 58: S3-S43.
4 Santi EG, Inoue H, Ikeda H, et al. Micovascular caliber changes in intramucosal and submucosally invasive esophageal cancer[J]. Endoscopy, 2013, 45: 585-588.
5 彭贵勇, 冯晓峰, 姜晓燕. 内镜窄带成像技术在早期食管癌及癌前病变诊断中的应用[J]. 中华消化内镜杂志, 2008, 25: 82-84.
6 Inoue H, Kaga M, Sugaya S, et al. Progress in endoscopic evaluation of the infiltration depth of seperficial esophageal cancer from the point of view of magnifying endoscopy[J]. Stom Intest (Tokyo), 2006, 41: 197-205.
7 Jang JY. The usefulness of magnifying endoscopy and narrow-band imaging in measuring the depth of invasion before endo-scopic submucosal dissection[J].Clin endosc, 2012, 45: 379-385. 8 余强, 井上晴洋, 工藤进英. 上皮乳头内毛细血管袢形态在食管表浅型病变诊治中的应用[J]. 中华消化内镜杂志, 2013, 30: 145-149.
9 Kumagai Y, Inoue H, Kawano T. Magnifying endoscopic observation of superficial esophageal carcinoma[J]. Dig endosc, 2004, 16: 277-281.
10 梁玮, 邓万银, 王丽珍, 等. 超声内镜在早期食管癌和癌前病变治疗中的价值[J]. 福建医科大学学报, 2009, 43: 455-466.
(本文编辑:林磊)
(收稿日期:2015-06-10)
DOI:10.3969/j.issn.1673-534X.2016.01.015
