高龄新诊断2型糖尿病患者预混门冬胰岛素30的达标剂量
2015-12-29林李壮,刘幼硕,王艳姣等
高龄新诊断2型糖尿病患者预混门冬胰岛素30的达标剂量
林李壮刘幼硕1王艳姣1李丽萍陈鼎
(海口市人民医院内科,海南海口570203)
摘要〔〕目的分析高龄新诊断2型糖尿病(T2DM)患者预混门冬胰岛素30达标剂量及相关因素。方法选取80例新诊断老年T2DM患者,均符合1999年世界卫生组织(WHO)糖尿病诊断标准,将80例患者按年龄段分为三组,分别为A组(60~69岁组)、B组(70~79岁组)、C组(≥80岁),同时询问病史,并发症,检查体重、身高、空腹血糖(FPG)、餐后2 h血糖(2 GPG)、糖化血红蛋白(HbA1c)、总胆固醇(TC)、甘油三酯(TG)、空腹胰岛素(FINS)、空腹C肽,三组予预混门冬胰岛素30治疗12 w,观察三组血糖水平、血糖达标时间、胰岛素用量、低血糖发生次数,分析高龄T2DM患者预混门冬胰岛素30达标剂量及相关因素。结果三组患者治疗前体重指数(BMI)、TC、TG均无统计学意义(P>0.05)。C组与B组胰岛β细胞功能指数(HOMA-β)低于A组(P<0.05),C组治疗前FBG、2 h PG、HbA1c水平均高于A组、B组(P<0.05)。C组患有糖尿病并发症的例数较A组、B组增多(P<0.05)。经12 w治疗后,三组FBG、2 h PG、HbA1c均有下降(P<0.05),C组FBG、2 h PG、HbA1c水平高于其他两组(P<0.05);C组血糖治疗达标率更低(P<0.05)。治疗后C组胰岛素达标剂量高于A、B组两组,单位体重胰岛素达标剂量大于A组(P<0.05),但与B组患者无差异(P>0.05);血糖达标时间较A组、B组长,低血糖发作次数较高于A组、B组(P<0.05)。经预混门冬胰岛素30治疗12 w后,三组患者达标时早餐前胰岛素用量比例均较起始剂量小,晚餐前胰岛素用量比例较起始剂量增加(P<0.05),其中C组较A组、B组明显。C组胰岛素达标剂量与FPG(r=0.428,P=0.042)、HbA1c(r=0.415,P=0.049)、低血糖发生次数(r=0.574,P=0.007)、糖尿病并发症例数(r=0.568,P=0.007)正相关,而与HOMA-β (r=-0.674,P=0.002) 水平呈负相关。影响C组胰岛素达标剂量的主要因素为低血糖发生次数、HbA1c。结论高龄新诊断T2DM患者血糖水平、HbA1c水平高,血糖不易达标,低血糖发生次数及伴有糖尿病并发症例数较多,高龄新诊断T2DM患者达标胰岛素日用量为(40.37±8.53)U/d,单位体重胰岛素达标剂量为(0.62±0.12)U·kg-1·d-1,早餐前为日总量的(54.70±2.84)%,晚餐前为日总量的 (45.29±2.84 )%。高龄新诊断T2DM患者胰岛素达标剂量与FBG、HbA1c、低血糖发生次数、糖尿病并发症例数正相关,与HOMA-β水平负相关。HbA1c、低血糖发生次数是影响高龄新诊断T2DM患者胰岛素达标剂量的主要因素。
关键词〔〕高龄;胰岛素;2型糖尿病
中图分类号〔〕R587〔文献标识码〕A〔
通讯作者:刘幼硕(1965-),女,教授,主任医师,博士生导师,主要从事老年医学和中老年代谢内分泌疾病研究。
1中南大学湘雅二医院老年病科
第一作者:林李壮(1975-),女,硕士,副主任医师,主要从事老年医学预防及临床研究。
糖尿病目前已经成为继心血管、肿瘤之后的第三大非传染性的流行病,而其患病率正逐步不断上升,给社会和经济带来负担,严重威胁人类健康。高龄糖尿病具有脆弱性、特殊性和高危性三大突出特征〔1〕,针对高龄糖尿病患者脆弱性、特殊性和高危性的临床特点,目前高龄糖尿病胰岛素治疗方案缺乏相关临床资料和治疗指南,是老年医学临床工作的常见困难和重要挑战〔1〕。本研究探讨新诊断高龄2型糖尿病(T2DM)门冬胰岛素30达标剂量。
1资料与方法
1.1研究对象选自2010年5月至2012年12月在海口市人民医院住院的80例老年新诊断T2DM患者,年龄≥60岁,男43例,女37例。入选标准:符合1999年世界卫生组织(WHO)糖尿病诊断标准的老年新诊断患者,诊断T2DM≤6个月,从未使用过任何降糖药物。排除标准:排除糖尿病酮症及高渗昏迷,对胰岛素过敏者,有严重的低血糖病史者,1型糖尿病,疾病急性期,严重心肝肾等功能不全,其他内分泌疾病如皮质醇增多症、甲亢等。
1.2研究方法三组患者分别在糖尿病健康教育、个体化运动及饮食指导基础下,同时予每天早餐和晚餐前皮下注射预混门冬胰岛素30(丹麦诺和诺德公司生产门冬胰岛素30笔芯,即诺和锐30,批号为BP50748、BP50754、BP50848,每支含胰岛素3 ml,300 U/支),胰岛素起始剂量为0.4 U· kg-1·d-1,全天总量剂量分配:早餐前用量约占2/3,晚餐前用量约占1/3,治疗12 w。治疗期间应用美国雅培公司安妥微型血糖仪检测手指末梢血糖,所有患者均监测三餐前血糖、餐后2 h血糖(2 h PG)、睡前10点血糖,加测2次血糖(夜间2点、4点),治疗过程中出现低血糖症状,同时记录血糖值,增加监测血糖频率,及时予相应的对症处理。根据指尖餐前血糖及餐后2 h PG调整胰岛素用量,每3天调整1次,根据血糖水平每次调整的剂量为2~4 U,直到血糖达标直至血糖达标或根据实际情况调整。
1.3观察指标测量身高、体重,计算体重指数(BMI),检查血压、心电图、 眼底、神经肌电图、空腹胰岛素(FINS)、空腹C肽、总胆固醇(TC)、甘油三酯(TG)、 24 h尿白蛋白定量。测定治疗前后餐前血糖、2 hPG、糖化血红蛋白(HbA1c),三组患者分别记录血糖达标时间、胰岛素用量、低血糖发生次数。用稳态模型胰岛素抵抗指数(HOMA-IR)作为胰岛素抵抗评价指标,胰岛素抵抗指数(HOMA-IR)=空腹血糖(FPG)(mmol/L)×空腹胰岛素(FINS)(mU/L)/22.5,稳态模型评估胰岛β细胞功能指数(HOMA-β)作为基础胰岛素分泌指标,胰岛素分泌指数(HOMA-β)=20×FINS/(FPG-3.5)。
1.4血糖达标标准、低血糖判断血糖达标标准:FPG<7.8 mmol/L,餐后2 h血糖﹤11.1 mmol/L〔2〕。血糖<3.9mmol/L为低血糖。严重低血糖:血糖<2.0 mmol/L,伴有神志改变、意识障碍或者需要予静脉葡萄糖治疗。
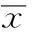
2结果
2.1三组患者一般临床特征三组患者BMI、TC、TG均无统计学意义(P>0.05)。高龄组(≥80岁)组与70~79岁组 HOMA-β低于60~69岁组(P<0.05),高龄组(≥80岁)组HOMA-β与70~79岁组无统计学差异(P>0.05),高龄组(≥80岁)组HOMA-IR低于60~69岁组、70~79岁组(P<0.05)。见表1。
2.2三组患者糖尿病主要并发症比较三组均不同程度存在高血压、冠心病、糖尿病视网膜病变(DR)、糖尿病肾病(DN)、糖尿病周围神经病变(DPN)等。高龄组(≥80岁)糖尿病并发症例数高于60~69岁、70~79岁,但差异无统计学意义(P>0.05)。见表2。
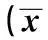
表1 三组患者的一般临床特征 ± s)
与60~69岁组比较:1)P<0.05;与70~79岁组比较:2)P<0.05
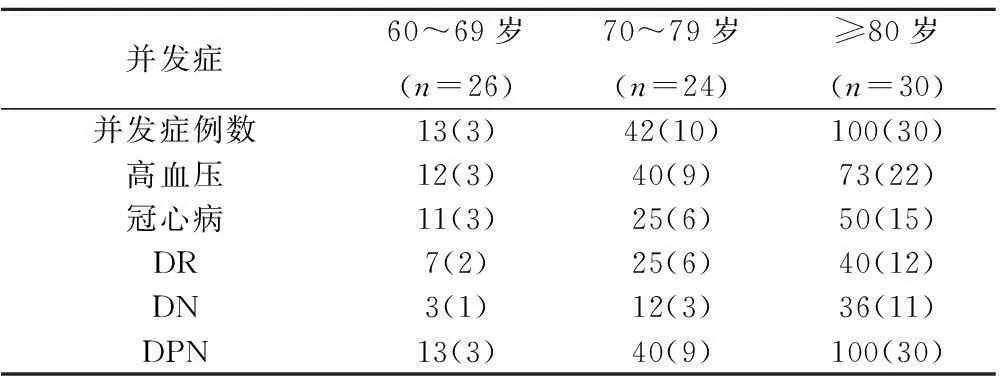
表2 三组患者主要并发症比较〔 n(%)〕
2.3三组患者治疗前后FBG、餐后2 hPG、HbA1c水平比较治疗前,三组FBG、餐后2 hPG、HbA1c均有统计学差异(P<0.05 ),其中高龄组(≥80岁)FBG、餐后2 hPG、HbA1c水平较高。经12 w治疗后:三组FBG、餐后2 hPG、HbA1c均有下降(P<0.05)。高龄组(≥80岁)FBG、餐后2 hPG、HbA1c水平高于60~69岁、70~79岁两组(P<0.05),FBG、餐后2 h PG、HbA1c控制较差,血糖治疗达标率较低(P<0.05);70~79岁组经12 w治疗后FBG水平高于60~69岁组(P<0.05),但餐后2 hPG、HbA1c与60~69岁组无统计学差异(P>0.05),70~79岁组血糖达标率与60~69岁组无统计学差异(P>0.05)。见表3。
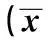
表3 三组患者治疗前后血糖水平比较 ± s)
与本组治疗前比较:1)P<0.05;与60~69岁组比较:2)P<0.05;与≥80岁组比较:3)P<0.05
2.4三组患者治疗后胰岛素达标剂量、血糖达标时间、低血糖发生次数比较三组胰岛素达标剂量、血糖达标时间、低血糖发生次数有统计学意义(P<0.05),其中高龄组(≥80岁)患者的胰岛素达标剂量较大,低血糖发生次数较高,血糖达标时间较长(P<0.05)。单位体重胰岛素达标剂量高龄组(≥80岁)与70~79岁组均较60~69岁组大(P<0.05),但高龄组(≥80岁)与70~79岁组之间无统计学意义(P>0.05)。60~69岁组血糖达标时间更短,胰岛素达标剂量更小,低血糖发生次数更少(P<0.05)。治疗期间无严重低血糖及夜间低血糖发生。见表4。
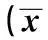
表4 三组胰岛素达标剂量、血糖达标时间、
与≥80岁组比较:1)P<0.05;与60~69岁组比较:2)P<0.05
2.5三组患者起始及达标剂量早餐前、晚餐前胰岛素比例经预混门冬胰岛素30治疗12 w后,三组患者血糖达标时早餐前胰岛素用量比例均较起始剂量小,晚餐前胰岛素用量比例较起始剂量增加(P<0.05);其中高龄组(≥80岁)较60~69岁、70~79岁两组明显(P<0.05)。60~69岁胰岛素日总用量与起始剂量无统计学差异(P>0.05),高龄组(≥80岁)、70~79岁胰岛素日总用量较起始剂量增大(P<0.05)。见表5。
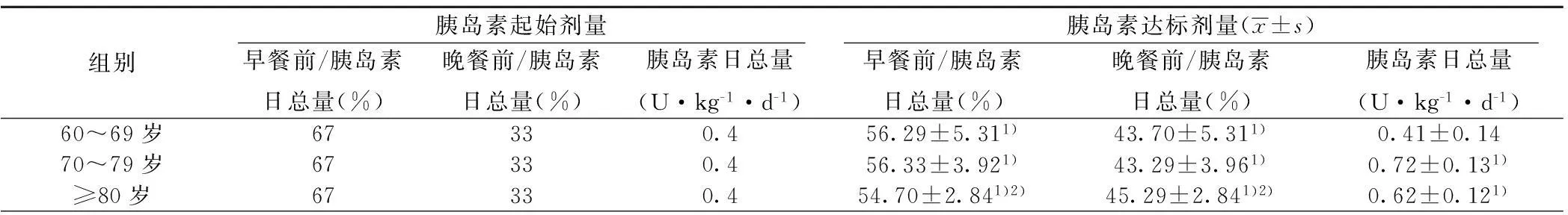
表5 三组患者预混门冬胰岛素30起始及达标剂量早餐前、晚餐前比例变化
同组内胰岛素起始与达标剂量比较:1)P<0.05;不同组之间比较:2)P<0.05
2.6高龄组(≥80岁)胰岛素达标剂量相关性高龄组(≥80岁)胰岛素达标剂量与FBG(r=0.428,P=0.042)、HbA1c(r=0.415,P=0.049)、低血糖发生次数(r=0.574,P=0.007)、糖尿病并发症例数(r=0.568 ,P=0.007) 正相关,与HOMA-β(r=-0.674,P=0.002)呈负相关,而与2 h PG(r=0.156,P=0.478)、血糖达标时间(r=0.016,P=0.942)、BMI(r=0.460,P=0.834)、TC(r=0.900,P=0.283)、TG(r=0.939,P=0.223)、HOMA-IR(r=0.925,P=0.249)无关。
2.7高龄组(≥80岁)胰岛素达标剂量主要影响因素以胰岛素达标剂量为应变量,以上相关因素FBG、HbA1c、糖尿病并发症例数、低血糖发生次数、HOMA-β为自变量,进行多元逐步线性回归分析,HbA1c、糖尿病并发症进入回归方程(F=8.714,P=0.001),说明多元逐步线性回归方程有统计学意义。HbA1c与低血糖发生次数是胰岛素达标剂量主要影响因素。见表6。
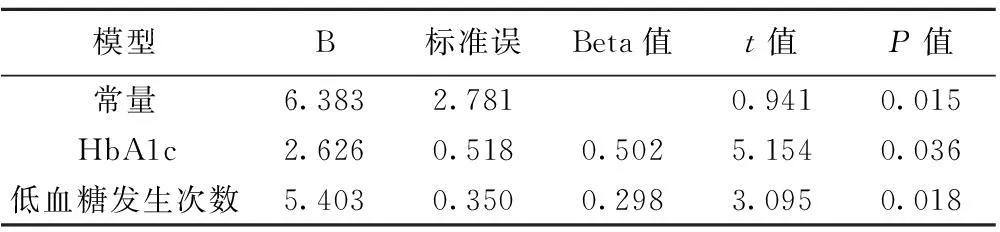
表6 高龄组(≥80岁)胰岛素达标剂量多元逐步线性回归分析
3讨论
我国步入老龄化社会已有12年,中国老龄事业发展报告(2013)中指出2012年底老年人口达到1.94亿,占总人口的14.3%。0岁及以上高龄老年人口达2 273万人〔3〕。我国即将进入快速高龄化社会。糖尿病患病率随增龄而增高,是高龄老人常见的代谢疾病。Yang等〔4〕最新研究表明老年糖尿病患病率达20%,80岁及以上甚至高达25.60%。高龄老人肝肾功能减退,对降糖药物的清除能力下降,药物半衰期延长,自主神经功能紊乱,肝糖原储备不足,多种慢性疾病共存,因此高龄糖尿病患者降糖治疗易于发生低血糖〔5〕。高龄糖尿病患者对低血糖的代偿能力和耐受性低升血糖激素代偿缺陷,感知低血糖能力下降,易出现无症状性低血糖,易发展为严重低血糖〔6〕,易诱发急性心肌梗死和急性脑血管意外。
高龄糖尿病患者如何合理使用胰岛素,目前缺乏相关临床资料和治疗指南,临床上参考低龄老人和一般成年人的方案,本研究发现高龄糖尿病患者使用门冬胰岛素30血糖达标率较低,门冬胰岛素30达标剂量与低龄老人不同,单位体重胰岛素达标剂量为(0.62±0.12)U·kg-1·d-1,明显高于起始剂量;高龄糖尿病患者门冬胰岛素30达标时早餐前、晚餐前比例与低龄老人不同,早餐前、晚餐前分别为日总量的54.70%和45.29%,且与起始比例67%和33%明显不同。胰岛素达标剂量与FBG、HbA1c、低血糖发生次数、糖尿病并发症正相关,与HOMA-β水平负相关。HbA1c、低血糖次数是影响高龄新诊断2型糖尿病患者胰岛素达标剂量的主要因素。
本研究样本例数较少,需要进一步扩大样本量和进行多中心的前瞻研究,高龄新诊断 2型糖尿病的达标剂量、早晚餐前比例,作为其初始剂量,是否能缩短血糖达标时间,同时能减轻低血糖,值得进一步研究。
4参考文献
1蹇在金.高龄老年人的诊断问题〔J〕.中华老年医学杂志,2009;28(1):85-6.
2《中国糖尿病防治指南》编写组. 中国糖尿病防治指南〔M〕.北京:北京大学医学出版社,2004:97-8.
3吴玉韶.中国老龄事业发展报告(2013)〔M〕.北京:社会科学文献出版社,2013:1-2.
4Yang W,Lu I,Weng J,etal.Prevalence of diabetes among men and women in China〔J〕.N Engl J Med,2010;362(12):1090-101.
5刘幼硕.老年人糖尿病的诊断及治疗要点〔J〕.中华老年医学杂志,2005;24(10):798-800.
6Matyka K,Evans M,Lomas J,etal.Altered hierarchy of protective responses against severe hypoglycemia in normal aging in healthy men〔J〕.Diabet Care,1997;20(2):135-41.
〔2014-01-12修回〕
(编辑安冉冉/曹梦园)
