腰骶部功能性选择性脊神经后根切断术治疗痉挛性脑瘫的效果
2015-09-17杜爱民孙成彦彭云川林思渝赵泽宇
杜爱民 孙成彦 彭云川 许 础 林思渝 赵泽宇
1.四川省八一康复中心神经外科,四川成都 611135;2.复旦大学附属华山医院功能神经外科,上海 200040;3.四川省八一康复中心麻醉科,四川成都 611135
痉挛性脑瘫是脑性瘫痪最多见的一种类型,占脑瘫的65%~70%,传统的治疗方法包括药物治疗、康复训练、支具等,但都无法有效解决关节易变形、痉挛易复发等问题。20世纪70年代后期,意大利学者Fasano创新采用术中电刺激的方法进行选择性脊神经后根切断术(selective posterior rhizotomy,SPR)[1]解除脑瘫痉挛,收到良好的疗效,确定了现代SPR术。后来南非学者Peaeock又进行了改进,将手术平面至圆锥降到马尾水平,进一步完善了术中电刺激方法。我国徐林于1991年引进该技术[2],目前国内多中心开展了该技术,四川省八一康复中心(以下简称“我院”)神经外科总结临床经验,将SPR术方法进行改进,使用美国Nicolet Endeavor-CR16通道的电生理监护仪技术,在功能位下进行选择性脊神经后根切断术(functional selectivity of lumbar posterior rhizotomy,FSPR),结合术后康复训练[3],收到了较好效果。现将报道如下:
1 资料与方法
1.1 一般资料
选择四川省八一康复中心2012年4月~2014年4月收治178例痉挛型脑瘫患者,其中男106例,女72例;3~12岁 144例,>12~18岁 29例,>18岁 5例,平均年龄为(8.5±4.9)岁;病因:早产75例,核黄疸10例,难产缺氧窒息78例,原因不明15例。所有患者均符合2004年脑瘫国际研讨会制订的诊断标准明确诊断脑瘫[4],术前有独立行走能力及下蹲能力,肌张力达到改良Ashworth分级2级及以上[5],智力能术后配合康复训练[6]。排除手足徐动症状明显、共济失调、颈部四肢扭转、脊柱畸形严重等。178例患者中,屈髋和或内收、屈膝、尖足19例,屈髋和或内收、尖足88例,屈膝、尖足23例,尖足48例;腱反射亢进143例;伴有髌阵挛阳性18例,踝阵挛阳性123例,Babinski征阳性19例。
1.2 手术方法
术前仔细检查各个肌肉群,根据各个肌肉群肌张力,腱反射,髌、踝阵挛,了解各个肌肉群痉挛情况,指导术中神经后根切断。确定术中需要切除的神经节段,本组采用下列 4 种切断方式:L4~S1(L2及 L3不切)、L2~S1(L4不切)、L5~S1或 L2~S1。具体对于髋屈曲及内收肌张力不高者L2、L3不切;针对胫前肌肌张力不高者,结合胫前肌股四头肌肌力稍弱L4不切;单纯尖足畸形行L5~S1切断;下肢每组肌群都有痉挛者行L2~S1切断。L2、L3、L4、L5及 S1神经后根的平均切断率分别为 23%、27%、22%、37%及42%。
采用全身麻醉,使用短效肌肉松弛药物气管插管后,俯卧、头低臀高位,使用美国Nicolet Endeavor-CR16通道的电生理监护仪,将电极分别插入双侧臀部、股四头肌、腓肠肌以及足底的皮下,参考电极置于双下肢任意位置,行电生理检测。骶部后正中切口,显露L3~5棘突及椎板,行跳跃式、限制性椎板切除(跳跃式切除指仅切除L3、L5椎板甚至部分,保留L2大部及L4全部棘突和椎板;限制性切除指切除椎板开槽宽度仅5~8 mm,完全保留两侧的小关节突)。切开硬脊膜后,在手术显微镜下找到双侧 L2、L3、L4、L5、S1感觉根,并将各根分成5~8小束,神经肌电生理刺激仪以0.05~0.1 mA电流开始刺激,确认并记录各后根小束的阈值。结合患者的痉挛情况,选择切断较低阈值就能引起肌肉收缩的小束,本组切断比例:L2为20%~30%,L3为 20%~35%,L4为 20~30%,L5为 30%~40%,S1为40%~50%。冲洗后连续缝合硬脊膜,逐层缝合伤口。术后清醒后拔管回病房,9~12 d拆线。
患者术后进行至少3月以上正规康复治疗,包括肌力训练、平衡能力,动作协调性、关节活动度、腰背肌及步态的训练等。术后患者仍有固定挛缩者,给予二期下肢矫形术[7]。
1.3 观察指标
观察术后有无乏力,肢体麻木,伤口感染,脑脊液漏,硬脑膜下出血以及尿失禁等并发症。分别于术后2周、6个月、12个月进行随访,观察肌张力改善情况、腱反射亢进、髌和踝阵挛的例数。
1.4 统计学方法
采用统计软件SPSS 13.0对数据进行分析,计数资料以率表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
本组患者术后无伤口感染,发生脑脊液漏5例、颅内硬脑膜下出血1例,有肢体麻木感14例、乏力感24例,一过性尿失禁5例,在术后3~6个月内相应治疗后症状消失,无腰椎滑脱等较严重事件发生。
2.1 患者手术前、后的肌张力变化情况
术后2周、术后6个月及术后12个月随访,从肌张力分级看,手术后2周、6月、12月肌张力较手术前明显改善,差异有高度统计学意义(P<0.01),且无反弹及复发。见表1。
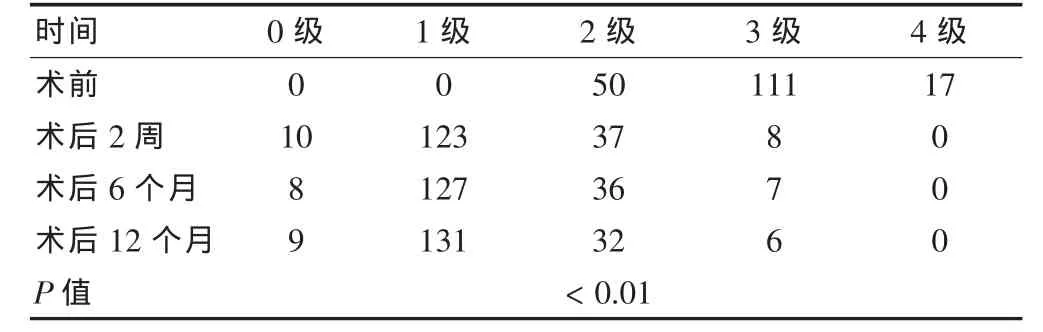
表1 患者手术前、后的肌张力变化情况(例)
2.2 患者手术前、后腱反射和髌阵挛情况
术后2周、6个月、12个月腱反射亢进发生率较术前比较明显减少,差异有高度统计学意义(P<0.01)。术后2周、6个月、12个月髌、踝阵挛发生率较术前明显减少,差异有高度统计学意义(P<0.01)。见表2。
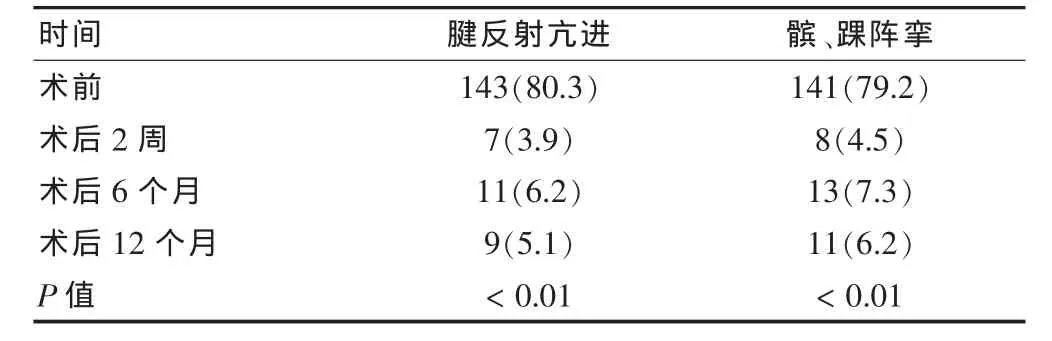
表2 患者手术前、后腱反射和髌阵挛情况[n(%)]
3 讨论
痉挛是脑瘫患儿中枢神经系统受损后运动系统功能障碍的常见表现,其特征是速度依赖性的肌张力增高伴腱反射亢进,为肌肉牵张反射亢进所致,肌肉痉挛会引起关节活动受限及关节挛缩变形,从而导致异常的姿势步态。FSPR的解痉机制是电生理监测下选择性切断脊神经后根内的肌梭传入Ⅰa类纤维,减少周围的兴奋性传入,调节肌张力的γ-环路,在已存在脑损伤的情况下,达到一种新的兴奋和抑制的相对平衡,从而解除痉挛,降低异常升高的肌张力。根据本组的观察,与痉挛相关的所有特征性症状,包括异常增高的肌张力、亢进的腱反射、踝阵挛,术后都获得了理想的改善或解除,且不易复发[8]。发现部分病例对脑瘫伴随症状也有改善[9],如术后癫痫频率发作减少或癫痫服用药物减少,术后流涎减少或消失,斜视消失、发音改善,部分上肢痉挛好转[2]。FSPR术后无明显感觉缺失,无尿便功能障碍,无运动功能丧失等严重并发症。这是目前其他治疗方法(包括口服药物、肉毒素及其他手术方法)所无法达到的。因此,FSPR不失为目前治疗痉挛型脑瘫一种有效和值得推广的治疗方法。在分析判断FSPR的临床疗效时,除了考虑手术前患者整体运动能力及痉挛情况之外,术中主要需解决两个问题,一是神经定位,二是神经切多少。以下就有关问题进行讨论。
3.1 神经定位
本研究术中常规根据脊神经后根直径从L1~S1逐渐增粗,S1后根最粗,少数L5最粗来判断。也根据从T2~L5各节段神经根出硬脊膜囊的距离逐渐增大,L5~S1之间的距离又开始变小,S1~S5越来越小来判断。通过这178例手术,笔者发现神经定位时还需注意以下:①术前X线腰椎节段标记,准确定位神经根,但儿童有较多移行椎变异,如骶椎腰化、胸12肋骨缺如,甚至有第6腰椎等,需注意鉴别,必要时行全脊柱X线、CT或MRI定位。②缪时金等[10]提出定位方法;L5神经根的硬脊膜外段跨越L4~L5椎间盘,L5神经根的硬脊膜裂孔在L4~L5椎间盘平面±3 mm范围内,笔者认为这主要针对成人的定位方法,而脑瘫患儿手术时多未达成年,需注意年龄、身高的不同对应硬脊膜神经出口的不同。新生儿的脊髓尾端一般位于L3水平,L1~S1神经根出硬脊膜囊位置一般位于相应椎间孔稍上缘,越到远端距离越远,但随着生长,脊柱变长,神经根出硬脊膜囊位置到相应椎间孔位置逐渐变长,成年人L2、L3出硬脊膜囊位置一般位于相应椎体中部,L4、L5、S1位于相应椎体上缘或更高。③如相邻节段神经根出硬脊膜囊距离明显增加,需考虑有神经根出硬脊膜的位置变异可能。在相邻的上位或下位的神经根出硬脊膜处,寻找是否有神经根共干或共神经根袖的情况。有报道发现约5.7%的病例有此类变异,本组有9例,应该引起重视。④以上方法仍难辨别时,可在术中应用软性神经内镜辅助神经根鉴别。本研究术中根据脊柱神经解剖特点,精确暴露神经,尽量不完全切除椎板,行开窗式、跳跃式切除,故对脊柱稳定系统损伤小。椎板切除少,硬脊膜暴露局限,因此在术后诱发腰背痛及继发椎管狭窄方面,均比多椎板切除的FSPR明显减少[11],且儿童FSPR术后,切除的椎板具有再生能力[12],一般不考虑给予置入内固定等。
3.2 神经切多少
手术暴露目标神经后,在显微镜下将后根分离为5~8束,为减少对神经的损伤,尽量保留滋养血管,尽可能细化分离小束,术中尽量保持分离的各后根神经束粗细均匀,这样判断离断比例时较准确且可以提高手术疗效。梅晰凡等[13]对15具成人尸体标本L5脊神经后根进行免疫组化染色分析,发现Ⅰa类神经纤维为(1702+85)根,占后根总神经纤维数的52.5%。Ⅰa类神经纤维在后根内呈均匀分布,没有明显集中分布区域。但Peter·Duus教授认为不同的感觉刺激通过不同的纤维向中枢传导,在后根内这些不同的传人性纤维按照一定的方式进行空间排列,起源于肌梭的厚髓鞘神经纤维(Ⅰa类纤维)位于最内侧[14]。笔者在临床观察中也觉得Ⅰa类神经纤维在后根中有聚集区,了解聚集区有利于高选择性神经切除,减少对深感觉等传导纤维切断,避免深感觉障碍引起步态异常等,还需要进一步研究明确。
Craig等[15]提出髋内收肌、髋屈曲肌、股四头肌、腓肠肌、腓骨肌及腘绳肌等虽由多节段神经支配,但髋内收肌、髋屈曲肌主要由L2、L3支配,股四头肌主要由L3支配,胫前肌主要由L4支配,腓骨肌主要由L5支配,腓肠肌主要由S1支配。故具体肌肉的γ-环可能存在于多个脊神经后根内。常规切除方法为切除阈值低的神经束,而影响运动阈值的因素很多,包括后根分束的方法、电刺激参数的选择、刺激后异常反应的标准、麻醉药的不同、麻醉的深度、肌松药物的使用、局部湿润程度以及电极洁净程度等[16]。本研究术中肌电图检测下,切除后根小束根据其肌电反应依顺序为:位于需要减轻肌张力的目标肌肉群处、运动阈值低者、反应扩散至同侧其他肌肉群,显著的双侧下肢扩散者。根据178例临床实例,第一条尤为重要。表示该后根小束参与了该处肌肉群肌张力形成。
由于L4脊神经后根参与股神经及坐骨神经等的组成,对下肢诸肌群运动和协调起重要的作用,国内学者提出宜多保留L4脊神经后根完整性,以期比较均衡的保存下肢肌的部分张力和肌力,减轻术后下肢乏力现象,增加对膝关节的控制能力[17]。对于膝关节痉挛严重患者可行L4切除但比例一般不超过30%。本组患者均未出现术后行走突然下肢乏力摔倒情况。S2参与踝关节肌张力形成,在肌电图监测下可考虑切除部分,需慎重考虑是否会影响大小便和性功能[18]。且比例一般不超过35%。FSPR术对降低肌张力效果肯定,但对于切断比例严尚诚等[19]认为脊神经后根的切断率必须结合术前肌力、肌张力而定。而且术前痉挛重的患者,其肢体各肌群肌力废用性受损增加,术后保留适当的肌张力有利于功能康复,应避免后根纤维切除比例过多而引起术后肢体过软,增加术后康复的难度[20~21]。本研究在术中对 L2、L3切断率在 20%~35%,防止躯体近端肌张力过低,下肢乏力,引起下肢支撑能力下降,本研究根据痉挛肌的相应节段和痉挛程度来决定相应神经后根的切除比例。术前制订神经后根切除比例的标准如下:2级肌张力的肌群其所支配的神经后根切除比例控制在30%~40%,3级肌张力的肌群其所支配的神经后根切断比例控制在40%~50%。另外,切断神经节段越多,因为神经有交叉支配,相对各神经后根切断比例需下降。从这组病例结果来看髋屈曲、内收肌、膝屈曲、踝跖屈各肌群的肌张力下降明显,效果满意。大部分肌张力降低程度与所受神经支配的节段切断比例之间呈现良好的相关性,达到手术前预期的效果。
综上所述,功能性选择性脊神经后根部分切断术在解除肌痉挛后为患者的康复训练提供良好的肌张力状态,使其通过术后持续、正规的康复训练和再次肌体姿势适应而渐改善下肢的功能状态,且痉挛不易复发,效果满意。
[1]李如求,张兰亭,尹彪中,等.腰骶脊神经后根选择性切断术后疗效评估[J].中国脊柱脊髓杂志,2002,12(4):300-301.
[2]徐林.关于开展脑瘫SPR的若干问题[J].中华矫形外科杂志,1995,2(2):141-142.
[3]刘振寰,朱小宁.小儿脑性瘫痪康复治疗中新的量化评估方法[J].现代康复,2000,4(9):130-131.
[4]中国康复医学会儿童康复专业委员会,中国残疾人康复协会小儿脑瘫康复专业委员会.小儿脑性瘫痪的定义、分型和诊断条件[J].中华物理医学与康复杂志,2007,29(5):309.
[5]邵旭,于炎冰,张黎.腰骶段选择性脊神经后根切断术治疗脑瘫性下肢痉挛状态的远期疗效分析[J].中华神经外科杂志,2014,30(9):912-916.
[6]于炎冰,张黎,马延山,等.1037例痉挛性脑瘫显微神经外科手术治疗[J].中华神经外科疾病研究杂志,2005,4(2):121-123.
[7]Velickovic M.脑性瘫痪治疗的过去、现在和未来[J].实用儿科临床杂志,2003,18(3):157.
[8]曾瑞曦,卢莉云,张毅,等.SPR治疗痉挛性脑瘫患者的远期疗效分析[J].中国医药导刊,2015,17(3):219-221.
[9]徐林,洪毅,易斌,等.痉挛性脑瘫选择性脊神经后根切断术的 10 年回顾[J].中国矫形外科杂志,2001,8(1):42-44.
[10]缪时金,曾蔚,曾国辉,等.盘脊神经根系数定位在SPR术中的应用[J].中外医学研究,2015,13(2):93-94.
[11]徐朋,徐达传,朱青安.选择性脊神经后根切断术对脊柱稳定性影响的研究进展[J].解剖科学进展,1998,4(2):115-118.
[12]易斌,徐林,洪毅,等.儿童脑瘫选择性脊神经后根切断术后腰椎结构的变化[J].中华医学杂志,2001,81(16):983-987.
[13]梅晰凡,王伟,秦书俭,等.改良高选择性脊神经后根部分切断术中前后根神经分束的应用解剖[J].中国临床康复,2005,9(29):178-180.
[14]刘宗惠,徐霓霓.Duus神经系统疾病定位诊断学[M].北京:海洋出版社,2006:19-34.
[15]Craig M,McDonald MD.Selective dorsal rhizotomy[J].Phys Med Rehabil,1991,2:891-914.
[16]马凯,李勇杰,庄平,等.选择性脊神经后根切断的术中电生理监测[J].中国微侵袭神经外科杂志,2006,11(12):543-545.
[17]徐峰,傅中国,姜保国.痉挛性脑性瘫痪外科治疗的理论与应用[J].中国临床康复,2006,10(20):136-138.
[18]Kim DS,Choi JU,Yang KH,et al.Selective posterior rhizotomy for lower extremity spasticity:how much and which of the posterior rootlets should be cut [J].Surg Neurol,2002,57(2):87-93.
[19]严尚诚,马杰.改良式选择性脊神经后根切断术[J].中华骨科杂志,1996,16(10):613-615.
[20]俞兴,徐林.选择性脊神经后根切断术治疗儿童痉挛型脑瘫进展[J].中国矫形外科杂志,2004,12(1-2):104-106.
[21]金合,徐林,乔卫平.有限度选择性脊神经后根切断治疗脑瘫下肢痉挛临床分析[J].临床外科杂志,2009,17(12):840-842.
