妊娠期高血压患者新生儿脐静脉血管内皮炎性因子水平对妊娠结局的影响
2015-02-16沈静群凌艳姣李佳蕊宣荣荣
沈静群 凌艳姣 李佳蕊 宣荣荣
1.宁波市镇海龙赛医院妇产科,浙江宁波315200;2.上海交通大学附属新华医院妇产科,上海200092;3.宁波大学医学院附属医院妇产科,浙江宁波315020
妊娠期高血压患者新生儿脐静脉血管内皮炎性因子水平对妊娠结局的影响
沈静群1凌艳姣1李佳蕊2宣荣荣3
1.宁波市镇海龙赛医院妇产科,浙江宁波315200;2.上海交通大学附属新华医院妇产科,上海200092;3.宁波大学医学院附属医院妇产科,浙江宁波315020
目的探讨妊娠期高血压患者新生儿脐静脉血管内皮炎性因子水平对妊娠结局的影响。方法选取行剖宫产手术的妊娠期高血压患者30例,另取同期正常妊娠行剖宫产手术患者30例,分别测量各组新生儿脐静脉血浆中的一氧化氮(NO)、内皮素(ET)以及血清单核细胞趋化蛋白-1水平(MCP-1)水平,并观察新生儿结局,分析新生儿脐静脉血管内皮炎性因子水平与妊娠结局相关性。结果妊娠期高血压组较正常妊娠对照组新生儿脐静脉血NO水平降低,差异有统计学意义(P<0.05);MCP-1和ET较正常妊娠对照组明显升高,差异有统计学意义(P<0.05);新生儿宫内窘迫和死亡的发生率明显升高,新生儿Apgar评分明显降低,差异有统计学意义(P<0.05)。结论妊娠期高血压患者新生儿脐静脉血NO水平降低,ET、MCP-1水平升高,可能是新生儿宫内窘迫和死亡、新生儿评分低的一个原因。
妊娠期高血压;血管内皮炎性因子;妊娠结局;新生儿
妊娠期高血压是一种发生于妊娠期间特有的疾病,是产科常见疾病,发病率高。围生期不恰当的处理会直接影响母体及胎儿的安全。妊娠期高血压所致孕产妇病死率占妊娠相关并发症死亡总数的10%~16%,但妊娠期高血压病因及发病机制尚不清楚,妊娠期高血压病机制研究一直是产科研究的热点[1]。研究证实,妊娠高血压产妇的胎盘蜕膜部位及肌层的螺旋小动脉痉挛,绒毛间隙血窦血供减少,胎盘缺血,影响胎儿生长发育,临床表现为胎盘功能减退和胎儿生长受限。病情进一步发展后螺旋动脉发生栓塞,蜕膜坏死和胎盘后出血,则可导致胎盘早剥和早产。妊娠期高血压发病机制可能与全身炎症疾病及血管内皮的损伤相关,同时亦是妊娠期高血压病继发脏器损害的基础[2]。妊娠期高血压患者对新生儿结局(新生儿宫内窘迫、死亡、新生儿评分)有很明显影响,关于全身炎症疾病、血管内皮的损伤是否是影响妊娠期高血压患者新生儿结局差的因素研究甚少。本研究通过分析妊娠期高血压患者新生儿脐静脉血浆中一氧化氮(NO)、内皮素(ET)以及血清单核细胞趋化蛋白-1水平(MCP-1)水平,探讨妊娠期高血压患者新生儿脐静脉血管内皮炎性因子水平对妊娠结局的影响,现报道如下。
1 资料与方法
1.1 一般资料
经医学伦理委员会批准,选取2012年2月~2014年12月妊娠期高血压剖宫产手术患者30例,平均年龄(26.4±3.2)岁,平均孕龄(31.7±5.5)周。另取同期在我院分娩的无妊娠期高血压等疾病的单胎妊娠产妇30例为对照组,平均年龄(28.1±5.2)岁,平均孕龄(33.1± 2.9)周。两组患者既往无急慢性肝炎、肾脏疾病,无原发性继发性高血压病病史、无糖尿病及血液系统疾病病史。相关治疗方案详细告知患者及其家属,并签署知情同意书。两组产妇年龄、体重、身高、文化程度、孕龄等一般资料比较,差异无统计学意义(P>0.05)。两组产妇均在椎管内麻醉下行子宫下段剖宫产术。剔除麻醉不顺利、手术时间过长的患者,同时剔除手术中出现严重的低血压、高血压或发生其他严重的并发症如肺栓塞等患者。
1.2 妊娠期高血压诊断
妊娠期首次出现孕妇血压≥140/90 mmHg,但尿蛋白阴性,在整个孕期未发展为子痫前期,血压在产后12周内恢复正常,可确诊为妊娠期高血压。诊断要点包括高血压、蛋白尿、水肿。
1.3 观察指标
检测各组剖宫产后新生儿脐静脉血浆NO、ET、MCP-1水平,新生儿有无宫内窘迫、死亡,新生儿1 min Apgar评分。
1.4 检测方法
两组患者均在椎管内麻醉下行子宫下段剖宫产术,待新生儿剖出时取脐静脉血,离心,低温保存。采用Greiss法检测NO水平。采用放射免疫法测定ET水平,采用ELLSA法检测血清MCP-1水平。
1.5 统计学方法
采用SPSS17.0统计软件,计量资料中非正态分布资料取对数,以均数±标准差(x±s)表示,组间比较采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
妊娠期高血压组较正常妊娠对照组新生儿脐静脉血管NO水平降低、差异有统计学意义(P<0.05);MCP-1和ET水平较正常妊娠对照组明显升高,差异有统计学意义(P<0.05);新生儿宫内窘迫和死亡的发生率明显升高,新生儿Apgar评分明显降低,差异有统计学意义(P<0.05)。见表1。
3 讨论
表1 两组患者NO、ET、MCP-1、宫内窘迫、死亡率、新生儿Apgar评分比较(±s)
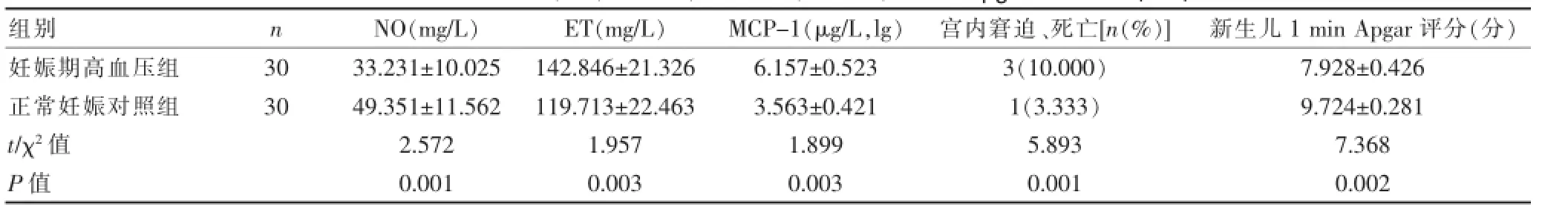
表1 两组患者NO、ET、MCP-1、宫内窘迫、死亡率、新生儿Apgar评分比较(±s)
g / L)M C P -1(μ g / L,l g)宫内窘迫、死亡[ n(%)]新生儿1 m i n A p g a r评分(分)t / χ2值P值2 . 5 7 2 0 . 0 0 1 ± 2 1 . 3 2 6 ± 2 2 . 4 6 3 1 . 9 5 7 0 . 0 0 3 6 . 1 5 7 ± 0 . 5 2 3 3 . 5 6 3 ± 0 . 4 2 1 1 . 8 9 9 0 . 0 0 3 3(1 0 . 0 0 0)1(3 . 3 3 3)5 . 8 9 3 0 . 0 0 1 7 . 9 2 8 ± 0 . 4 2 6 9 . 7 2 4 ± 0 . 2 8 1 7 . 3 6 8 0 . 0 0 2
胎儿与母亲靠脐带相连,脐带通过胎盘与母体联系,脐带及胎盘的功能正常才能保证胎儿的氧供,胎盘为胎儿提供营养支持。母亲患妊娠高血压,必然影响胎儿。妊娠高血压时,产妇的全身小动脉可发生痉挛,导致胎盘也相应缺血,胎盘缺血则直接影响胎儿,导致胎儿长发育迟缓,体重减轻。胎盘功能减退后,若发生血管栓塞或胎盘早剥,可导致胎儿宫内窘迫,甚至死胎或增加新生儿死亡率。产妇高血压严重时,为了控制病情可能会提前终止妊娠,引起早产儿发生率较高,其出生后生活能力差,妊娠高血压综合征患儿体质较弱,死亡率也较高[3-10]。妊娠期高血压所致孕产妇病死率占妊娠相关并发症死亡总数的10%~16%。
妊娠期高血压发病机制目前认为存在以下几种学说:(1)免疫学说(Immunological Theory);(2)遗传学说(Genetic Predisposition);(3)胎盘缺血学说(Ischemia of the placenta):生理妊娠时绒毛滋养细胞沿螺旋动脉逆行浸润逐渐取代血管内皮细胞,纤维样物质取代血管平滑肌弹性层,血管腔扩大增加血流,这一过程称血管重塑。血管重塑可达子宫肌层内1/3。妊娠高血压时后,滋养细胞入侵深度仅仅达到蜕膜血管,相当一部分血管不发生重塑,即发生胎盘浅着床,引起早期滋养细胞缺血缺氧,可影响胎儿发育;(4)血管调节物质的异常(Abnormality of the vasoactive compounds):脐带及胎盘血管调节物质异常时会引起胎儿缺血缺氧,进而引起胎儿生长发育迟缓。血管调节物质包括血管收缩因子和舒张因子。血管收缩因子有血管内皮素(endothelin,ET),调节血管收缩,妊娠高血压时ET与心钠素(atrial natriuretic peptide,ANP)的比值下降,增加的过氧化物、ET等加重血管内皮的破坏,诱发血小板凝聚,并对血管收缩因子敏感,诱发血管进一步收缩,血管内皮进一步破坏,导致凝血与纤溶失调。血管舒张因子有一氧化氮(NO)、前列环素(prostaglandin,PGI2)、ANP等,随着妊娠进展,PGI2与TXA2、维生素E与脂质过氧化物,ET与ANP的比值随之升高。大量研究显示妊娠期高血压病可能机制与全身炎症疾病、血管内皮的损伤相关。开展全身炎症疾病及血管内皮的损伤与新生儿结局的相关性的研究,有利于进一步提高我国的母婴保健水平。
胎盘是胎儿生长发育及其重要的器官,胎盘功能是否正常,关系到胎儿正常生长发育。胎盘功能有胎儿的营养供给、代谢、防御和合成功能,胎盘功能不全会影响到胎儿发育甚至危及胎儿生命。在母体、胎儿或胎盘异常时,均可能引起胎盘功能不全。如果母亲患有高血压、妊娠高血压综合征、糖尿病,肾脏疾病、心肺疾患、贫血、营养不良、子宫肌瘤等疾病或吸烟、饮酒、长时间仰卧等,均可能导致胎盘血管痉挛、变形,从而阻碍胎盘血液循环或造成子宫胎盘血流量减少,引起胎盘功能不全[11]。胎儿因素常见于多胎妊娠、胎儿畸形等情况。小胎盘、前置胎盘、胎盘血性栓塞、胎盘早期剥离、绒毛膜羊膜炎等构成了妊娠期高血压的胎盘因素。另外,过期妊娠时胎盘老化、绒毛发生出血性栓塞或纤维素沉积、钙化等[5],也可导致胎盘功能不全。胎盘功能异常时,所产生的物质量也会发生异常,通过对有物质的测定,可以了解胎盘功能[12]。
NO调节血管舒张功能的机制可能是通过提高细胞中鸟苷酸环化酶的活性,促进磷酸鸟苷环化产生环磷酸鸟苷,使细胞内cGMP水平增高,然后激活依赖cGMP的蛋白激酶对心肌肌钙蛋白Ⅰ的磷酸化作用加强,而此时肌钙蛋白C对Ca2+的亲合性下降,肌细胞膜上K+通道活性也下降,cGMP的蛋白激酶增强,产生血管舒张效应。在生理状态下,灌注压突然升高或者血管受到血流冲击时,NO发挥作用可维持组织血流的相对稳定,激活血管的自身调节作用,可以控制全身各种血管床的静息张力,增加局部血流,降低全身平均动脉血压,是血压的主要调节因子。血管内皮及各种组织和细胞中,含有大量的内皮素。内皮素对维持心血管系统稳态与基础血管张力起到重要的调节作用。ET-1是调节心血管功能的重要因子,刺激ET-1合成的过程需要有Ca2+的参与。MCP-1又称单核细胞趋化和激活因子(monoctye chemotactic and activating factor,MCAF)。研究证实,巨噬细胞、成纤维细胞、平滑肌细胞、B细胞、单核细胞、内皮细胞等在PHA、IL-1、IFN-γ、PDGF、EGF、LPS、Poly I-C或某些病毒刺激下均可被诱导分泌MCP-1。MCP是嗜碱性粒细胞的激活剂和趋化剂,其刺激嗜碱性粒细胞组胺释放和脱颗粒作用较为强烈,MCP-1水平的变化直接反应血管内皮炎症反应的轻重。
研究表明[13],妊娠期高血压患者母体外周血血浆中较正常妊娠NO水平降低、ET和MCP-1水平明显升高[14-15],这可能是妊娠期高血压的一个原因,脐血管是连接胎盘与母体的中介,其NO、ET和MCP-1水平直接反应胎盘血中内皮因子的水平,从而影响胎盘的功能。胎盘的功能状态和新生儿结局是密切相关的,本研究结果表明:妊娠期高血压组较正常妊娠对照组新生儿脐静脉血管NO水平降低;ET和MCP-1水平较正常妊娠对照组升高;新生儿宫内窘迫和死亡的发生率更高,新生儿1 min Apgar评分低。此结果表明,脐静脉血管NO水平降低、ET和MCP-1水平明显升高,导致脐血管、胎盘的血供相对减少,从而导致影响新生儿的供血供氧,影响胎儿的各系统的生长发育,最终导致新生儿结局较差,并发症明显增多[16]。内皮细胞受损,MCP-1水平升高,ET分泌增加,NO分泌减少,会进一步导致血管内皮功能失衡,导致病情的进一步发展[17],可能是妊娠期高血压患者新生儿结局差的一个原因。
血管内皮损伤及内皮损伤过程中释放的一系列血管活性物质在妊娠期高血压发病中起重要作用[18-19],如能通过相应的医疗手段升高妊娠期高血压患者血浆中的NO水平、降低患者血浆中ET和MCP-1的水平[20],可减轻妊娠期高血压的血管内皮损伤,减缓靶器官脏器损伤。如何减少血清单核细胞趋化蛋白的始动作用,增加NO的合成和释放,拮抗内皮素的缩血管作用,可能将成为预防及治疗妊娠期高血压的新途径。
[1]宋娜娜,刘宁,金美峰.硫酸镁联合硝苯地平治疗妊娠高血压疾病76例临床疗效观察[J].中国医药指南,2012,10(9):373-375.
[2]张立军,韩玉环,韩玉值.妊娠期高血压疾病患者血清脂联素、内皮素-和一氧化氮变化及意义[J].中华妇幼临床医学杂志,2009,5(10):121-126.
[3]沈方方.拉贝洛尔联合硫酸镁治疗重度妊娠高血压疾病的临床观察[J].长江大学学报(自然版),2011,8(3):150-154.
[4]高玉东.不同类型的妊娠期高血压疾病对于产妇妊娠结局的影响分析[J].现代诊断与治疗,2013,24(11):2402-2403.
[5]詹洪晶.妊娠期糖尿病患者妊娠结局32例临床分析[J].中国现代医生,2013,51(29):131-132.
[6]蒋丽江,郭跃文,郑巍,等.妊娠期高血压疾病危险因素及对母婴预后的影响[J].中国现代医生,2012,50(35):24-26.
[7]龚衍,杜晓红,肖兵,等.妊娠期高血压病患者91例临床分析[J].当代医学,2011,17(35):26-28.
[8]金霞红.妊娠期高血压疾病对妊娠结局的影响[J].中国现代医生,2011,49(18):40-41.
[9]唐霜.妊娠期高血压疾病对妊娠结局的影响[J].中外医学研究,2010,8(23):28-29.
[10]罗晓琴,李琴,胡素芳.妊娠期高血压疾病对妊娠结局的影响[J].中国现代医生,2010,48(5):39-40.
[11]Moura MD,Margotto PR,Rugolo LM.Changes of blood flow in the umbilical artery in hypertensive pregnancy and the implications in the neonatal outcomes[J].Rev Bras-Ginecol Obstet,2013,35(2):71-77.
[12]Valdés ER,Lattes KA,Muñoz HS,et al.First-trimester adiponectin and subsequent development of preeclampsia or fetal growth restriction[J].Gynecol Obstet Invest,2011,72(3):152-156.
[13]彭新红,陶秋然,陈小红,等.硫酸镁联合黄芪注射液治疗妊娠高血压综合征的疗效观察[J].贵阳中医学院学报,2013,35(3):124-126.
[14]赵勇,耿素敏,张瑞青,等.妊高症患者血清HSP70水平的表达与意义[J].中国卫生检验杂志,2010,19(1):135-136.
[15]许靖,李秋平,孔祥永,等.胎盘早剥早产儿脐血与产妇静脉血血管性血友病因子及其裂解酶水平的变化[J].实用儿科临床杂志,2012,27(23):1788-1790.
[16]徐翠云,叶海慧.妊娠高血压疾病对孕妇心电图和胎儿心电图的影响[J].临床医学,2011,31(9):88-90.
[17]常美英,王秀平,辛英,等.妊娠期高血压患者血管内皮炎性因子的临床分析[J].河北医药,2014,36(12):1842-1844.
[18]初华.复方丹参注射液配伍硫酸镁对妊高症患者血液内皮素及一氧化氮影响的临床研究[J].中国性科学,2012,21(12):47-48.
[19]Hurairah H,Ferro A.The role of the endothelium in the control of vascular function[J].Int J Clin Pract,2004,59:251-253.
[20]王雁,尚涛,汤巍巍,等.妊娠高血压综合征患者血中循环内皮细胞及肝细胞生长因子的变化及意义[J].中华妇产科杂志,2004,39(1):18-20.
The influence on pregnancy outcome of neonatal umbilical vein endothelial inflammatory factor levels for patients with gestationed hypertension
SHEN Jingqun1LING Yanjiao2LI Jiarui2XUAN Rongrong3
1.Department of Gynaecology and Obstetrics,Ningbo City Zhenhai Longsai Hospital,Ningbo315200,China;2.Department of Obstetrics and Gynecology,Xinhua Hospital Affiliated to Shanghai Jiaotong University,Shanghai200092, China;3.Department of Obstetrics and Gynecology,the Affiliated Hospital to Medical College of Ningbo University, Ningbo315020,China
Objective To explore the influence on pregnancy outcome of neonatal umbilical vein endothelial inflammatory factor levels for patients with gestational hypertension.Methods A total of 30 mothers in our hospital were chosen. These mothers were gestational hypertension patients which will be terminated the line caesarean delivery.Another 30 cases during the same period of normal pregnancy cesarean section patients,the levels of NO,ET,MCP-1 and neonatal outcome were comparative analyzed.Neonatal umbilical vein endothelial inflammatory factor levels and pregnancy outcome were compared.Results The difference of NO levels was statistically significant between gestational hypertension group and normal pregnancy group(P<0.05);The level of ET and MCP-1 in gestational hypertension group were higher than normal pregnancy group,the difference was statistically significant(P<0.05).Higher incidence of neonatal intrauterine distress and death,neonatal score was low,the difference was statistically significant(P<0.05). Conclusion This is a possible factor that lower umbilical blood levels of NO,higher levels of ET and MCP-1 of gestational hypertension,which leading to fetal distress and neonatal mortality,neonatal score low.
Gestational hypertension;Endothelial inflammatory factors;Pregnancy outcomes;Newborns
R714.246
A
1673-9701(2015)24-0017-04
2015-04-13)
浙江省宁波市自然科学基金项目(2013A610220)
