原发性中枢神经系统淋巴瘤的CT和MRI诊断
2015-02-10河南省三门峡市中心医院河南三门峡472000
河南省三门峡市中心医院(河南 三门峡 472000)
魏亚军 林志军 杜 娟
原发性中枢神经系统淋巴瘤的CT和MRI诊断
河南省三门峡市中心医院(河南 三门峡 472000)
魏亚军 林志军 杜 娟
目的探讨原发性中枢神经系统淋巴瘤(primary central nervous system lymphoma, PCNSL)的CT、MRI特征及病理学基础。方法回顾性分析18例经病理证实PCNSL的 CT、MRI和病理资料。结果①18例共26个病灶,位于基底节区6个、胼胝体5个、丘脑5个、脑室旁深部白质6个、大脑半球浅部4个。14例呈团块结节状,4例呈蝴蝶状;6例水肿明显,12例水肿较轻。②CT平扫6例呈稍高密度,2例呈等密度;增强扫描均明显强化。③MR平扫T1WI 14例呈稍低信号,4例呈等信号;T2WI呈稍高信号14例,等或稍低信号4例;DWI均呈高或稍高信号。增强扫描均明显强化,其中4例周围强化较明显呈“环征”,4例呈“蝴蝶状”,6例呈“握拳征”,2例呈“尖角征”,2例呈类圆形。8例行1H-MRS检查,均出现NAA峰不同程度减低, Cho峰明显升高,7例Lip峰明显升高,4例出现Lac峰。结论PCNSL的CT和MRI表现有一定特征,综合分析CT及MRI征象,可以做出正确诊断。
中枢神经系统;淋巴瘤;计算机体层摄影;磁共振成像;弥散加权成像;
原发性中枢神经系统淋巴瘤(primary central nervous system lymphoma, PCNSL)是一种仅累及中枢神经系统而全身其它部位未发现的结外非霍奇金淋巴瘤,较为罕见,约占脑肿瘤的0.3%~1.5%[1]。国内外文献对该病的报道虽较多,但其误诊率仍较高。本文综合分析2007年7月~2013年10月我院经手术病理证实的PCNSL的CT、MRI及病理资料,以提高对本病的影像学诊断和鉴别诊断水平。
1 材料与方法
1.1 一般资料本组男13例,女5例,年龄29~82岁,中位年龄54.5岁。临床症状主要以颅内高压为主15例,表现为头痛、头昏、恶心、呕吐等,偏瘫、肢体无力3例。所有病例均行MR平扫及增强,其中8例行CT平扫及增强检查。
1.2 检查方法
1.2.1 CT检查:采用GE LightSpeed 64层螺旋CT扫描机。头颅轴位常规平扫后行增强扫描,层厚、层间距均为5mm。增强扫描使用高压注射器经肘前静脉注入非离子型造影剂优维显(370mg/ml)75ml,维持量生理盐水25ml,注射速度3.5ml/s.
1.2.2 MR检查:采用GE Signa Horize 1.5T MR/i磁共振扫描仪,正交头线圈。MR平扫:双回波质子密度(proton density,PD)PD/T2W成像,TR/TE1/TE2(2 900ms/25ms/93ms),横断面和矢状面采用液体衰减反转恢复序列(fluid-attenuated inversionrecovery sequence, Flair),TR/TE(8 000ms/120ms),DWI采用自旋回波-回波平面(SE-EPI)序列成像,(TR 6000ms,TE 70~80ms)(扩散敏感系数,b=0,1000s/mm2)。增强扫描造影剂采用钆喷酸葡胺(Gd-DTPA),剂量0.2ml/kg体重,分别行横轴位、矢状位及冠状位扫描。1HMRS扫描序列及参数:单体素短回波检查,用激励回波探测法(STEAM),扫描参数:TR 1500 ms,TE 35ms,扫描次数128,激励次数8,VOI 2cm×2cm×2cm。半高全宽(FWHM)<5Hz,扫描时间3min 48s,扫描前自动进行匀场及水抑制,使水抑制>96%。
1.3 影像资料分析由两名高年资影像诊断医师共同阅片,观察肿瘤部位、形态、大小、瘤周水肿、占位效应、CT、MRI平扫及强化特点、邻近组织关系等。
2 结 果
2.1 肿瘤的部位、形态、大小、瘤周水肿13例单发,5例多发(共26个病灶)。位于基底节区6个、胼胝体5个、丘脑5个、脑室旁深部白质6个、大脑半球浅部4个。14例呈团块结节状,4例呈蝴蝶状。肿块最大直径1.4~7.3cm,周围均可见水肿,其中6例水肿明显,12例较轻。
2.2 CT表现平扫4例肿块呈均匀高密度(图1),2例呈不均匀高密度,2例呈均匀等密度,其中2例邻近颅骨骨质浸润,均未见钙化。增强后均明显强化,其中2例强化不均匀(图2)。
2.3 MRI表现平扫:T1WI 4例呈等信号(图3,6),14例呈稍低信号;T2WI呈等或稍低信号(图4),4例稍高信号14例(图9);4例信号欠均匀,中心见囊变。DWI均呈高或稍高信号(图7)。增强扫描,所有肿块均明显强化,其中4例囊变区周围强化较明显呈“环征”(图5),4例累及胼胝体肿块明显强化呈蝴蝶状,6例呈“握拳征”或“缺口征”(图8),2例呈“尖角征”,2例呈片状或类圆形。8例行1H-MRS检查,均出现NAA峰不同程度减低,Cho峰明显升高,7例见明显升高Lip峰,4例出现Lac峰(图10)。
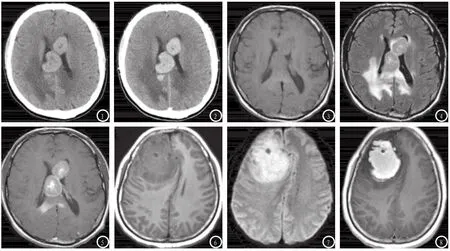
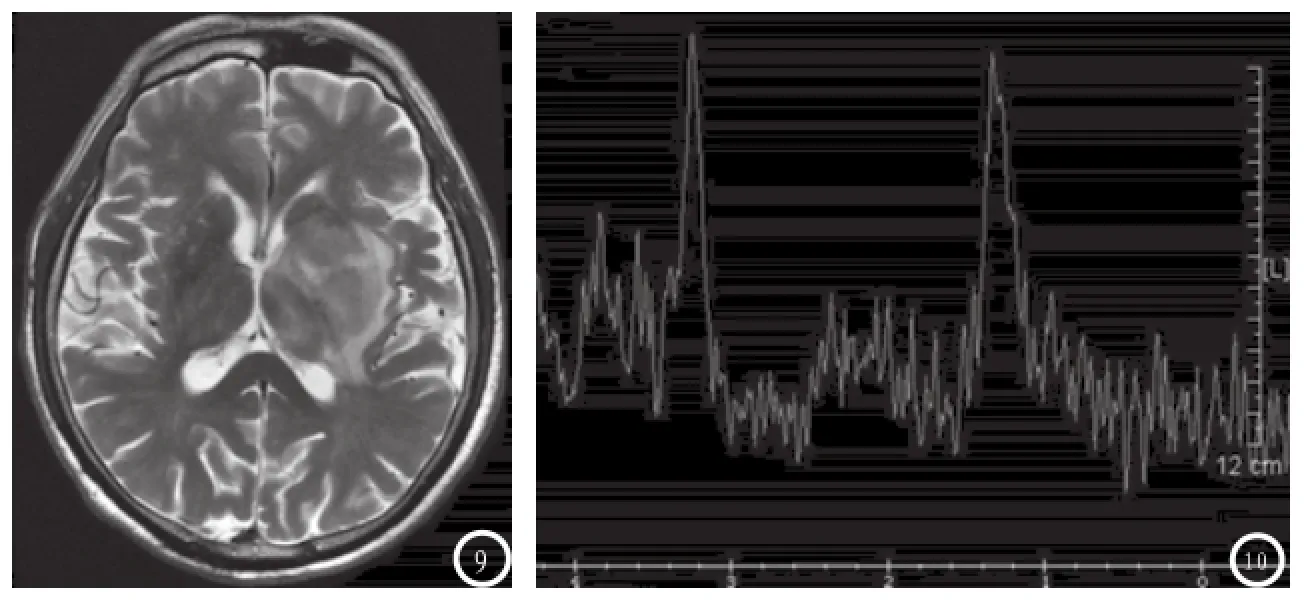
图1-5 胼胝体PCNSL。图1 CT平扫呈高密度,中心见斑点状低密度,水肿及占位效应轻;图2 CT增强明显强化,边缘强化更明显,呈环征;图3 MR平扫 T1WI呈较均匀等信号;图4 T2WI FLAIR呈等信号,中心见斑点状稍高信号;图5 增强扫描明显强化,边缘强化更明显,呈环征。图6-8 右侧额叶PCNSL。图6 MR平扫T1WI呈等信号,中心见斑点状低信号,水肿及占位效应明显;图7 DWI呈明显高信号;图8 增强扫描均匀明显强化,呈“握拳征”。图9-10 左侧丘脑及基底节PCNSL。图9 T2WI呈等及稍高信号;图101H-MRS示明显升高Lip峰,NAA峰减低,Cho峰升高。
3 讨 论
3.1 PCNSL的临床特点PCNSL是指仅累及中枢神经系统的结外非霍奇金淋巴瘤,而无全身其他部位发病。多发于50~70岁男性,国外好发于器官移植患和免疫缺陷患者,且易多发,我国多发生于免疫功能正常者[2,3,4]。本组仅1例病例为肾移植后患者。目前普遍认为中枢神经系统没有淋巴组织,肿瘤细胞围绕血管成袖套状排列的病理学特点,支持PCNSL源自脑血管周围的未分化多潜能间叶细胞[5,6]。文献报道,脑内靠近脑表面或靠近中线区的血管周围间隙较明显,因而该肿瘤常好发于深部脑组织[7],本组14例发生于深部脑实质,与文献报道一致。
3.2 CT、MRI特征与病理基础PCNSL的CT及MRI表现具有一定特点,平扫CT多为均匀稍高或等密度,MRI表现为T1WI上与灰质信号相似,T2WI上呈等或稍高信号, DWI呈高亮信号,边界清楚,这与PCNSL细胞密集富含网状纤维、细胞间质水分少和核浆比例高、肿瘤组织沿血管周围间隙生长及肿瘤细胞容易聚集有关[8,9]。DWI主要反映组织内水分子运动情况,与组织通透性、间隙大小、弥散介质情况有关,PCNSL病理学基础决定其水分子扩散受限,DWI上常表现为高信号,本组所有肿瘤DWI均呈高或稍高信号。文献报道[10]PCNSL在器官移植或免疫缺陷患者易囊变,坏死,本组1例发生于器官移植后患者,肿块中心见微囊变。
PCNSL是一种乏血供肿瘤,它以V-R间隙为中心向外浸润生长,侵入邻近脑实质及血管壁进入血管腔内,破坏血脑屏障,造影剂易于渗透到细胞外间隙,所以CT和 MRI增强以明显强化为主,且密度/信号均匀[11,12],本组所有病例均表现为明显强化。也有文献报道免疫缺陷患者多表现为环状强化[13],本组1例免疫功能正常患者表现为环状明显强化,故笔者认为免疫功能缺陷与正常的PCNSL均可表现为环形强化。
PCNSL由于“嗜血管生长”及生长速度不一致,出现具有自身特色的强化特征,尤其以MR强化更为典型,常出现特征性的“缺口征”“尖角征”及“抱拳样”强化,累及胼胝体者可呈“蝴蝶”状强化[12-14]。本组12例出现上述典型征象;另1例发生于浅部脑实质侵犯脑膜,脑膜呈条带状增厚,明显强化呈“脑膜尾征”,1例侵犯右侧脑室枕角,室管膜呈环状增厚并明显强化。PCNSL另一特征为瘤体较大,瘤周水肿相对轻微,占位效应较轻,本组12例肿块较大而水肿较轻。
本组8例行1H-MRS检查,均出现NAA峰不同程度减低,Cho峰明显升高,4例出现Lac峰,7例见明显升高Lip峰。NAA降低反映了神经元损害,导致其数量的减少,Cho峰升高反映肿瘤组织的高细胞构成以及细胞膜转换加速。Lac峰主要反映组织的无氧代谢,呈倒置的双峰。Lip峰代表脂质,主要为游离脂肪,与细胞膜的降解有关,代表肿瘤恶性程度高或组织坏死明显,良性肿瘤很少出现,常出现在胶质瘤的坏死区及PCNSL的实性区[15]。巨大Lip峰作为PCNSL的特征性改变,有学者认为是肿瘤细胞膜对脂粒的转运增加,肿瘤内的大量巨噬细胞吞噬游离脂肪酸所致[16]。文献报道Lip峰与淋巴瘤细胞凋亡密切,淋巴瘤细胞凋亡越多Lip峰越明显,出现高大的Lip峰,对鉴别淋巴瘤与其它实性肿瘤具有高度的特异性[16]。本组资料1H-MRS病例较少,表现与文献报道基本一致。PCNSL是一种乏血供肿瘤,文献报道其灌注成像表现为低灌注[17],本组暂未做灌注方面的进一步研究。
3.3 鉴别诊断①胶质瘤:PCNSL多呈均匀等T1、T2信号,而胶质瘤多呈长T1、长T2信号,易囊变。增强扫描PCNSL均匀明显强化,胶质瘤多呈不规则环形强化。巨大Lip峰出现在PCNSL实性区,胶质瘤出现在坏死囊变区。②脑膜瘤:属轴外肿瘤,以宽基底与硬膜相连,相邻的脑皮质受压内移,邻近颅骨可有增生性改变,增强后常出现“脑膜尾征”;侵犯硬膜及颅骨的PCNSL呈穿透性生长方式、软组织肿块大颅骨侵犯很轻微,颅骨外形基本保持,仅信号发生变化。脑膜瘤不会出现NAA峰及巨大Lip峰。③原发性脑内生殖细胞瘤:多发生于儿童及青少年,松果体、蝶鞍、丘脑及基底节区域,水肿较轻,T2WI信号多样,易坏死囊变。PCNSL多发于50~70岁男性,T2WI呈均匀等或稍高信号,囊变少见。④脑脱髓鞘假瘤:CT平扫呈低密度;MRI平扫T1WI信号低、T2WI信号高,典型强化见“开环征”及扩张小静脉。PCNSL CT平扫呈稍高密度,MRI平扫T1WI呈等或稍低信号低,T2WI呈等或稍高信号,典型强化呈“握拳征”。
综上所述,PCNSL的病理学基础决定其影像表现具有一定特征性:发病高峰50~60岁,多位血管周围间隙分布区域和脑室旁白质深部,胼胝体、丘脑及基底节区;影像学表现归纳为“三高一低一峰一均匀”:CT平扫呈稍高密度,DWI呈明显高信号,增强扫描高度强化呈“握拳征”,PWI呈低灌注,1H-MRS见巨大的Lip峰。
密度/信号均匀,多与灰质呈等信号。综合分析CT及MRI征象,能够做出正确诊断。
1. Corti M, Metta H, Villafane MF. et al. Stereotactic brain biopsy in the diagnosis of focalbrain lesions in AIDS [J]. Medicina (B Aires), 2008, 68: 285-291.
2. Bessell EM, Hoang-Xuan K, FerreriA J, etal. Primary central nervous system lymphoma: biological aspects and controversies in management. Eur J Cancer, 2007, 43 (7): 1141-1152.
3. Al-Okaili RN, Krejza J, Wang S, et al. Advanced MR imaging techniques in the diagnosis of intraxial brain tumors in sdults [J].Radiographics, 2006, 26: 173-189.
4. 张海捷,张雪林.原发性中枢神经系统淋巴瘤的MRI表现与病理学对照研究[J].临床放射学杂志,2010,29(2):148-151.
5. 向超,李茂.MRI对原发性中枢神经系统淋巴瘤的诊断[J].实用放射学杂志,2011,27(5):666-669.
6. Haldorsen IS, Kenes J, Krossnes BK, et al.CT and MR imaging features of primary central nervous system lymphoma in norway,1989-2003[J].AJNR, 2009, 30(4):744-751.
7. 李春生,胡元明,李新文,等.原发性中枢神经系统淋巴瘤MRI表现[J].中国CT和MRI杂志,2013,11(6):14-16.
8. Gibbs P, Liney GP, Pickles MD, et al. Correlation of ADC and T2 measurements with cell density in prostate cancer at 3.0 Tesla [J]. Invest Radiol, 2009, 44(9):572-576.
9. Woodhams R, Kakita S, Hata H, et al. Diffusion-weighted imaging of mucinous carcinoma of the breast: evaluation of apparent diffusion coefficient and signal intensity in correlation with histologic findings. AJR Am [J].Roentgenol, 2009, 193(1):260-266.
10.金开元,张高峰.原发性中枢神经系统淋巴瘤的影像学诊断[J].实用放射学杂志,2013,29(5):849-851.
11.廖伟华,王小宜,黄军,等.颅内原发性B细胞淋巴瘤MRI表现[J].中国医学影像技术,2008,24(4):499-503.
12.Sutherland T,Yap K,Liew E,et a1.Primary central nervous system lymphoma in immunocompetent patients:a retrospective review of MRI features[J].J Med Imaging Radiat Oncol,2012,56(3):295-301.
13.Zhang D,Hu L B,Henning T D,et a1.MRI findings of primary CNS lymphoma in 26 immunocompetent patients[J].Korean J Radiol,2010,11(3):269-277.
14.Mrugala MM, Rubenstein JL, Ponzoni M, et al.Insights into the biology of primary central nervous system lymphoma[J]. Curr Oncol Rep, 2009, 11(1):73-80.
15.Haque S, Law M, Abrey LE, et al. Imaging of lymphoma of the central nervous system, spine, and orbit [J]. Radio Clin NorthAm, 2008, 46 (2): 339-361.
16.Barajas RFJr, Rubenstein JL, Chang JS, Diffusion-weighted MR imaging derived apparent diffusion coefficient is predictive of clinical outcome in primary central nervous system lymphoma [J]. AJNR AmJ Neuroradiol,2010,31(1):60-66.
17.胡春淼,陈韵彬,陈英,等.原发性中枢神经系统淋巴瘤的1H-MRS及PWI研究[J].中国CT和MRI杂志,2012,10(4):6-9.
(本文编辑: 黎永滨)
CT and MR diagnosis of Primary Central Nervous System Lymphoma
ObjectiveTo explore the pathological manifestation and CT、MR findings of primary central nervous system lymphoma (PCNSL).Methods18 cases'CT、MRI and pathological datas confirmed with PCNSL were retrospectively analyzed.Results① There were 18 cases with 26 lesions, and 6 lesions located at the basal ganglia, 5 lesions at corpus callosum, 5 lesions at thalamus, 6 lesions at periventricular deep white matter, 4 lesions at cerebral hemisphere shallow. 14 cases showed nodular mass, 4 cases of butterfly-shaped. 6 cases with edema, 12 cases with mild edema. ② CT scan: 6 cases showed slightly higher density, 2 cases showed equal density; enhanced scan showed significantly enhanced. ③MR scan: T1WI 14 cases showed slightly lower signal and 4 cases showed equal signals on T1WI; T2WI 14 cases showed slightly higher signal and 4 cases showed equal signals on T2WI, all showed high or slightly higher signal on DWI. Enhanced scan: all significantly enhanced, including 4 cases with peripheral enhancement more visible with "ring sign", 4 cases showed "butterfly-like", 6 cases showed "fist sign", 2 cases showed "sharp sign", 2 cases were round. 8 cases with 1H-MRS examination, NAA peak reduced of varying degrees, Cho peak significantly increased, 7 cases with Lip peak increased significantly, 4 cases with Lac peak.ConclusionCT and MRI findings of PCNSL had certain characteristics, comprehensive analyzed the CT and MRI features could make correct diagnosis.
Central Nervous System; Lymphomas; Computed Tomography; Magnetic Resonance Imaging; Diffusion Weighted Imaging
R733.41;R739.91
A
10.3969/j.issn.1672-5131.2015.03.03
魏亚军
2015-01-21
