不同疗程1%卢立康唑乳膏治疗足癣的多中心、随机双盲对照研究
2014-12-11符美华李岷李若瑜王爱平温海郭在培郝飞席丽艳于浩佘晓东陈伟沈永年胡素泉刘维达
符美华 李岷 李若瑜 王爱平 温海 郭在培 郝飞 席丽艳 于浩 佘晓东 陈伟 沈永年 胡素泉 刘维达
·论著·
不同疗程1%卢立康唑乳膏治疗足癣的多中心、随机双盲对照研究
符美华 李岷 李若瑜 王爱平 温海 郭在培 郝飞 席丽艳 于浩 佘晓东 陈伟 沈永年 胡素泉 刘维达
目的观察和评价不同疗程1%卢立康唑乳膏治疗足癣的疗效和安全性。方法采用多中心、随机、双盲、阳性药物对照研究,将入选患者按照试验中心分层随机分成3组,包括卢立康唑短疗程组(外用1%卢立康唑乳膏,每日1次,共2周,后2周使用安慰剂)、卢立康唑长疗程组(外用1%卢立康唑乳膏,每日1次,共4周)、联苯苄唑对照组(外用1%联苯苄唑乳膏,每日1次,共4周)。开始用药后第2、3、4、6周评价临床和真菌学疗效。结果420例真菌镜检阳性的患者随机分成3组,每组140例,398例患者进入疗效分析。用药2周时,对照组、短疗程组、长疗程组临床有效率分别为29.29%、31.43%和35.00%(P>0.05),真菌清除率分别为49.29%、58.57%和57.86%(P>0.05);用药3周时,临床有效率分别为73.57%、78.57%和70.00%(P>0.05);用药4周时,临床有效率分别为89.29%、91.43%和89.29%(P>0.05),真菌清除率分别为80.00%、87.86%和85.00%(P>0.05)。停药后2周,对照组、短疗程组、长疗程组的临床有效率分别是92.14%、92.86%和92.14%(P>0.05),真菌清除率分别为80.71%、90.00%和89.29%(P<0.05)。对照组局部不良反应发生率为0.71%,短疗程组为0,长疗程组为2.14%。结论1%卢立康唑乳膏外用治疗足癣安全有效,每日1次治疗2周与治疗4周的疗效相当。
卢立康唑;联苯苄唑;癣,脚;临床方案;随机对照试验
卢立康唑(luliconazole)是日本农药株式会社(Nihon Nohyaku Co.,Ltd)于1995年研制开发的新一代咪唑类抗真菌药物,作用机制与其他咪唑类化合物相同,主要通过抑制14-甲基羊毛甾醇脱14-甲基,阻断真菌细胞膜麦角固醇的合成[1-2]。其抗真菌谱广,体外实验显示对皮肤癣菌、念珠菌、马拉色菌以及其他引起浅表和(或)皮下真菌感染的致病真菌和机会致病真菌也具有抗真菌活性[3-6]。蔡晴等[7]对卢立康唑等7种抗真菌药物对念珠菌体外抗真菌活性的研究显示,卢立康唑对念珠菌有较好的抗真菌活性,最小抑菌浓度(MIC)范围0.03~8 mg/L,几何均数为0.087 mg/L,MIC50和MIC90分别为0.06和0.5 mg/L。日本于2005年批准该药作为一种外用抗真菌药物使用。为了解海南海灵化学制药有限公司生产的1%卢立康唑乳膏治疗足癣的疗效和安全性,我们采用多中心、随机、双盲对照进行观察。
对象和方法
一、对象
1.病例纳入标准:根据病史、体征及实验室检查,临床明确诊断的足癣(不包括角化过度型),真菌直接镜检阳性(患者入组时同时做真菌镜检和培养,真菌镜检阳性即可入组);年龄18~65岁,男女不限;受试者知情同意并签字。本研究经过中国医学科学院皮肤病医院伦理委员会批准,批准文号:(2009)临审第(58)号。
2.排除标准:局部合并甲真菌病、严重细菌感染或可能干扰诊治的其他皮肤病者;对研究所用药物成分有接触过敏者;有严重的心、肝、肾疾病,糖尿病及精神病患者;3个月内系统应用糖皮质激素或免疫抑制剂者;3个月内应用过系统性抗真菌药物,2周内局部外用过抗真菌药物者;孕妇及哺乳期妇女。
3.剔除标准:研究中途发现不符合病例纳入标准者;受试者自行停用或放弃参加研究者;因不良事件被迫停药者;未按研究方案用药者;研究期间合并使用非研究用药物有可能影响疗效评价者。
二、分组及用药方法
利用SAS9.1.3软件将患者按试验中心分层随机分成3组,即卢立康唑短疗程组、卢立康唑长疗程组和联苯苄唑组。1%卢立康唑乳膏由海南海灵化学制药有限公司提供,0.1 g:10 g/支,国药准字:H20120048,室温保存;不含有卢立康唑的基质乳膏,由海南海灵化学制药有限公司提供,10 g/支,批号:0804005,室温保存。1%联苯苄唑乳膏(商品名美克),德国拜耳医药保健有限公司生产,批号:116973,由海南海灵化学制药有限公司重新分装,使其与试验药外包装及感官性状完全一致,室温保存。受试者外用药物时,先清洗患处,取适量药物用手指均匀涂于患处及周边区域1~2 cm处外观正常皮肤,按揉片刻,每日1次。卢立康唑短疗程组:使用1%卢立康唑乳膏,每日1次,共2周,后2周使用安慰剂;卢立康唑长疗程组:使用1%卢立康唑乳膏,每日1次,共4周;联苯苄唑组:外用1%联苯苄唑乳膏,每日1次,共4周。
三、疗效观察
在用药2周、3周、停药时、停药后2周复诊,以观察疗效和不良事件。受试者在研究过程中始终由同一位研究者负责观察记录。
1.临床指标:包括红斑、丘疹、水疤、浸渍糜烂、脱屑和瘙痒,按“0=无,1=轻,2=中,3=重”评分,记录症状和体征总积分(total symptom score,TSS)。
2.实验室指标:每次随访均进行直接镜检及培养。治疗前和停药时各做1次血尿常规及肝肾功能检查,女性治疗前行妊娠试验。
3.不良事件:受试者在受试期间发生的所有不良事件均使用医学术语记录。包括不良事件发生和终止的时间、表现程度(轻、中、重)、处理经过、与药物关系的因果分析(肯定有关、很可能有关、可能有关、可能无关、肯定无关)及转归。
4.疗效判断:停药时、停药后2周根据以下标准判断近期疗效和远期疗效:皮损、症状的消退程度;真菌直接镜检和培养阴转率。按痊愈、显效、进步、无效四级评定。痊愈:TSS变化率为100%,真菌直接镜检及培养阴性;显效:TSS变化率为60%~99%,真菌直接镜检及培养阴性;进步:TSS变化率为20%~59%,真菌直接镜检及培养阴性或阳性;无效:TSS变化率<20%,真菌直接镜检和(或)培养阳性。TSS变化率=(治疗前TSS-治疗后TSS)/治疗前TSS,痊愈和显效合并计算总有效率。
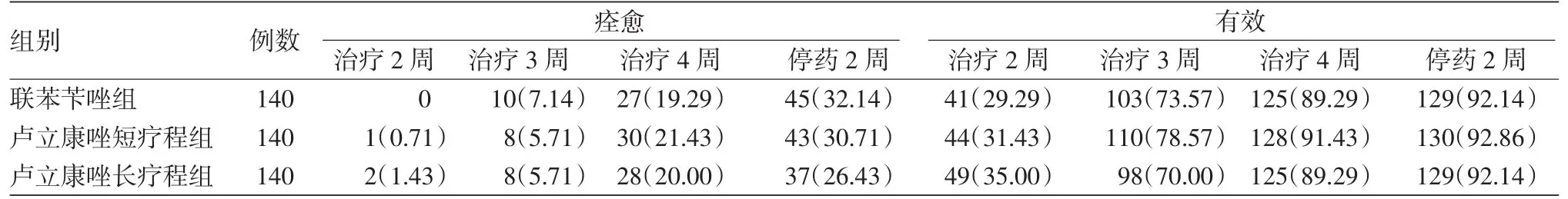
表1 不同疗程卢立康唑治疗足癣的临床疗效比较(全分析集)[例数(%)]
四、统计学分析
本研究统计分析由南京医科大学公共卫生学院统计教研室承担,采用SAS9.1.3统计分析软件。对临床有效率进行非劣效性检验,非劣效界值取10%。除主要疗效指标的非劣效性检验外,其他所有的统计检验均采用双侧检验,P≤0.05认为差异有统计学意义。三组间比较,若差异有统计学意义,进一步进行两两比较,检验水准α为0.025。计量资料将采用±s进行统计描述,采用配对t检验比较组内前后差异,组间治疗前后的变化采用方差分析(ANOVA)。计数资料采用频数(构成比)进行统计描述,组间治疗前后的变化采用χ2检验或非参数检验分析。
结 果
一、各组一般情况和均衡性分析
按照足癣的入选标准,本研究入组病例420例,每组140例。脱落病例20例,其中对照组8例,短疗程组5例,长疗程组7例,脱落率为4.76%;剔除病例2例,其中对照组1例,短疗程组1例,剔除率为0.48%。对照组,男95例,女45例,年龄(30.83±11.19)岁,病程(24.0±42.0)个月;短疗程组,男90例,女50例,年龄(32.25±12.55)岁,病程(24.0±43.0)个月;长疗程组,男92例,女48例,年龄(31.46±12.55)岁,病程(12.0±44.0)个月。性别、年龄、病程、职业等指标以及合并疾病、伴随用药等方面三组间比较差异均无统计学意义(P>0.05)。
二、疗效分析
见表 1,2。 用药后 2、3、4周时,3组(FAS集)临床有效率和真菌学清除率差异均无统计学意义(P>0.05)。停药后2周,3组FAS集临床有效率相似,差异无统计学意义(P>0.05);真菌清除率3组差异有统计学意义(P<0.05),提示1%卢立康唑乳膏短疗程组、长疗程组远期真菌学疗效高于1%联苯苄唑乳膏组。
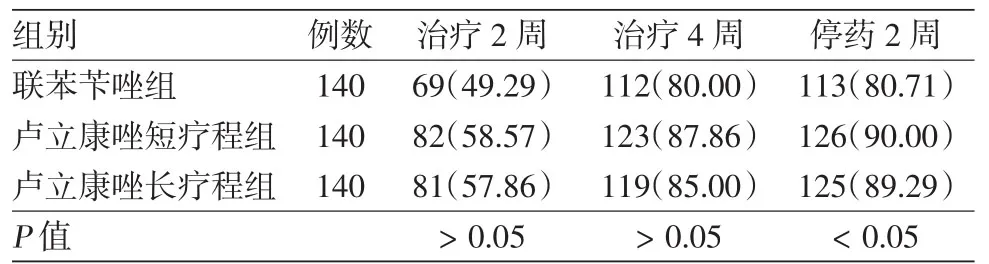
表2 不同疗程卢立康唑治疗足癣的真菌学清除率比较(全分析集)[例数(%)]
三、安全性分析
共有14例不良事件,4例为局部不良反应,对照组不良事件发生率和不良反应发生率分别为3.57%(5例)和0.71%(1例),短疗程组分别为2.86%(4例)和0,长疗程组分别为3.57%(5例)和2.14%(3例),3组间差异均无统计学意义(不良事件:P值=1.00,不良反应:P值=0.33)。共出现2例重要不良事件,1例因患有严重糖尿病,经判定为不符合入组条件,已剔除;另1例为用药后4周,停药随访期间作为健康供者为其兄提供造血干细胞,住院7 d。根据不良事件与药物关系的因果分析,这2例不良事件判断为重要不良事件,且与研究药物肯定无关。
用药前后实验室各指标变化情况在3组间差异均无统计学意义。
讨 论
临床上,足癣的高发病率和高复发率已经广受关注。多项调查显示,患者依从性差、不能足疗程坚持外用治疗是引起足癣复发的重要原因。在加强对患者的健康教育和用药习惯教育的同时,推荐使用更具高效的抗真菌药物来缩短疗程是提高患者依从性的可行方法。
Koga等[8]用须毛癣菌豚鼠感染模型,对不同浓度的卢立康唑(0.02%、0.1%、0.5%、1.0%)外用的疗效进行观察,每日1次连续7 d,以1.0%联苯苄唑乳膏作为对照。结果显示,卢立康唑对皮损的改善具有浓度依赖性,0.02%组与空白对照组相比,差异有统计学意义;0.1%卢立康唑组可达到与1.0%联苯苄唑治疗组相似的皮损改善效果。卢立康唑的真菌清除率亦表现出浓度依赖性,治疗结束时0.02%与0.1%卢立康唑组的真菌清除率分别为10%和40%,而0.5%和1%卢立康唑乳膏组的真菌清除率可达100%。Ghannoum等[9]亦应用须毛癣菌豚鼠感染模型对1%特比萘芬、1%拉诺康唑和1%卢立康唑进行体内实验研究,每日1次连续7 d外用。结果显示,特比萘芬、卢立康唑和拉诺康唑的临床疗效分别为56.4%、50.8%、26.2%,特比萘芬和卢立康唑比拉诺康唑表现出更高的临床疗效。
临床研究方面,Watanabe等[10]在日本24家医院对241例足癣患者进行多中心随机双盲对照Ⅱ期临床试验,试验分为1%、0.5%和0.1%卢立康唑乳膏3组,每日1次外用2周,分别于第2、4、6周进行疗效评价。皮肤症状改善评价表明,3组均表现出很好的疗效,组间差异无统计学意义。治疗结束时,3组的真菌清除率分别为 81.1%、62.9%和58.3%,呈现出一定程度的剂量依赖性。随后该研究组在日本34家医院和11家诊所进行了多中心随机单盲对照Ⅲ期临床试验,对511例足癣患者进行1%卢立康唑治疗2周与1%联苯苄唑治疗4周的比较研究[11],治疗结束时两组临床有效率分别为91.5%和91.7%,真菌学清除率分别为76.1%和75.9%,1%卢立康唑治疗2周与1%联苯苄唑治疗4周的临床疗效差异无统计学意义。我们用两种疗程1%卢立康唑乳膏和1%联苯苄唑乳膏治疗足癣,在治疗4周后,3组临床有效率和真菌学清除率分别达到90%左右和80%以上,停药2周后,分别达到90%以上和80%以上,而且1%卢立康唑短疗程组和长疗程组的临床疗效比较,差异无统计学意义,提示1%卢立康唑乳膏外用2周即能获得较好的临床疗效。同时,我们发现,停药后2周,短疗程组真菌学清除率高于对照组,可能和受试者的依从性以及人群样本大小有关,确切的原因还需要我们在今后的临床应用中进一步观察。
在不良反应方面,Watanabe等[10]的多中心随机双盲对照Ⅱ期临床试验表明,1%、0.5%、0.1%卢立康唑治疗组的不良反应发生率分别为2.6%、1.4%、2.6%。多中心随机单盲对照Ⅲ期临床试验则显示1%卢立康唑治疗组与1%联苯苄唑治疗组的不良反应发生率相似,分别为2.0%和2.4%[11]。卢立康唑外用出现的不良反应包括湿疹、接触性皮炎、瘙痒、灼热潮红、疼痛等,所有的不良反应均很轻微,停药后可自行消退[10-11]。Shono[12]和Tanaka等[13]各报告1例卢立康唑乳膏引起的接触性皮炎。本研究中卢立康唑长疗程组有患者出现局部干燥、皲裂、疼痛、不适感和接触性皮炎等不良反应。
总之,1%卢立康唑乳膏治疗足癣安全有效,每日1次治疗2周与治疗4周的疗效相当,这对提高患者依从性有重要的临床意义。
[1]Ryder NS.Terbinafine:mode of action and properties of the squalene epoxidase inhibition[J].Br J Dermatol,1992,126 Suppl 39:2-7.
[2]Sud IJ,Feingold DS.Mechanisms of action ofthe antimycotic imidazoles[J].J Invest Dermatol,1981,76(6):438-441.
[3]Saito R,Sawada M,Ishizaki S,et al.A case of inflammatory tinea corporis byEpidermophyton floccosum[J].Nihon Ishinkin Gakkai Zasshi,2008,49(3):211-215.
[4]Katoh T.Guidelines for diagnosis and treatment of mucocutaneous candidiasis[J].Nihon Ishinkin Gakkai Zasshi,2009,50(4):207-212.
[5]Uchida K,Nishiyama Y,Tanaka T,et al.In vitroactivity of novel imidazole antifungal agent NND-502 againstMalasseziaspecies[J].Int J Antimicrob Agents,2003,21(3):234-238.
[6]Padhye AA,Weitzman I.The dermatophytes//Ajello L,Hay RJ.Topley&Wilson's microbiology and microbial infections,volume 4:medical mycology[M].9th ed.London:Arnold,1998:215-236.
[7]Koga H,Nanjoh Y,Kaneda H,et al.Short-term therapy with luliconazole,a novel topical antifungal imidazole,in guinea pig models of tinea corporis and tinea pedis[J].Antimicrob Agents Chemother,2012,56(6):3138-3143.
[8] 蔡晴,王乐,曾荣,等.卢立康唑等七种咪唑类抗真菌药物对常见念珠菌的体外活性检测[J].中华皮肤科杂志,2012,45(8):538-540.
[9]Ghannoum MA,Long L,Kim HG,et al.Efficacy of terbinafine compared to lanoconazole and luliconazole in the topical treatment of dermatophytosis in a guinea pig model[J].Med Mycol,2010,48(3):491-497.
[10]Watanabe S,Takahashi H,Nishikawa T,et al.Dose-finding comparative study of 2 weeks of luliconazole cream treatment for tinea pedis-comparison between three groups(1%,0.5%,0.1%)by a multi-center randomized double-blind study[J].Mycoses,2007,50(1):35-40.
[11]Watanabe S,Takahashi H,Nishikawa T,et al.A comparative clinical study between 2 weeks of luliconazole 1% cream treatment and 2 weeks of bifonazole 1%cream treatment for tinea pedis[J].Mycoses,2006,49(3):236-241.
[12]Shono M.Allergic contact dermatitis from luliconazole[J].Contact Dermatitis,2007,56(5):296-297.
[13]Tanaka T,Satoh T,Yokozeki H.Allergic contact dermatitis from luliconazole:implication of the dithioacetal structure[J].Acta Derm Venereol,2007,87(3):271-272.
2013-07-04)
(本文编辑:尚淑贤)
Comparison of 2 weeks versus 4 weeks of luliconazole 1%cream for the treatment of tinea pedis:a randomized,double-blind,multicenter,controlled trial
Fu Meihua*,Li Min,Li Ruoyu,Wang Aiping,Wen Hai,Guo Zaipei,Hao Fei,Xi Liyan,Yu Hao,She Xiaodong,Chen Wei,Shen Yongnian,Hu Suquan,Liu Weida.*Hospital of Dermatology,Chinese Academy of Medical Sciences and Peking Union Medical College,Nanjing 210042,China
Liu Weida,Email:liumyco@hotmail.com
ObjectiveTo evaluate the efficacy and safety of different courses of luliconazole 1%cream in the treatment of tinea pedis.MethodsA randomized,double-blind,multicenter controlled trial was conducted.According to a stratified randomization protocol,420 patients positive for fungal elements on direct microscopy were equally and randomly divided into 3 groups:short-term group applying luliconazole 1%cream once daily for 2 weeks followed by placebo once daily for the next 2 weeks,long-term group applying luliconazole 1%cream once daily for 4 weeks,bifonazole group applying bifonazole 1%cream once daily for 4 weeks.Efficacy was assessed in terms of mycological clearance and clinical response rates on week 2,3,4 and 6 after initiation of treatment.Statistical analysis was carried out by pairedttest,analysis of variance,chi-square test and a nonparametric test.ResultsFinally,398 patients were eligible for the efficacy analysis.The clinical response rate in the bifonazole group,shortterm group and long-term group was 29.29%,31.43%and 35.00%respectively on week 2 after initiation of treatment(P>0.05),73.57%,78.57%and 70.00%respectively on week 3(P>0.05),89.29%,91.43%and 89.29%respectively on week 4(P>0.05),with the mycological clearance rate being 49.29%,58.57%and 57.86%respectively on week 2(P>0.05),80.00%,87.86%and 85.00%respectively on week 4(P>0.05).Significant differences were observed on week 2 after the end of treatment in mycological clearance rate(80.71%in the bifonazole group vs.90.00%in the short-term group vs.89.29%in the long-term group,P<0.05),but not in clinical response rate(92.14%in the bifonazole group vs.92.86%in the short-term group vs.92.14%in the longterm group,P>0.05).The incidence rate of local adverse reactions was 0.71%in the bifonazole group,0 in the short-term group and 2.14%in the long-term group.ConclusionLuliconazole 1%cream is effective and well tolerated in the treatment of tinea pedis,with the efficacy of 2-week once-daily regimen equivalent to that of 4-week once-daily regimen.
Luliconazole;Bifonazole;Tinea,pedis;Clinical protocols;Randomized controlled trials
10.3760/cma.j.issn.0412-4030.2014.07.001
210042南京,中国医学科学院北京协和医学院皮肤病医院(符美华、李岷、佘晓东、陈伟、沈永年、胡素泉、刘维达);北京大学第一医院(李若瑜、王爱平);上海长征医院(温海);四川大学华西医院(郭在培);第三军医大学西南医院(郝飞);中山大学孙逸仙纪念医院(席丽艳);南京医科大学流行病与卫生统计学系(于浩)
刘维达,Email:liumyco@hotmail.com
