乙肝肝硬化患者肝功与血糖代谢异常相关性研究
2014-04-05赵立英
赵立英
(天水市中西医结合医院,甘肃 天水 741000)
乙肝肝硬化患者肝功与血糖代谢异常相关性研究
赵立英
(天水市中西医结合医院,甘肃 天水 741000)
目的 探讨乙肝肝硬化患者糖代谢的临床特点及其机制。方法 选择35例非乙肝且肝功正常者作为对照组,29例乙肝肝硬化代偿期患者为代偿组,38例乙肝肝硬化失代偿期患者为失代偿组,3组均化验血常规、肝功、凝血时间(PT)、空腹血糖(FPG)、空腹血胰岛素(FINS),行OGTT试验测餐后2小时血糖(PPG)、餐后2小时血胰岛素(PINS),行上腹超声检查。对上述资料进行统计学分析。结果 与对照组相比,代偿组脾脏肿大病例数增加,有肝损害;失代偿组总胆红素(TBIL)、谷丙转氨酶(AST)、谷草转氨酶(ALT)均明显升高,ALB降低,PT延长,肝脏形态变化及脾脏肿大病例明显增加。与对照组比较,代偿组PPG及PINS增高;失代偿组胰岛素敏感指数(ISI)明显低于代偿组及对照组,PPG及PINS显著高于代偿组及对照组。结论 随着肝功损害加重,乙肝肝硬化患者血糖代谢紊乱更显著,主要表现为餐后高血糖及高胰岛素血症,提示胰岛素抵抗的存在。乙肝肝硬化患者为糖代谢高危人群,应常规筛查FPG、PPG、FINS、PINS。
乙肝;肝硬化;糖代谢;胰岛素抵抗
肝硬化是一种以肝组织弥漫性纤维化、假小叶和再生结节形成为特征的慢性肝病。肝功受损可引起血糖代谢异常,出现糖耐量下降,甚至糖尿病。本文观察乙肝肝硬化患者肝功代偿期及失代偿期血糖情况,旨在明确肝功变化与血糖代谢的关系。
1 资料与方法
1.1 研究对象
2010年1月至2014年2月在我科门诊检查及住院的乙肝肝硬化患者共67例,其中肝功代偿期29例(代偿组),失代偿期38例(失代偿组),选择同期门诊就诊的非乙肝且肝功正常者35例作为对照组。3组病例的一般资料见表1。

表1 3组病例的一般资料
1.2 诊断标准
(1)肝硬化诊断符合2000年肝病会议制定标准[1]。
(2)3组在年龄、性别、体质量指数等方面具有可比性(P>0.05)。
1.3 排除标准
(1)排除垂体、胰腺、肾上腺、甲状腺疾病或家族中有糖尿病病史者;(2)排除糖尿病合并肝硬化、肝病前有糖尿病病史、嗜酒者;(3)排除合并丙肝、丁肝或人类免疫缺陷病毒感染,排除代谢性或自身免疫性肝病者;排除怀孕或哺乳期患者;排除合并肿瘤、结核及药物性肝病者。
1.4 方法
所有受试者均停用已知能影响糖代谢的药物,禁食10小时后采空腹血标本,然后5分钟内服完75 g葡萄糖(以300 ml温开水溶解),服糖后2小时采血标本。3组均化验肝功、血常规,行腹部超声检查。空腹血标本送检空腹血糖(FPG)、肝功、血常规、凝血时间(PT)及空腹血胰岛素(FINS),餐后血标本送检餐后2小时血糖(PPG)、餐后2小时血胰岛素(PINS)。
检测方法:使用贝克曼AU5800全自动生化分析仪,贝克曼原装试剂。采用已糖激酶法测定FPG、PPG,采用电化学发光法测定FINS、PINS。ISI值分析时取自然对数。
1.5 统计学处理
采用SPSS 10.0软件进行数据统计和分析,多组间比较用t检验与方差分析,P<0.05为差异有显著性。
2 结果(见表2~4)
表2 3组肝功检查结果(±s)

表2 3组肝功检查结果(±s)
注:*表示与对照组相比,P<0.05;**表示与代偿组相比,P<0.05
组别TBIL(μmol/L)AST(μmol/L)ALT(u/L)ALB(g/L)PT(S)对照组代偿组失代偿组14.1±2.8** 19.2±4.8** 32.5±6.7** 32.0±7.0** 47.0±5.1** 56.0±3.1** 31.0±4.0** 38.0±4.1** 62.0±5.1** 43.0±5.0** 32.0±4.1** 27.0±7.1** 11.0±2.0** 11.0±3.0** 14.0±5.1**
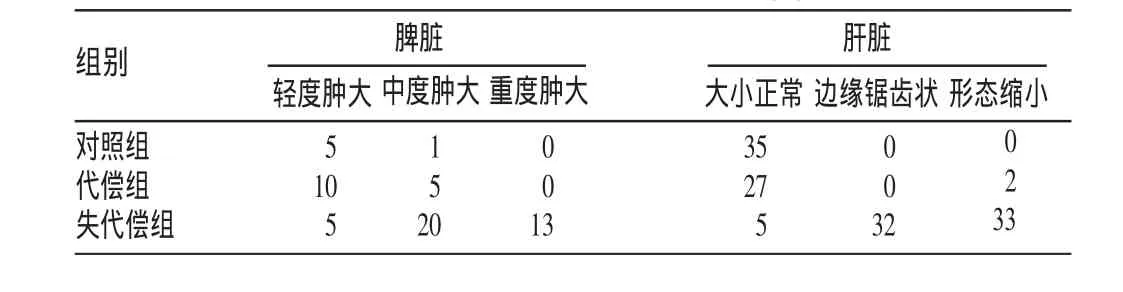
表3 3组脾脏、肝脏检查结果(n)
表4 3组胰岛素及血糖检测结果(±s)
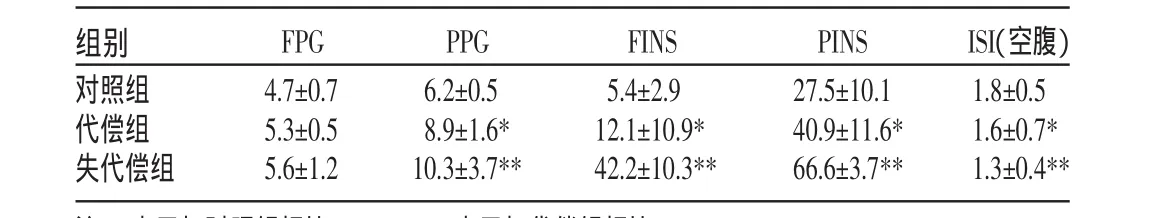
表4 3组胰岛素及血糖检测结果(±s)
注:*表示与对照组相比,P<0.05;**表示与代偿组相比,P<0.05
组别对照组代偿组失代偿组FPG PPG FINS PINS 4.7±0.7 5.3±0.5 5.6±1.2 6.2±0.5** 8.9±1.6** 10.3±3.7** 5.4±2.9*** 12.1±10.9** 42.2±10.3** 27.5±10.1* 40.9±11.6* 66.6±3.7** ISI(空腹)1.8±0.5** 1.6±0.7** 1.3±0.4**
与对照组相比,代偿组谷丙转氨酶(AST)、谷草转氨酶(ALT)、总胆红素(TBIL)、白蛋白(ALB)均有轻度异常,脾脏肿大病例增加;而失代偿组AST、ALT、TBIL均明显升高,ALB降低,PT延长,提示肝功损害明显,肝脏形态变化及脾脏肿大病例明显增加。代偿组血糖代谢与对照组比较,PPG及PINS升高。失代偿组PPG及PINS显著高于代偿组及对照组,ISI明显低于代偿组及对照组。
3 讨论
肝脏是人体最大的消化器官,参与碳水化合物、脂肪、蛋白质的代谢,肝功受损往往影响正常糖代谢,甚至出现糖耐量降低或糖尿病。本研究结果显示,乙肝肝硬化患者随着肝功损害加重,血糖代谢紊乱加重。血糖代谢异常引起餐后血糖升高,同时伴随高胰岛素血症,反映胰岛素敏感性降低,提示胰岛素抵抗存在,且随肝损害加重胰岛素抵抗更为明显,糖代谢紊乱加重。
(1)乙肝肝硬化患者合并糖代谢异常主要表现为高胰岛素血症及胰岛素抵抗。肝脏损害后肝功能细胞团数量明显下降,肝硬化导致的门体分流及Disse腔毛细血管化,三者均可使肝细胞膜上的INS受体数量明显减少,与INS的亲和力降低,使INS的生理效应下降。另外,肝损害和门体分流致胰岛素分解减少,引起高胰岛素血症,而胰高血糖素、生长激素胰岛素样生长因子、游离脂肪酸、细胞因子等抗胰岛素激素的增加使血胰岛素水平更高。
(2)乙肝肝硬化患者血糖升高主要表现为餐后血糖升高。乙肝肝硬化患者因为肝损害,有功能的肝细胞团数量减少,进食后葡萄糖在肝脏吸收后形成糖原的机制减退,餐后血糖升高。另一方面胰高血糖素的高分泌亦是引起患者血糖代谢异常的原因。胰高血糖素由胰岛a细胞分泌,主要作用于肝脏,肝细胞表面有特异性的胰高血糖素受体。研究显示,失代偿组胰高血糖素为(256.14±76.1)ng/L,高于对照组的(67.9±26.6)ng/L[2],表明肝硬化患者糖代谢异常与胰高血糖素的高分泌相关。乙肝肝硬化患者餐后血糖的升高与胰岛B细胞分泌胰岛素功能降低有关系,研究发现,乙肝病毒(HBV)除存在于肝脏组织外,在胰腺组织或纯净胰液中亦曾发现HBV-DNA或乙肝表面抗原(HBsAg)[3],由此提示HBV亦可能直接对胰岛B细胞产生损伤。其他如营养因素、长期葡萄糖负荷等引起的胰岛B细胞功能衰竭也参与了餐后血糖升高。
(3)乙肝肝硬化患者多合并糖代谢异常,应常规进行OGTT检查。研究表明,空腹血糖正常和无糖尿病家族史的乙肝肝硬化患者中(OGTT检查),糖耐量降低或患糖尿病者高达77%,其中38%是隐性糖尿病,且随着肝功减退,糖尿病的发病率增加。因此,糖尿病可以作为肝功衰竭的一项标志。另外,与2型糖尿病不同,肝源性糖尿病通常与肥胖、体质量、年龄、家族史等因素无关,很少合并视网膜病变和心肾并发症。
综上所述,乙肝肝硬化患者常合并糖代谢异常,其发生肝源性糖尿病的风险较高,特点为餐后高血糖及胰岛素抵抗。乙肝肝硬化患者应常规检查FPG、PPG,进行OGTT试验,必要时化验FINS。其治疗原则为积极治疗乙肝肝损害,避免高碳水化合物饮食,使用糖皮质激素及噻嗪类利尿剂等,不宜使用口服降糖药物,早期使用胰岛素治疗。
[1]中华医学会传染病与寄生虫学会肝病学分会.病毒性肝炎防治方案[J].中华肝脏杂志,2000(8):324-326.
[2]孙斌,徐光辉.肝硬化患者糖代谢、血清胰岛素及胰高血糖素的变化[J].同济大学学报:医学版,2010,31(5):81.
[3]骆抗先.乙型肝炎基础与临床[M].北京:人民卫生出版社,1997.
R575.1
A
1671-1246(2014)23-0114-02
