安徽省420株结核分枝杆菌对一线和二线抗结核药物药敏结果分析
2014-04-02徐东芳李东方
徐东芳,王 庆,李 孳,李东方
耐药结核病尤其是耐多药结核病(Multi-drug resistance tuberculosis,MDR-TB)的出现,给结核病的防治带来了极大的困难,使结核病发病率和病死率不断升高,现今已成为全世界结核治疗和控制的难题[1]。随着二线药物的普遍使用,对二线药物耐药的MTB在全球各地区均有所发现,广泛耐药结核病(extensively drug resistant tuberculosis,XDR-TB)的出现,更是对全球结核病的控制带来了严峻挑战[2]。本研究通过从安徽地区结核病患者分离出的结核分枝杆菌对一、二线抗结核药物耐药情况进行调查,以了解本地区结核分枝杆菌耐药情况,为制定合理的结核病化疗方案和控制措施提供依据。
1 材料与方法
1.1菌株来源 420例结核分枝杆菌菌株来自2010年10月至2011年4月我院门诊及住院结核病患者的临床分离株。其中初治培阳结核患者是指从未用过抗结核药物或治疗时间<1月的结核分枝杆菌培养阳性的病人,复治培阳结核病患者包括复发或者初治失败的结核分枝杆菌培养阳性的病人,MDR-TB系指菌株至少耐异烟肼和利福平两种药的病人。
1.2药敏实验 至少对利福平和异烟肼耐药判为MDR,药敏试验采用绝对浓度间接法[3],观察的药物(μg/mL)分别为一线药物利福平(50,250)、异烟肼(1,10)、链霉素(10,100)、乙胺丁醇(5,50), 以及二线药物对氨基水杨酸钠(1,10)、左氧氟沙星(5,50)、丙硫乙烟胺(25,100)和丁胺卡那(10,100),低浓度生长1+以上为耐药,并用H37RV标准菌株常规质控监测。
1.3统计学处理 采用STATA 8.0统计软件进行统计学分析。
2 结 果
2.1对一线抗结核药物药敏结果 在420分离的结核分枝杆菌菌株中,总耐药率和耐多药率分别是29.05%和14.52%,其中初治耐药率和耐多药率分别是15.93%和6.79%,复治耐药率和耐多药率分别是52.86%和30.0%。复治患者耐药率明显高于初治患者(P<0.01)。420株结核分枝杆菌对一线药物利福平(RIF)、异烟肼(INH)、链霉素(SM)和乙胺丁醇(EMB)的耐药率分别是22.14%、20.0、17.38%和0.95%,显示除EMB的耐药率较低外,对其它一线药物的耐药率均在20%左右。年龄段41~60岁耐药率均显著高于其他年龄段(P<0.05);男性和女性病例组间耐药率无统计学差异(P>0.05),结果见表1。
2.2对二线抗结核药物的药敏结果 二线抗结核药物总耐药率为22.62%(95/420),其中左氧氟沙星(LVFX )和丙硫乙烟胺的耐药率较高,分别为13.33%(56/420)和12.86%(54/420),阿米卡星(AMK)和对氨基水杨酸(PAS)较低,分别为4.52%(19/420)和5.24%(22/420)。61株MDR-TB病例中,耐二线药物的总耐药率高达42.62%(26/61),复治患者的耐药率明显高于初治患者(P<0.01),年龄段41~60岁耐药率均显著高于其他年龄段(P<0.05);男性和女性病例组间均无统计学显著性差异(P>0.05)。
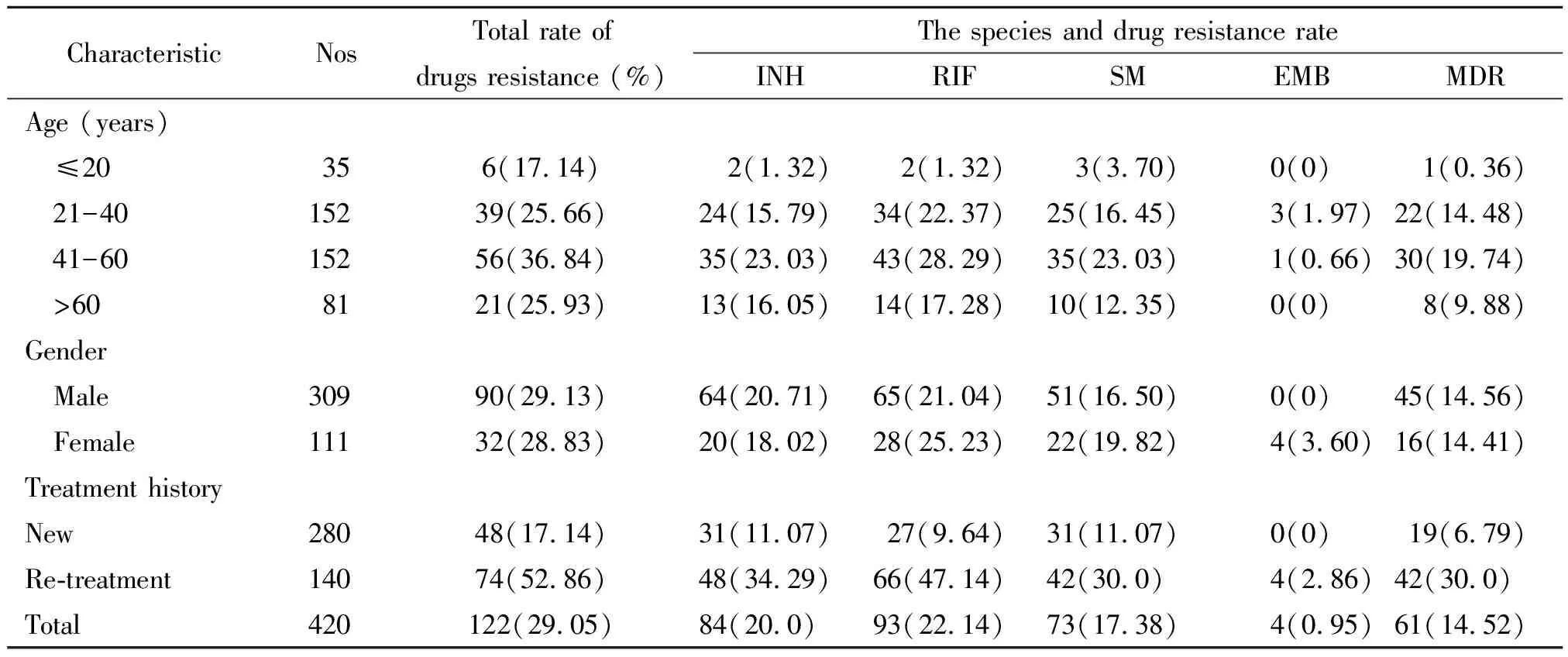
表1 420例结核病病例对一线抗结核药物药物敏感性结果分析
3 讨 论
本研究的病例来源于安徽省法定专业结核病防治机构(结核病研究所和胸科医院),从痰培养阳性的结核病病例中分离出420株结核分枝杆菌,具有一定代表性。相关实验均参照《结核病实验室检验规程》进行,质量控制较好,能较真实反映安徽省结核病的耐药现状。初治病例中的耐药水平是反应一个地区耐药结核结核分枝杆菌传播的严重程度的一项重要指标,复治病例中的耐药水平可从一个侧面反映一个地区抗结核药物使用、管理规范与否;MDR-TB的发生率是评价地区耐药水平的一项重要指标,也是预测一线抗结核药物疗效的参考指标。本研究结果显示,420株结核分枝杆菌对一线药物总耐药率为29.05%(122/420),MDR-TB为14.52%(61/420),其中初治分别为17.14%(48/280)和6.79%(19/280),复治病例为52.86%(74/140)和30.0%(42/140),均高于全球平均水平[4]。总耐药率和全国基线调查水平(30.40%)结果一致,但是MDR-TB高于全国平均水平(9.2%)[5],提示安徽地区存在一定程度上的耐药结核分枝杆菌的传播,复治病例中的耐药水平较高。这说明在过去,安徽地区在抗结核药物使用、直接督导下的短程化疗(Directly Observed Treatment Short-course chemotherapy, DOTS)方案执行等治疗结核病的环节中可能存在不足。但本研究的研究对象主要来自法定结核病防治机构的门诊和住院病例,可能高估总体耐药水平,研究对象来源不同可能是导致监测结果差异的一个原因,需要进一步扩大研究对象来源监测证实。实验结果还发现年龄41~60岁组的无论INH、RFP和MDR-TB发生率均显著高于其它年龄段,可能原因是这年龄段的人群长期外出打工,面临的生活压力较大,对健康关注程度不够有关。男性和女性病例组对一、二线抗结核药物的耐药率和耐多药率均未见统计学差异,和Helbling等[6]的研究结果一致。
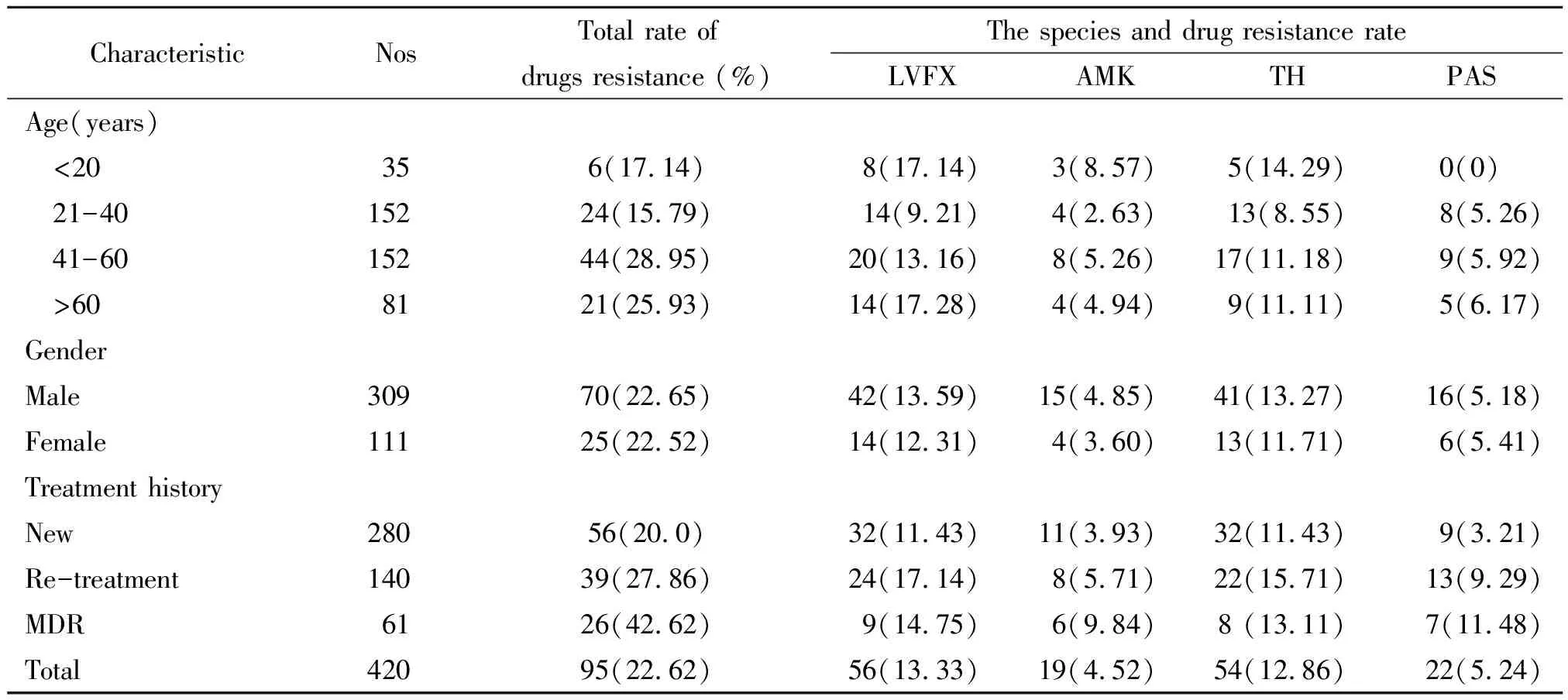
表2 420例结核病对二线抗结核药物药物敏感性结果分析
420例结核患者对二线药物的总耐药率为22.62%(95/420),其中左氧氟沙星耐药率最高,为13.33%(56/420),阿米卡星耐药率最低(4.52%)。氟喹诺酮类药物的高耐药率可能有以下几方面原因:首先较易从市场上获得氟喹诺酮类药物,已作为社区获得性肺炎的首选药物[7],这与结核病患者对氟喹诺酮类药物的耐药性显著相关;其次可能是我国近年来广泛应用二线抗结核药物(尤其是氟喹诺酮类药物)治疗耐药结核病,在经济较发达的城市更为多见。氟喹诺酮类药物是MDR-TB治疗方案中的核心药物,目前常用的氟喹诺酮类药品包括氧氟沙星、左氧氟沙星、莫西沙星等。我国治疗MDR-TB时一般选用左氧氟沙星。在治疗XDR-TB时选用莫西沙星,如果对该类药物产生耐药,治疗效果将受到严重影响。本研究中61例MDR-TB患者对二线抗结核药物的耐药率为42.62%(26/61),均低于我国山东地区72.6%、河南省的48.1%和上海的51.8%[9-11],但远高于发达国家的水平[12]。由于本研究未进行其他常用二线抗结核药物(如卷曲霉素、卡那霉素和氧氟沙星等)敏感性检测,因此本组患者对二线抗结核药物的耐药率可能被低估,也可能遗漏部分XDR-TB耐药肺结核患者。本研究结果表明,安徽地区耐药结核病患者对二线抗结核药物的耐药率较高,这对结核病控制带来严峻的挑战。提示在常规检测一线抗结核药物敏感性的基础上,应开展二线抗结核药物敏感性检测,以早期发现MDR-TB患者并给予合理治疗。
参考文献:
[1]Word Health Organization. Multidrug and extensively drug-resistant TB(M/XDR-TB): 2010 global report on surveillance and response[R]. Geneva: WHO, 20l0: 5-10.
[2]Shah NS, Wright A, Bai GH. Worldwide emergence of extensively drug-resistant tuberculosis[J]. Emerg Infect Dis, 2007, 13(3): 380-387. DOI: 10.3201/eid1303.061400
[3]Basic Professional Committee of Chinese Anti-tuberculosis Association. Tuberculosis diagnosis bacteriology inspection specification[M]. Beijing: China Culture and Education Press, 2006: 56-92. (in Chinese)
中国防痨协会基础专业委员会.结核病诊断实验室检验规程[M].北京:中国教育文化出版社,2006:47-58.
[4]World Health Organization. Anti-tuberculosis Drug Resistance in the World: Fourth Global Report: the World Health Organization/International Union against Tuberculosis and Lung Disease (WHO/UNION) Global Project on Anti-Tuberculosis Drug Resistance Surveillance, 2002-2007[R]. Geneva: World Health Organization, 2008.
[5]MOH of China. The national TB drug resistance baseline survey report (2007-2008)[R]. Beijing: People’s Health Publishing House, 2010: 3. (in Chinese)
中华人民共和国卫生部. 全国结核病耐药性基线调查报告(2007-2008年)[R].北京:人民卫生出版社2010:3.
[6]Helbing P, Altpeter E, Raeber PA, et al. Surveillance of antituberculosis drug resistance in Switzerland 1995-1997: the central link[J]. Eur Respir J, 2000, 16: 200-202.
[7]Chinese Medical Association of Respiratory Diseases. Community-acquired pneumonia diagnosis and treatment guidelines[J]. Chin J Tuberrc Respir Dis, 2006, 29: 65l-655. (in Chinese)
中华医学会呼吸病学分会.社区获得性肺炎诊断和治疗指南[J].中华结核和呼吸杂志,2006,29:65l-655.
[8]Wang HY, Wang Y, Yu CB, et al. Study of the status of drug resistant tuberculosis in 12 counties in Shandong[J]. Prev Med Trib, 2008, 14: 1075-106. (in Chinese)
王海英,王燕,于春宝,等.2004-2007年山东省部分结核分枝杆菌耐药情况检测分析[J].预防医学论坛,2008,14:1075-1076.
[9]Zhang GL, Du CM, Takuya K, et al. China-Japan cooperation project on second line tuberculosis drug resistance survey in Henan Province[J]. J Med Forum, 2005, 26: 14-16. (in Chinese)
张国龙,杜长梅,苍泽卓也,等.中日合作对河南省结核菌二线药物耐药监测研究[J].医药论坛杂志,2005,26:14-16.
[10]Shen X, Li J, Gao Q, et al. A survey on resistance to second-line drugs in patients with pulmonary tuberculosis in Shanghai[J]. Chin J Tuberc Respir Dis, 2011, 34(6): 451-453. (in Chinese)
沈鑫,李静,高谦,等. 2009年上海市耐药肺结核患者二线抗结核药物耐药状况调查[J].中华结核和呼吸杂志,2011,34(6)451-453.
[11]Jeon CY, Hwang SH, Min JH, et al. Extensively drug-resistant tuberculosis in South Korea: risk factors and treatment outcomes among patients at a tertiary referral hospital[J]. Clin Infect Dis, 2008, 46: 42-49. DOI:10.1086/524017
[12]Toungoussova OS, Mariandyshev AO, Bjune G, et al. Resistance of multidrug resistant strains ofMycobacteriumtuberculosisfrom the Archangel oblast, Russia, to second-line anti-tuberculosis drugs[J]. Eur J Clin Micmbiol Infect Dis, 2005, 24: 202-206. DOI:10.1007/s10096-005-1284-z
