腹腔镜子宫肌瘤切除术134例临床分析
2014-03-22
(南华大学附属第二医院妇产科,湖南衡阳421001)
子宫肌瘤是女性生殖器官中最常见的良性肿瘤,多见于30~50岁妇女,发生率约占育龄妇女的20%~25%[1],保留子宫的肌瘤切除术仍是其目前主要治疗方式之一。随着人们生活水平的提高及观念的改善,人们对生活质量的要求也逐渐提高。腹腔镜手术切除子宫肌瘤因其具有创伤小、出血少、恢复快、术后并发症少等优点,使得越来越多的患者及医生倾向于这种手术方式。本研究就2009年6月~2013年6月本院因子宫肌瘤分别行腹腔镜子宫肌瘤切除术和开腹子宫肌瘤切除术病例资料共134例进行分析比较,现报告如下。
1 资料与方法
1.1 一般资料
回顾性选择2009年6月~2013年6月本院因子宫肌瘤要求保留子宫行子宫肌瘤切除术的134例患者,均为自愿选择手术方式。其中86例行腹腔镜下子宫肌瘤切除术(腹腔镜组),年龄36.2±3.9岁;48例行开腹子宫肌瘤切除术(开腹组),年龄37.3±3.5岁。纳入标准:子宫浆膜下肌瘤直径≤10 cm;子宫肌壁间肌瘤直径≤10 cm,多发肌瘤数目≤5个。排除标准:子宫黏膜下肌瘤或肌壁间肌瘤大部分突入宫腔;肌瘤直径>10 cm;子宫腺肌瘤;子宫内膜及宫颈有恶性病变患者,既往盆腔炎、盆腔粘连或有盆腔手术史患者,子宫明显脱垂或附近组织有占位性病变患者,合并严重的内科基础疾病患者以及手术禁忌症患者等[2]。两组患者在年龄、子宫肌瘤数目、月经改变及腰骶部症状等方面经统计学处理,差异无显著性(P>0.05),既有可比性。根据患者症状、术前B超及CT检查结果,两组患者基本情况见表1。
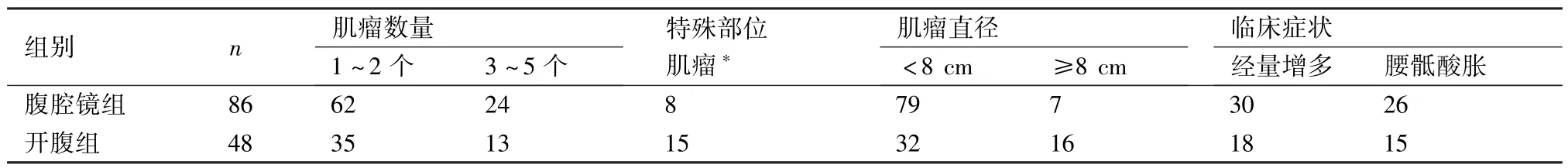
表1 两组子宫肌瘤切除患者的基本情况(例)
1.2 手术方法
手术选择在月经干净3~7天进行。术前10 h禁食禁饮;术前清洁灌肠并留置导尿;术前阴道抹洗每日2次,共3天;备同型浓缩红细胞3 U。
1.2.1 腹腔镜组 选择气管插管及静脉复合麻醉,连续心电监护。麻醉成功后患者取膀胱截石位,置举宫器,形成气腹后保持二氧化碳气腹压力12~14 mmHg,常规脐轮上1 cm弧形切口置入腔镜,左侧腹部、右侧腹部及耻骨联合左上2 cm各置入1个Trocar,宫体近肌瘤处注射缩宫素20 U,单极电凝钩电切肌瘤表面假包膜达肌瘤核部,钝性及锐性剥除肌瘤后创面电凝止血。如为宫颈或阔韧带肌瘤则仔细分离阔韧带后充分暴露子宫动脉及输尿管,避开此部位进行操作。2-0微乔线连续缝合肌层。如肌瘤过大(直径>8 cm)则分步剥除后旋切,即先行部分剥除肌瘤,旋切器旋切出部分已剥离肌瘤后再完整剥除后继续手术;如创面较深接近黏膜层则行分层缝合,即先予2-0微乔线8字缝合封闭残腔,再予2-0微乔线连续缝合肌层,使用旋切器将肌瘤分条取出,生理盐水冲洗腹腔,检查子宫动脉搏动可,双侧输尿管蠕动正常,查无渗血后缝合腹部切口。术后予每日静滴缩宫素20 U共3天促进子宫收缩。
1.2.2 开腹组 选择连续硬膜外麻醉,常规取下腹正中切口,进腹后于肌瘤突出部位切开至肌瘤核部,如为宫颈或阔韧带肌瘤则仔细分离阔韧带后充分暴露子宫动脉及输尿管,避开此部位进行操作。切除肌瘤后2-0微乔线连续缝合,如创面较深则先予2-0微乔线8字缝合封闭残腔,再予2-0微乔线连续缝合肌层,生理盐水冲洗腹腔,检查子宫动脉搏动可,双侧输尿管蠕动正常,无渗血后缝合腹部切口。术后予每日静滴缩宫素20 U共3天促进子宫收缩。
1.3 观察指标
观察两组患者术中出血量、手术时间、肛门排气时间、术后病率、术后住院天数。
1.4 统计学处理
应用SPSS 18.0统计软件,计量资料均以±s表示,计数资料均采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
腹腔镜组所有浆膜下肌瘤均手术成功,3例中转开腹行子宫肌瘤切除术。其中1例为宫颈肌瘤(直径6 cm),2例为肌壁间子宫肌瘤(1例直径9 cm,1例肌瘤个数为5个且最大肌瘤直径为8 cm)。腹腔镜组1例出现术后腹痛诊断为子宫切口缝合处血肿,予预防感染及促进子宫收缩后好转,该例为肌壁间子宫肌瘤,剥除后创面接近子宫内膜,距离约2 mm;腹腔镜组1例术后出现尿潴留,经保留导尿及膀胱功能锻炼后好转,该例为阔韧带子宫肌瘤直径6 cm合并肌壁间子宫肌瘤1个,手术时间较长为110 min;开腹组无术后尿潴留患者。腹腔镜组切口均为甲级愈合,开腹组2例肥胖患者伤口乙级愈合,其余为甲级愈合。两组术中术后均无输血史,均成功保留子宫。术后病检结果均为子宫平滑肌瘤,术后均无严重并发症。腹腔镜组术中出血量、手术时间、肛门排气时间、术后病率、术后住院天数均明显低于开腹组(P<0.05,表2)。

表2 腹腔镜组与开腹组手术指标对照
3 讨 论
子宫肌瘤为最常见的子宫良性肿瘤,也是腹腔镜子宫手术最常见的指征。腹腔镜子宫肌瘤切除术的适应征为<10 cm的子宫浆膜下肌瘤并要求保留生育功能的患者;禁忌症为多发性子宫肌瘤、>3 cm的子宫肌瘤多于4个以上及有子宫切除指征者[1]。子宫肌瘤切除术主要目的是解决肌瘤问题的同时保留子宫,传统的剖腹子宫肌瘤切除术造成的创面大,术后发生盆腔粘连的可能性高,爱美及疤痕体质患者难以接受[3]。由于开腹手术具有术中损伤大、术后盆腔及肠粘连多发、术后恢复慢、手术疤痕大、多次手术困难等缺点,目前子宫肌瘤切除手术已逐渐由传统开腹手术发展为腹腔镜手术。
本研究显示,腹腔镜子宫肌瘤切除术在术中出血量、手术时间、肛门排气时间、术后病率、术后住院天数等方面均优于开腹子宫肌瘤切除术;子宫特殊部位肌瘤、肌瘤直径较大、肌瘤个数较多等均为影响腹腔镜手术成功的因素。特殊部位子宫肌瘤因位置特殊,常易损伤输尿管、膀胱及误伤子宫动脉致大出血,增加中转开腹及并发症的机会,此类型病例对医生的腹腔镜操作熟练程度有较高的要求。本研究针对较大肌瘤采取分步剥除后旋切手术,可减少手术操作时间;针对接近子宫内膜层的肌壁间肌瘤采取分层缝合的方式,可减少术中出血及术后血肿形成。然而,因肌瘤切除手术在未阻断血运的情况下进行,一旦肌瘤个数多、肌瘤直径大,腹腔镜下手术则易出现止血困难、操作时间长、易残留死腔等情况,增加中转开腹及术后并发症的机会。另外,由于开腹手术术中可用手指触摸发现肌壁间较小的甚至是术前超声未能发现的小肌瘤,对子宫表面切除肌瘤所做的切口方向没有选择性,故能更好的恢复子宫形状[4]。亦有研究报道,对于子宫肌瘤过小或过大、子宫肌瘤数目过多者,或合并严重盆腔粘连者不宜盲目施行腹腔镜下子宫肌瘤切除手术[5]。因此,存在上述因素的子宫肌瘤适合开腹子宫肌瘤切除术,无上述因素的子宫肌瘤则适合腹腔镜子宫肌瘤切除术。
综上所述,腹腔镜手术具有手术视野开阔、盆腔解剖结构清晰的优点,同时具有手术时间短、出血少、术后恢复快等优势[6],是一种安全可靠的手术方式。但为保证患者安全,需做好术前评估如通过B超及CT确定肌瘤位置、大小、数目等,掌握好手术适应征,并强化训练以提高腹腔镜下操作的熟练程度,术中彻底止血,仔细探查,尽量减少漏诊率,减少并发症发生。
[1]曹泽毅.中华妇产科学[M].第2版.北京:人民卫生出版社,2004:1636,2082.
[2]何花,陶爱琴.免气腹腹腔镜下子宫肌瘤切除术的手术配合[J].护理实践及研究,2012,9(17):132-133.
[3]吴华.腹腔镜下子宫肌瘤剔除术55例临床分析[J].中国妇幼保健,2010,25(21):2954-2955.
[4]李春玲,李娜.腹腔镜与开腹子宫肌瘤剔除术对比性分析[J].中过误诊学杂志,2011,11(13):3130-3131.
[5]刘陶,苏醒,刘晴.腹腔镜下大子宫肌瘤剔除术82例手术探讨[J].中国微创外科杂志,2008,8(3):208-209,211.
[6]Munro MG,Critchley HO,Fraser IS.Outcomes from leiomyoma therapies:comparison with normal controls[J].Obstet Gynecol,2011,117(4):987-988.
