血小板计数升高在小儿重症肺炎中的预测价值
2014-03-17金佳蕙王珍全单小鸥
金佳蕙,王珍全,单小鸥
血小板计数升高在小儿重症肺炎中的预测价值
金佳蕙,王珍全,单小鸥
目的探讨血小板计数(PLT)升高在小儿重症肺炎中的预测价值。方法选择肺炎患儿100例,其中重症肺炎患儿50例,普通肺炎患儿50例;收集同期进行健康体检者50例,分为重症肺炎组、普通肺炎组、正常对照组3组,比较各组血小板计数水平是否存在差异。同时应用受试者工作特征()曲线下面积评价血小板计数升高在预测小儿重症肺炎的诊断价值。结果重症肺炎组患儿平均血小板计数为(452.2±20.71)×109/L,普通肺炎组为(386.1±19.98)×109/L,正常对照组为(191.6±6.88)×109/L;重症肺炎组和普通肺炎组患儿血小板计数均明显高于正常对照组(均<0.01),重症肺炎组患儿血小板计数明显高于普通肺炎组(<0.05)。曲线下面积为0.910,95%可信区间为0.814~0.968,当血小板诊断界值为438.0×109/L时,约登指数为0.7123,灵敏度为0.897,特异度为0.816,此时阳性预测值为0.788,阴性预测值为0.912值为32.5,阳性似然比为4.87,阴性似然比为0.13。结论肺炎患儿血小板计数升高,重症肺炎患儿升高更明显,血小板计数升高可以作为重症肺炎的预测指标。
儿童;重症肺炎;血小板计数
肺炎是儿童的常见病和多发病,尤其是婴幼儿,由于呼吸系统发育不完善,免疫功能低下,其中7%~13%发展成重症肺炎,是我国小儿死亡的第一位原因,病死率高达21.97%[1],严重威胁小儿的健康。目前临床上对重症肺炎做出早期预测的炎症指标有外周血白细胞计数、C反应蛋白及红细胞沉降率等,但这些指标的敏感性都不高,不具有早期诊断的价值。而血小板计数的检测具有方便、快速及经济的特点,临床应用极为广泛,是否可以作为重症肺炎的预测指标,目前临床上研究较少。本文旨在研究血小板升高预测重症肺炎的能力,探讨血小板升高在预测重症肺炎中的临床价值。现将结果报道如下。
1 资料与方法
1.1 一般资料选择2014年1—4月在温州医科大学附属第二医院治疗的肺炎患儿100例,年龄1~73个月,平均(18.44±1.53)个月。其中重症肺炎组(III组)患儿50例,其中男31例,女19例;年龄1~73个月,平均(17.39±2.58)个月。普通肺炎组(Ⅱ组)患儿50例,其中男32例,女18例;年龄1~68个月,平均年龄(17.69±2.33)个月。另选择同期来本院进行健康体检儿(I组)50例,其中男28例,女22例;年龄1~63个月,平均(19.04±2.27)个月。全部受试者采集标本前均未使用影响血小板功能的药物。重症肺炎的诊断标准参照文献[2]。
1.2 研究方法
1.2.1 血小板计数测定方法采用日本SYSMEX公司生产的XE2100全自动血细胞分析仪及随机配套试剂、标准品。在家长知情同意的情况下,于入院当天或次日清晨空腹采指血25 l,放入装有20 l,15%EDTA-K2的硅化试管中混匀待检,采血后1h内完成测试。由操作熟练的检验人员按仪器使用说明操作。
1.2.2 血小板升高标准血小板计数升高标准为>300×109/L[3]。
1.3 统计方法采用SPSS 19.0统计软件进行分析,计量资料采用均数±标准差表示,多组比较采用F检验,两两比较采用LSD-检验。采用曲线分析血小板计数区分普通肺炎和重症肺炎的价值,曲线下面积为0.5~0.7时表示诊断准确性较低,为0.7~0.9时表示诊断
准确性为中等,0.9以上时表示诊断准确性较高[4]。<0.05为差异有统计学意义。
2 结果
2.1 3组血小板计数水平的比较III组和Ⅱ组患儿血小板计数均明显高于I组,差异有统计学意义(均<0.01);III组血小板计数明显高于Ⅱ组,差异有统计学意义(<0.05)。见表1。
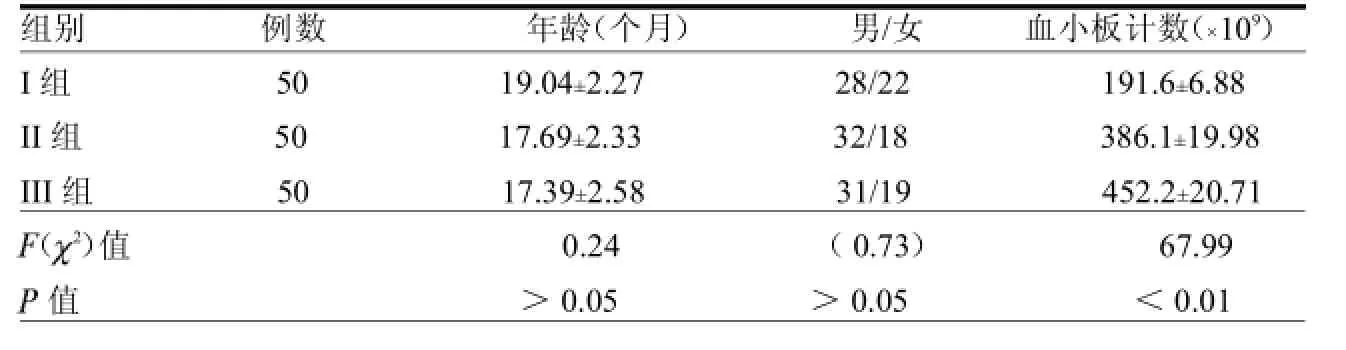
表1 3组年龄、性别、血小板计数水平分布分布比较
3 讨论
血小板在机体抗微生物反应、诱发炎症和组织修补中均有重要作用[5]。临床上,血小板计数是监测患者出血状况的常规指标,但因具有典型的炎症细胞的特征,活化后可产生多种生物活性物质;因此,在感染性疾病中也常见有血小板增多的现象。急慢性感染是继发性血小板增多的常见病因,其中最常见为呼吸道感染,占60%~80%[6]。有文献报道,41.4%(29/70)的肺炎支原体感染患儿伴有血小板升高[7]。可能的原因是在感染时机体释放的某些细胞因子如血小板生成素、白细胞介素及肿瘤坏死因子等促使血小板升高。而重症肺炎时,由于肺泡水肿、充血造成通气换气功能障碍而致低氧血症和高碳酸血症,可使Ca2+内流增加,红细胞、血小板更易凝集。本文资料显示,重症肺炎组和普通肺炎组患儿血小板计数均有不同程度的升高,与正常对照组比较,明显高于正常对照组。而在重症肺炎组,血小板计数较普通肺炎组升高更明显,这与肖胜军等[8]的研究一致。
对于儿童重症肺炎,已有研究显示血培养阳性、病程中需要气管插管、住院时间长等都是重症肺炎患儿死亡的危险因素[9]。但这些指标不可能早期获得,临床上对重症肺炎患儿病情危重程度预测作用有限。有研究发现,低钙血症、血钾异常、代谢性酸中毒等可作为重症肺炎病情危重的预测指标[10],也有研究发现前降钙素、空腹血糖、空腹胰岛素、肿瘤坏死因子可作为重症肺炎患儿病情危重的预测指标[11]。但这些指标都不具备方法简便、快速及经济等的特点。Cunha等[12]指出,对于重症社区获得性肺炎,血小板计数升高具有诊断特征性。血小板计数检测项目开展广泛,方法简便、快速、经济,便于早期获得,但是否可以作为重症肺炎的预测指标,目前研究较少。
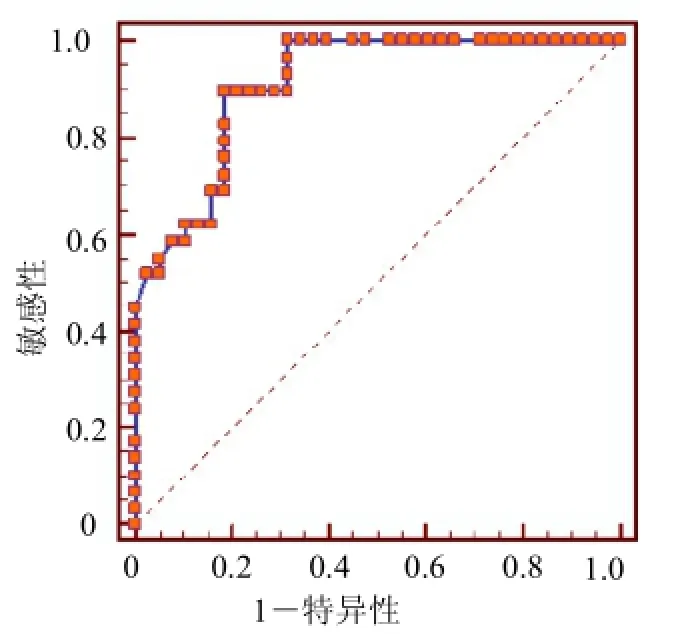
图1 预测重症肺炎的血小板计数的ROC曲线
[1]Rudan I,Boschi-Pinto C,Biloglav Z,et al.Epidemiology and etiology of childhood pneumonia[J].Bulletin of the World Health Organization,2008,86(5):408-416B.
[2]胡亚美,江载芳.诸福棠实用儿科学[M]. 7版.北京:人民卫生出版社,2002:1175.
[3]胡亚美,江载芳.诸福棠实用儿科学[M]. 7版.北京:人民卫生出版社,2002:1797.
[4]宇传华,徐勇勇.ROC分析的基本原理[J].中华流行病学杂志,1998,19(2):413-415.
[5]Vlacha V,Feketea G.Thrombocytosis in pediatric patients is associatedwith severe lower respiratory tract inflammation[J]. Archives of medical research,2006,37 (6):755-759.
[6]Heng JT,Tan AM.Thrombocytosis in childhood[J].Singapore medical journal, 1998,39(11):485-487.
[7]Othman N,Isaacs D,Kesson A.Mycoplasma pneumoniae infections in Australian children[J].Journal of paediatrics and child health,2005,41(12):671-676.
[8]肖胜军.260例小儿支气管肺炎血小板参数的变化[J].血栓与止血学,2007,13 (2):68-70.
[9]Magret M,Lisboa T,Martin-Loeches I,et al.Bacteremia is an independent risk factor formortalityinnosocomial pneumonia: a prospective and observational multicenter study[J].Crit Care,2011,15(1):R62.
[10]李丰,张园海,邵兰,等.婴幼儿重症肺炎病情危重的预测指标[J].中国当代儿科杂志,2012,14(09):664-666.
[11]杨峰,崔史杰.重症肺炎患儿血浆胰岛素水平与TNF-含量的关系[J].河北医药, 2008,29(9):935-935.
[12]Cunha B A,Hage J E.Community-Acquired PneumoniaDiagnostic Prognostic Significance of the Platelet Count[J].CHEST Journal,2011,139(5):1255-1256.
10.3969/j.issn.1671-0800.2014.11.007
R725.6
A
1671-0800(2014)11-1341-02
325000浙江省温州,温州医科大学附属第二医院
单小鸥,Email:sssxooo@ sina.com
