BiPAP无创通气联合痰热清注射液治疗慢性阻塞性肺疾病急性呼吸衰竭疗效观察
2013-09-25赖树初陈恩超许旭东
赖树初 陈恩超 许旭东
慢性阻塞性肺病(Chronic obstructive pulmonary disease,COPD)是一种具有气流受限特征的重要的慢性呼吸系统疾病,患病人数多,病死率高。慢性阻塞性肺病急性发作常引起患者出现Ⅱ型呼吸衰竭、肺性脑病等危重症,甚至危及患者生命。无创正压通气技术应用以来,慢性阻塞性肺病急性发作引起患者出现的Ⅱ型呼吸衰竭得到一定改善,加用痰热清注射液后呼衰症状明显改善。广东省普宁市人民医院急诊科2010年1月至2012年12月收治的慢性阻塞性肺病急性发作患者83例,随机分别采取常规治疗方法(A组27例)和常规治疗不变的情况下应用BiPAP无创通气(B组28例)及在B组基础上联合痰热清注射液治疗(C组28例),取得明显效果(P<0.05)。
1 资料与方法
1.1 一般资料 研究对象选择我院急诊2010年1月至2012年12月收治的慢性阻塞性肺病急性发作并发Ⅱ型呼吸衰竭的患者83例,随机分为三组,常规治疗组(A组27例),男22例,女5例,年龄44~82岁,平均(53.2±12.3)岁,COPD病史平均(12.3±3.2)年,慢性肺心病(7.8±2.8)年;应用BiPAP无创通气治疗组(B组28例),男23例,女5例,年龄46~83岁,平均(52.6±11.8)岁,COPD病史平均(12.8±2.9)年,慢性肺心病(7.5±2.9)年;应用BiPAP无创通气联合痰热清注射液治疗组(C组28例),男22例,女6例,年龄45~84岁,平均53.1±11.6岁,COPD病史平均(12.6±3.1)年,慢性肺心病(7.4±3.1)年;三组统计学没有明显差异(P>0.05)。83例全部符合我国慢性阻塞性肺病急性发作并发Ⅱ型呼吸衰竭诊断标准,符合下列入选标准:①有呼吸困难表现,呼吸频率>24次/min,呼吸辅助肌参与呼吸运动;②动脉血气分析异常:二氧化碳分压(PaCO2)>50 mm Hg,pH<7.35,氧合指数(PaO2∕ FiO2)<300。排除指征:①呼吸停止或需紧急气管插管;②血流动力学不稳定,收缩压<90 mm Hg;③严重心律不齐;④无法正常进行咳嗽,吞咽或其他气道保护功能;⑤气道分泌物过多;⑥烦躁不安或不能合作;⑦因面部外伤,颈部、上呼吸道或食道手术后无法戴面罩者[1];Apache评分较高(≥25)或 Glasgow昏迷评分(≤5)较低的患者[2]。
1.2 治疗方法 所有患者均常规使用抗生素控制肺部感染、氨溴索祛痰、茶碱及沙丁胺醇和异丙托溴胺雾化吸入扩张支气管、控制性氧疗、纠正电解质紊乱、营养支持等对症支持治疗。A组常规治疗组给予持续低流量吸氧2~3 L/min。B组治疗组使用面罩无创通气,采用BiPAP/T-D30型呼吸机(美国伟康公司生产)。选用鼻∕面罩固定带,患者取半卧位,头部抬高45°,通气模式为压力支持通气(PSV)加呼吸末正压(PEEP)[3]。工作方式为S∕T。BiPAP呼吸机吸气压力初设置为8~10 cmH2O(1 cmH2O=0.098kPa),数分钟后,待患者呼吸与呼吸机同步后逐渐增加压力,直至患者感觉得不适、面罩与面部有漏气或最大吸气压力达到20 cmH2O;呼气压力恒定设为2~4 cmH2O。氧气通过BiPAP呼吸机连接的鼻∕面罩上的氧管输入,据末梢脉搏血氧饱和度调节给氧浓度,以达到85% ~90%为标准,设置后备呼吸频率为16次/min,吸呼比为1∶2~2.5,除日常生活和咳痰外,持续上机;病情稳定后,逐渐下调参数,缩短通气时间直至完全撤机[4]。C组在B组治疗基础上同时给予痰热清注射液(上海凯宝药业有限公司生产)20 ml加入5%葡萄糖注射液250 ml静脉滴注,1次/d,疗程10 d。
1.3 观察指标 三组治疗后症状改善情况,通气前、通气2 h后及通气48 h后患者的血气分析变化和住院病死率。
2 结果
2.1 三组治疗前后患者PaO2、PaCO2、pH观测值比较,显示C组(即BiPAP无创通气联合痰热清注射液治疗组)经治疗2 h及48 h后血pH、Pa O2、PaCO2较A组和B组均有明显改善,差别有统计学意义(P<0.05)。见表1。
表1 PaO2,PaCO2,pH 观测值比较(±s)
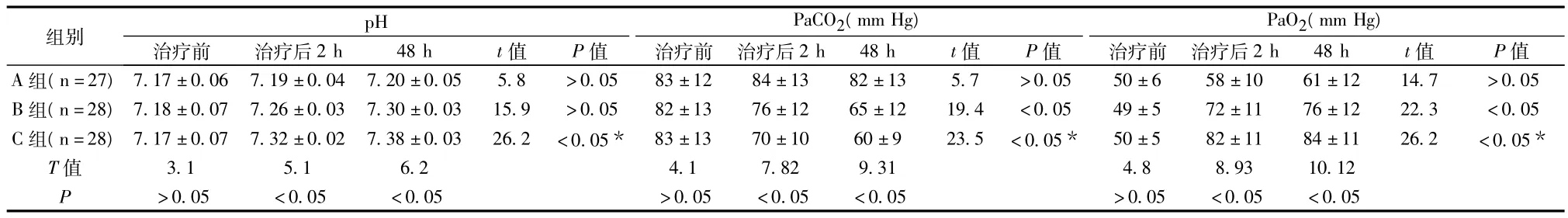
表1 PaO2,PaCO2,pH 观测值比较(±s)
注:A组(常规治疗组)、B组(在常规治疗组基础上加用BiPAP无创通气)、C组(在B组基础上联合痰热清注射液治疗)*为P较A组和B组均<0.05
pH组别PaCO2(mm Hg)PaO2(mm Hg)治疗前 治疗后2 h 48 h t值 P值 治疗前 治疗后2 h 48 h t值 P值 治疗前 治疗后2 h 48 h t值 P值A组(n=27) 7.17±0.06 7.19±0.04 7.20±0.05 5.8 >0.05 83±12 84±13 82±13 5.7 >0.05 50±6 58±10 61±12 14.7 >0.05 B组(n=28) 7.18±0.07 7.26±0.03 7.30±0.03 15.9 >0.05 82±13 76±12 65±12 19.4 <0.05 49±5 72±11 76±12 22.3 <0.05 C组(n=28) 7.17±0.07 7.32±0.02 7.38±0.03 26.2 <0.05* 83±13 70±10 60±9 23.5 <0.05* 50±5 82±11 84±11 26.2 <0.05*T值 3.1 5.1 6.2 4.1 7.82 9.31 4.8 8.93 10.12 P>0.05 <0.05 <0.05 >0.05 <0.05 <0.05 >0.05 <0.05 <0.05
2.2 三组呼吸频率、心率测定结果比较 结果显示C组(即BiPAP无创通气联合痰热清注射液治疗组)经治疗2 h及48 h后呼吸频率及心率测定较A组和B组均有明显改善,差异有统计学意义(P<0.05)。见表相比明显减慢,差异有统计学意义(P<0.05)详见表2。
表2 呼吸频率、心率测定结果比较(±s)
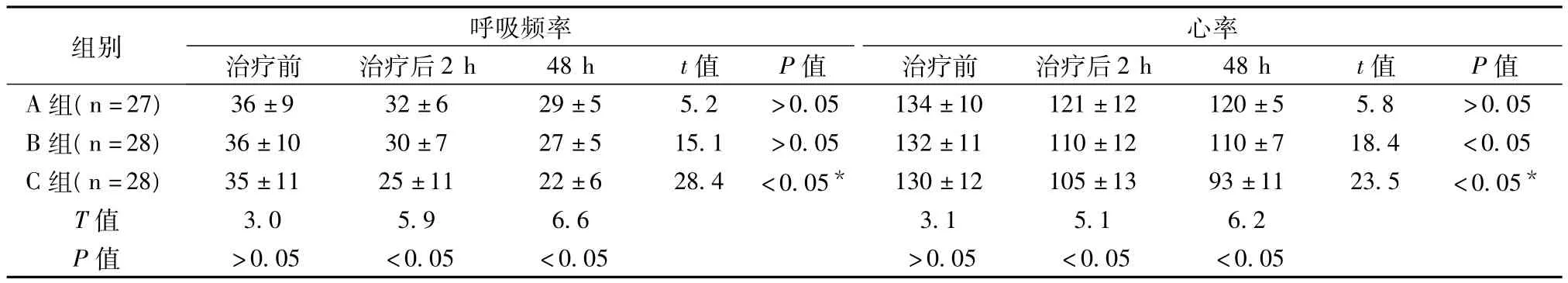
表2 呼吸频率、心率测定结果比较(±s)
组别心率治疗前 治疗后2 h 48 h t值 P值 治疗前 治疗后2 h 48 h t值 P值呼吸频率A组(n=27) 36±9 32±6 29±5 5.2 >0.05 134±10 121±12 120±5 5.>0.05 <0.05 <0.05 >0.05 <0.05 <0.05 8 >0.05 B组(n=28) 36±10 30±7 27±5 15.1 >0.05 132±11 110±12 110±7 18.4 <0.05 C组(n=28) 35±11 25±11 22±6 28.4 <0.05* 130±12 105±13 93±11 23.5 <0.05*T值 3.0 5.9 6.6 3.1 5.1 6.2 P值
2.3 治疗转归 常规治疗组(A组)有14例失败,病情加重需气管插管,其中死亡5例,BiPAP无创通气组(B组)有9例失败,病情加重需气管插管,其中死亡3例,BiPAP无创通气联合痰热清注射液治疗组(C组)失败4例,病情加重需气管插管,其中死亡2例,C组的治疗失败率均显著低于A组和B组,差别有统计学意义(P<0.05)。
3 讨论
COPD急性加重期患者由于支气管-肺部感染和气道阻塞加重,加上酸碱失衡、电解质紊乱及患者本身存在营养不良等情况,使原本已处于疲劳状态的呼吸肌更加疲劳,出现通气功能障碍。COPD急性加重期合并呼吸衰竭患者早期应用无创通气可以降低PaCO2,减轻呼吸困难,从而降低气管插管和有创机械通气的使用,缩短住院天数,降低患者的病死率[5]。COPD患者由于气道阻力的增加普遍存在内源性呼气末正压(PEEPi),其急性加重期由于小气道阻力增加和呼吸急促导致PEEPi增加,从而呼吸做功增加、死腔增加及呼吸肌负荷增大导致呼吸肌疲劳[6]。BiPAP无创通气通过设定吸气压力及呼气压力,具有同步性和自动漏气补偿功能,加用适当的外源性PEEP对抗内源性PEEP,减少吸气负荷,减少呼吸功,破碎气道肺泡分泌物,改善气道阻塞,有利于呼吸肌疲劳的恢复[7]。
慢性呼衰急性加重期是临床常见的危重症,如何寻找简便可行的治疗方法,成为医学界一个非常关注的问题。痰热清注射液的研究为当前呼吸衰竭的救治提供了新的平台。痰热清注射液为黄苓、熊胆粉、山羊角、金银花、连翘组成的中药制剂,采用先进的提取、精制和配置技术而成,具有抗菌、抗炎、抗病毒、解热、化痰、止咳作用。药理实验研究证明,痰热清注射液在体外对肺炎链球菌、乙型溶血性链球菌等有一定抑制作用,可降低金黄色葡萄球菌和流感病毒感染小鼠的死亡率;降低内毒素置热家兔和酵母置热大鼠体温;抑制硝酸士的宁和戊四唑导致小鼠惊厥;增加小鼠气管酚红;延长氨水引咳小鼠和二氧化硫引咳小鼠的咳嗽潜伏期;抑制大鼠肉芽肿形成和二甲苯所导致小鼠耳朵肿胀[8]。经研究证实,痰热清注射液在体外具有较强的抑制多种病原菌作。本组应用痰热清注射液后患者呼吸频率及心率开始下降,并持续改善;接受治疗48 h后患者PaO2∕FiO2开始升高,48~72 h持续呈明显上升趋势,对各种原因引起的慢性呼衰急性加重期,其症状改善明显,临床有效率高。
总结本组治疗经验,我们认为:COPD急性加重期合并Ⅱ型呼衰患者在常规治疗的同时,采用BiPAP无创通气联合应用痰热清注射液能有效地患者动脉血气,使 PaO2升高,PaCO2下降,PaO2∕FiO2升高,酸中毒得到纠正,呼吸困难明显减轻,降低死亡率及住院时间,为临床救治COPD急性加重期患者起到了十分积极的作用。
[1] 周光,无创通气的临床应用.中华新医学理论,2004,22(7):321.
[2] Meduri Gu.Noninvasive positive ventilation in patients with acute respiratory failure.Clin Chest Med,2006,17(3):513-553.
[3] 谷伟,孙丽华,乔岩.非侵入性通气治疗慢性阻塞性肺疾病并发呼吸衰竭的进展.中国呼吸与危重监护杂志,2003,2(4):243-244.
[4] 杨玉梅,王以炳,夏蕾.无创正压通气在不气管插管慢性阻塞性肺疾病并呼吸衰竭患者中疗效观察.四川医学,2010,11(31):1604-1606.
[5] Brochard L,Mancebo J,Wysoki M,et al.Noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease.N Engl J Med,1995,333(13):817-822.
[6] Brochard L,lsabey D,Piquet J,et al.Reversal of acute exacerbations of chronic obstructive lung disease by inspiratory assistance with a face mask.N Engl J Med,1990,323(22):1523-1530.
[7] 曾祥毅,欧相林,王小平,等.双水平无创正压通气治疗慢性阻塞性肺疾病急性加重期.中国危重病急救医学,2004,16(5):306-307.
[8] 韩宏锋,路西明.痰热清注射液药理与临床.河南科技大学学报(医学版),2006,24(1):79.
