以婴幼儿体积描记仪建立的足月新生儿肺功能参数正常值
2013-09-10蒋高立张晓波钱莉玲王传凯万成宙王立波
蒋高立 张晓波 钱莉玲 陈 超 王传凯 万成宙 王立波
新生儿期是特殊的生长发育阶段,亦是呼吸系统疾病的高发期,新生儿肺功能检查是鉴定呼吸系统成熟度、揭示其生长发育规律以及研究呼吸系统疾病不可或缺的手段[1],准确评估新生儿期肺的发育情况,有利于临床诊治。婴幼儿体积描记( 简称体描) 仪能全面测定体长≤90 cm 儿童的功能残气量( FRC) 、气道阻力( Raw) 和潮气呼吸参数,可有效评估肺和气道的发育及阻塞情况。国外有关FRC、Raw 及潮气呼吸参数的正常值研究主要是利用旧型肺功能仪( 氦稀释法或氮洗脱法、单阻断法) 测得[2~4],或是适合婴幼儿的参考值或预计值公式[5,6]。目前国内尚无适合新生儿的新型体描仪测得的肺功能正常值,给临床评估带来较大困难,且国外的肺功能参数正常值是否适合我国新生儿有待进一步验证。因此,尝试建立中国新生儿肺功能正常值和影响因素是本文重点报告的内容。
1 方法
1.1 研究设计 本研究是上海市科学技术委员会课题的一部分,本文旨在建立新生儿肺功能参数正常值。研究获得了复旦大学附属儿科医院( 我院) 伦理委员会审批。在我院新生儿科,2 名课题组呼吸科医生负责研究对象的评估、入组与病史收集;1 名肺功能检查技师严格按照美国胸科协会( ATS) 和欧洲呼吸协会( ERS) 颁布的关于体描测试仪器和操作方法的指南[7,8]进行肺功能检测。根据出院病史和测试结果剔除可能影响正常呼吸生理功能的数据。
1.2 体描检测前纳入标准 同时满足以下条件者:①足月顺产儿(37 周≤胎龄<42 周) ; ②2 500 g≤出生体重≤4 000 g;③单胎;④生命体征平稳;⑤无产伤及宫内窘迫史;⑥1 min 和5 min Apgar 评分≥7 分;⑦母孕期无吸烟史且无心肺疾病;⑧测试前6 h 内未使用肾上腺皮质激素和支气管扩张剂等药物。
1.3 体描检测前排除标准 具备以下任意1 项者:①先天畸形:如多指( 趾) 、外生殖器畸形和头面部畸形等;②试管婴儿;③母亲有艾滋病、梅毒、淋病、肝炎或糖尿病等病史;④产前诊断为唐氏综合征、18-三体综合征、神经管缺陷和家族遗传病患儿。
1.4 体描检测后剔除数据标准 ①体描检测后3 d 内出院病史记录显示血常规异常[9]; ②体描检测后2 周内出院病史记录显示急性呼吸道感染,胸腹X 线片提示气腹征、皮下气肿或脊柱畸形,败血症,心肌损害,G6PD 缺乏,胆道闭锁,超声心动图检查异常者,染色体异常,系统性疾病,新生儿筛查结果异常( 甲状腺功能减低、苯丙酮尿症等遗传代谢性疾病) ;③测试结果不符合ATS 和ERS 婴幼儿体描测试仪器和操作质控标准[7,8]:未能完成潮气呼吸测定者、潮气量( VT) 或FRC 的变异系数>10%、特殊有效气道阻力( sReff) 变异系数>30%。
1.5 体描测试 采用耶格公司生产的体描仪( Master-ScreenTM BabyBody Plethysmograph,CareFusion,Höchberg,德国) 。测试前仪器进行环境、容量校准,操作时间在新生儿进食后0.5 ~2 h,无腹胀,处于药物镇静( 口服水合氯醛30 ~50 mg·kg-1) 睡眠中,仰卧于体描箱中,清除鼻咽部分泌物,颈部稍向后伸展,使呼吸道通畅,衣物宽松,面罩扣于新生儿口鼻上,不漏气,记录出生年月、性别、身高、体重后依次测量潮气呼吸、Raw 和FRC[10]。每次测试采集5 组数据,VT 和FRC 每两组数据的差异控制在0 ~10%,sReff 每两组数据的差异控制在0 ~30%,手动剔除使变异系数>10%或30%的组值,由电脑自动取剩余组数据的均值[6]。
1.6 测量指标 ①潮气呼吸参数: VT,公斤体重潮气量( VT/kg) ,呼吸频率( RR) ,吸气时间( Ti) ,呼气时间( Te) ,吸呼比( Ti/Te) ,潮气呼气峰流速( PTEF) ,25%、50% 和75%潮气量时的潮气呼气流速( TEF25,50,75) ,达峰时间比( TPTEF % TE) ,达峰容积比( VPTEF%VE) ,潮气呼吸流速-容量 环( TBFV) ; ②FRC 和Raw 参 数: 体 描 法FRC( FRCP) ,公斤 体重FRC ( FRCP/kg) ,Reff,sReff,FRCP环( Pmo-VB环) ,sReff 环( F-VB环) 。
1.7 分组 分为1 ~7 d、~14 d、~21 d 和~28 d 日龄组。
1.8 影响新生儿肺功能因素 检索相关文献[1~6]提示肺功能影响因素主要为,体重、身高、年龄、性别、胎龄和出生体重。鉴于本研究为婴幼儿肺功能正常值的系列研究,正在收集婴幼儿相关数据,BMI 与体重和身高关系密切,因此本研究也尝试BMI 作为影响因素进行分析。
1.9 统计学分析 采用SPSS 17.0 软件进行统计分析。正态分布的计量资料采用x±s表示,非正态分布的计量资料采用中位数( P25,P75) 表示,计数资料采用百分比进行描述。计量资料经正态性、方差齐性检验后,当资料符合正态分布并满足方差齐性时,两组比较采用独立样本的t 检验,多组比较采用方差分析; 否则选用非参数秩和检验方法,两组比较采用Mann-whitney U 检验,多组比较采用Kruskal-Wallis H 检验。计数资料两组比较采用χ2检验或Fisher 精确概率法。采用LMS 软件与Excel 2010 软件联合,以偏度-中位数-变异系数法( LMS)[11,12]绘制主要参数的百分位数图。拟定VT、TEF25、FRCP、Reff 的LMS 百分位数曲线时L、M、S 的取值均为2∶4∶2。
2 结果
2.1 一般情况 2012 年1 月至2013 年6 月,符合本文体描检测前纳入和排除标准有406 例住院新生儿,图1 显示,依据体描检测后剔除数据标准进入本文分析的新生儿为211 例,均顺利完成了潮气呼吸测试;9 例由于镇静操作中早醒、6 例测试结果不符合质控标准,196 例完成了Raw 和FRC 的测定。
进入本文分析的211 例新生儿,男127 例,女84 例,平均胎龄为(38.8 ±1.2) 周,出生体重为(3.33 ±0.37) kg,纯母乳喂养22 例( 10.4%) ,配方奶粉喂养60 例( 28.5%) ,混合喂养129 例( 61. 1%) ,有家庭吸烟环境84 例(39.8%) ,母亲有特应性疾病史14 例( 6.6%) ,家庭成员有特应性疾病史75 例( 35.5%) 。各年龄组性别构成、胎龄和出生体重等差异无统计学意义,但测试时的日龄、体重、身长等指标的比较差异有统计学意义( 表1) 。
2.2 肺功能参数值 肺功能检测结果如表2 所示,新生儿期气道阻力参数的波动范围较大,Reff 最大值是最小值的9 倍。VT 波动于17.2 ~37.4 mL,经体重校正后,VT/kg 波动于6 ~11 mL·kg-1。随日龄增加,新生儿的FRCP、VT、TEF50和TEF25差异有统计学意义( P 均<0.05) ; PTEF、TEF75等虽有递增趋势,但差异无统计学意义( P 均>0.05) ;TPTEF/TE 、VPTEF/VE 、FRCP/kg 和VT/kg 随日龄的增长无明显变化;sReff 和Reff/kg 随日龄增加而递减,差异有统计学意义( P 均<0.05) 。
新生儿各日龄组间PTEF/FRCP和PTEF/VT 差异无统计学意义。PTEF/TEF25随日龄的增加而降低;TEF25随日龄的增加差异有统计学意义,而PTEF 差异无统计学意义。进一步两两比较发现,1 ~7 d 与~28 d 日龄组FRCP、VT、TEF50、TEF25、sReff、Reff 和Reff/kg 等参数差异均有统计学意义( P 分别为0.019、0.005、0.032、0.024、0.046、0.023、0.004) ,而其余日龄组间的差异无统计学意义。
表1 各日龄组基础情况比较Tab 1 Demographics of different age groups( x±s)

表1 各日龄组基础情况比较Tab 1 Demographics of different age groups( x±s)
Length/cm 1 -7 d ( n=76) 38(50.0) 38.9 ±1.2 3.36 ±0.32 5.4 ±1.3 3.30 ±0.36 Groups Male,n( %)Gestational age/weeks Birth weight/kg Age/days Weight/kg 52.4 ±2.0 52.8 ±1.9-21 d ( n=35) 25(71.4) 38.6 ±1.3 3.24 ±0.36 17.4 ±1.8 3.56 ±0.41 53.5 ±2.1-14 d ( n=79)51(63.7)38.8 ±1.2 3.37 ±0.40 10.9 ±1.9 3.37 ±0.42 53.8 ±1.6 F/χ2 5.755 1.004 1.788 836.8 7.508 4.495-28 d ( n=20)13(65.0)38.8 ±1.0 3.22 ±0.40 24.9 ±2.3 3.69 ±0.40 P 0.124 0.317 0.151<0.000 1<0.000 1 0.004
表2 肺功能检测结果[,Median( P25, ]Tab 2 Lung function results[,Median( P25, ]

表2 肺功能检测结果[,Median( P25, ]Tab 2 Lung function results[,Median( P25, ]
2.3 TBFV 环、FRCP环和sReff 环 图2 显示,正常新生儿TBFV 环呈椭圆形,FRCP环由多条斜率直线围绕标准斜率直线纵向垂直走行; sReff 环呈与横轴垂直的“细长叶子形”,曲线平滑对称。
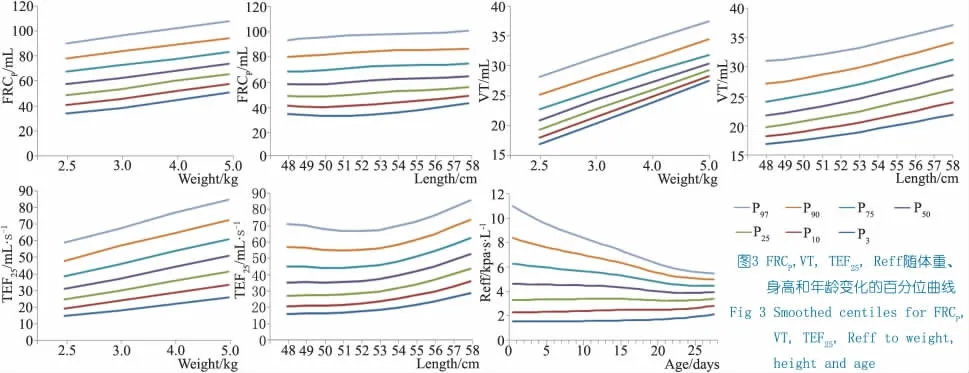
2.4 肺功能的影响因素 表3 显示,身长、BMI、体重和日龄为影响肺功能的主要因素,r 均<0.5,新生儿期肺功能随身长、BMI、体重和日龄的变化幅度不大,肺发育相对体格发育缓慢。男婴的FRCP稍高于女婴,Raw 与日龄、胎龄负相关,VT 与GA、BW 正相关( 表3) 。多因素回归分析结果显示仅体重是FRCP、VT、TEF25的影响因素( P 均<0.05) ,年龄是Reff 的影响因素( P <0.05) 。VT、TEF25、FRCP随身长、体重变化的百分位曲线和Reff 随日龄变化的百分位曲线见图3,可见FRC、VT 及TFE25随体重的增长呈直线上升趋势,FRC 的上升幅度较VT 和TFE25小; FRC 随身长增长的上升幅度也较小,VT 和TFE25随身长增长呈弧形上升趋势且升幅较为明显; Reff 随日龄的增长呈下降趋势,但LMS 曲线不对称,变异度较大。

图2 TBFV 环、FRCP环和sReff 环Fig 2 The TBFV loops,FRC loops and resistance loops

表3 肺功能指标与身长、体重、年龄、性别、GA、BW 的相关性分析Tab 3 Univariate regression of predictors to lung function parameters
3 讨论
新生儿肺功能测定,要充分考虑所选择方法的精确性、敏感性及特异性,注意测定过程中的影响因素,如身长、体重、日龄、体位、睡眠状态、呼吸频率、操作方法和测定前所用药物等,以防结果出现偏差[13]。体描仪在平静自主呼吸状态下测定肺功能,无需特殊配合,采集的信号较多,不但可以测定肺容量、呼吸力学参数,也可以测定通气功能,检测速度快,测值精确,重复性好,但有关体描的临床应用国内报道甚少[14,15],且国内尚无新生儿肺功能参数正常值的相关报道。因此,本研究结果可为应用婴幼儿体描仪判断新生儿肺疾病提供参考标准。
本研究结果表明,正常新生儿随出生日龄的增加,肺泡逐渐发育,肺容积增加,故FRCP、VT 等反映肺容积的指标增大。成人的FRC 是由胸廓向外和肺向内的弹性回缩力的平衡位置决定,仰卧位时FRC 占成人总肺容积的30% ~35%,新生儿由于胸壁顺应性高,FRCP较小,仅占总肺容积的10% ~15%[16],所以FRCP是评估肺泡发育的重要参数。研究显示早产儿、脊柱侧弯、肥胖和支气管发育不良( BPD)患儿的FRCP下降[1,14,17~19],而喘息、囊性肺纤维化患儿的FRC 升高[15,20]。sReff 随日龄降低,表明新生儿呼吸功能随日龄增强。sReff 虽名曰特殊气道阻力,但其真正定义为产生1 L·s-1呼吸流速所需要做的压力-容积依赖性呼吸功,sReff 逐日减小,表明新生儿吸入1 L·s-1的气流所需做的呼吸功逐日减少,呼吸效能提高。气道管径随日龄的增加而增大,由于气道阻力与管径的4 次方成反比,因此Reff 随日龄增加而降低,Reff/kg 的降低更为明显,说明经体重校正后的气道阻力更能准确敏感地反映气道情况。PTEF/FRCP和PTEF/VT 在各日龄组间并无明显差异,提示新生儿期肺容积的增长与呼吸流速的增长比例相当; 而PTEF/TEF25却随日龄降低,表明新生儿期小气道的发育快于大气道,而张皓等[21]发现婴幼儿PTEF/FRCP和PTEF/VT 随年龄增长而降低,肺容积的增长快于呼吸流速的增长,婴幼儿期小气道的发育同样快于大气道,这是新生儿与婴幼儿肺发育的异同点。本研究将新生儿分为4 个日龄组加以比较,各日龄组肺功能的差异不显著,提示新生儿期肺和气道的发育较为缓慢,与预期分组目的存在距离。
正常新生儿TBFV 环呈椭圆形,呼气高峰靠前,降支较倾斜,随日龄增加,潮气量增加,呼气高峰后移,降支抬高,呼气曲线渐趋光滑,TBFV 环增宽。FRCP环即口腔压-体描箱容积变化图( Pmo-VB图) ,在正常新生儿是由多次有效呼吸的口腔压变化值除以体描箱容积变化值,得到的多条斜率直线围绕在标准斜率直线周围形成。sReff 环即呼吸流速-体描箱容积变化图( F-VB图) ,在正常成人sReff 相对稳定,sReff 环曲线光滑,呈与横轴垂直的“长窄椭圆形”或“长窄叶子形”[10],本研究测得的正常新生儿sReff 环与成人相似,呈光滑对称的“细长叶子形”。
本研究显示新生儿期肺功能与身长、体重和日龄有关,仅FRC 与性别有关( 男略高于女) ,这与刘玺诚等[1]、张皓等[21]研究结果一致。本研究首次探讨了BMI 与新生儿肺功能的关系,发现肺容量和呼吸流速指标随BMI 的增加而增大,但当BMI≥14 kg·m-2时肺容量和呼吸流速的增幅很小几乎达到平台期,提示肥胖者的肺容量及呼吸流速相对减小。此外,还发现Reff 仅与日龄相关,且百分位数曲线走势不对称,变异度较大,这与Nguyen 等[6]的研究结果一致,表明新生儿期气道管径的个体差异较大。肺功能指标与身长、体重、日龄的标准回归系数r 均<0.5,提示肺功能参数随生长的变化幅度不大,而身长、体重随日龄的增加而明显增加( P 分别为0.004 和<0.000 1) ,提示新生儿期肺和气道的发育相对缓慢。本研究所测得211 例新生儿的FRCP低于McEvoy 等[17]所测得30 例正常新生儿FRCP的均值,(57.0 ±16.0) vs ( 91.0 ±19.4) mL,可能与种族差异、样本的选择偏倚和设备软件的差异有关。
综上,本研究初步揭示了中国正常新生儿肺功能发育的特点和随日龄的变化范围,为新生儿急救呼吸机参数的设置更新了理论数值,同时为早产儿、BPD 或先天性胸廓-肺畸形患儿的肺发育评估及呼吸系统疾病的诊疗提供参考值范围。首次尝试了用BMI 来衡量新生儿肺功能参数范围,虽然新生儿期BMI 与肺功能的关联性不及体重,但BMI 可能成为婴幼儿肺功能的重要影响因素,也为本课题组正常婴幼儿肺功能参数的研究提供了借鉴。本研究证实了体描仪能敏感地反映新生儿的肺发育,采用经典、准确的全身体积描记和潮气呼吸环分析技术来全面评估婴幼儿的肺功能,能够在数分钟内快速获得测量参数。检查方法安全、无需患儿主观配合,值得临床推广应用。
[1]Liu GC (刘玺诚), Jiang ZF, Yuan XY. Pulmonary function testing of newborns. Natl Med J China(中华医学杂志),1995,75(8): 489-493
[2]Katier N, Uiterwaal CS, de Jong BM, et al. Passive respiratory mechanics measured during natural sleep in healthy term neonates and infants up to 8 weeks of life. Pediatr Pulmonol,2006,41(11):1058-1064
[3]Fuchs O, Latzin P,Thamrin C, et al. Normative data for lung function and exhaled nitric oxide in unsedated healthy infants.Eur Respir J,2011,37(5): 1208-1216
[4]Hoo AF, Dezateux C, Hanrahan JP, et al. Sex-specific prediction equations for Vmax(FRC) in infancy: a multicenter collaborative study. Am J Respir Crit Care Med,2002,165(8):1084-1092
[5]Castile R, Filbrun D, Flucke R, et al. Adult-type pulmonary function tests in infants without respiratory disease. Pediatr Pulmonol,2000,30(3):215-227
[6]Nguyen TT, Hoo AF, LumS, et al. New reference equations to improve interpretation of infant lung function. Pediatr Pulmonol,2013,48(4): 370-380
[7]Stocks J, Godfrey S, Beardsmore C, et al. Plethysmographic measurements of lung volume and airway resistance. ERS/ATS Task Force on Standards for Infant Respiratory Function Testing. European Respiratory Society/American Thoracic Society. Eur Respir J,2001,17(2): 302-312
[8]Frey U, Stocks J, Sly P, et al. Specification for signal processing and data handling used for infant pulmonary function testing. ERS/ATS Task Force on Standards for Infant Respiratory Function Testing. European Respiratory Society/American Thoracic Society. Eur Respir J,2000,16(5):1016-1022
[9]邵肖梅, 叶鸿瑁, 邱小汕.实用新生儿科学,第4 版. 北京:人民卫生出版社.2011,590-650
[10]Criee CP, Sorichter S, Smith HJ, et al. Body plethysmography--its principles and clinical use. Respir Med,2011,105(7): 959-971
[11]Cole TJ. The LMS method for constructing normalized growth standards. Eur J Clin Nutr,1990,44(1):45-60
[12]Cole TJ, Bellizzi MC, Flegal KM, et al. Establishing a standard definition for child overweight and obesity worldwide :international survey. BMJ,2000,320(7244):1240-1243
[13]Chen M (陈敏), He XL. Tidal breathing testing of newborns.J Med Res(医学临床研究),2007,24(12):2142-2143
[14]Ding J (丁静), Wu MS, Zhao DY, et al. Pulmonary function changes in scoliosis children evaluated by bodyplethysmography. Journal of Clinical Rehabilitative Tissue Engineering Research (中国组织工程研究与临床康复),2011,15(48):9051-9054
[15]Rao XC(饶小春), Jiao AX, Ma YY, et al. Pulmonary function changes of infants with bronchitis. J Shanxi Med Univ(山西医科大学学报),2010,41 ( 12):1080-1081
[16]Yuan XY(袁晓霞), Jiang ZF, Liu EC. Infant lung volume measurement and its clinic use. Natl Med J China(中华医学杂志),1995,33(6):381-383
[17]McEvoy C, Venigalla S, Schilling D, et al. Respiratory function in healthy late preterm infants delivered at 33-36 weeks of gestation. J Pediatr,2013,162(3): 464-469
[18]Ruppel GL, Enright PL. Pulmonary function testing. Respir Care,2012,57(1): 165-175
[19]Schmalisch G, Wilitzki S, Roehr CC, et al. Development of lung function in very low birth weight infants with or without bronchopulmonary dysplasia: longitudinal assessment during the first 15 months of corrected age. BMC Pediatr,2012,12: 37
[20]Hoo AF, Thia LP, Nguyen TT, et al. Lung function is abnormal in 3-month-old infants with cystic fibrosis diagnosed by newborn screening. Thorax,2012,67(10):874-881
[21]Zhang H (张晧), Xiao XM, Zheng S, et al. Study on the reference values of tidal flow-volume loop in 1002 normal Chinese children under 4 years old. J Clin Pediatr(临床儿科杂志),2006,24(6):486-489
