妊娠与非妊娠状态下卵巢黄体破裂38例临床分析
2013-06-23盛文丽徐毅
姚 蕾 吴 妍 盛文丽 徐 飞 徐毅
(武汉市武钢第二职工医院妇产科,湖北 武汉 430085)
妊娠与非妊娠状态下卵巢黄体破裂38例临床分析
姚 蕾 吴 妍 盛文丽 徐 飞 徐毅
(武汉市武钢第二职工医院妇产科,湖北 武汉 430085)
目的 探讨妊娠与非妊娠状态下卵巢黄体破裂的疼痛发生情况、诊断误诊率和治疗结果。方法 对我院 38 例妊娠与非妊娠状态下卵巢黄体破裂的患者进行回顾性分析和统计检验。结果 38 例黄体破裂中 31 例发生于非妊娠期,7 例发生于妊娠期。38 例患者中术前误诊为异位妊娠 6 例,误诊率 15.8%。妊娠组误诊率为 42.86%,非妊娠组误诊率为 9.68%。手术治疗 28 例,其中腹腔镜治疗 18 例,开腹手术10 例,保守治疗 10 例。结论 非妊娠状态下黄体破裂诊断容易,妊娠期卵巢黄体破裂极易与异位妊娠相混淆,诊断中需要尤其注意。早期诊断明确可以及时治疗,缩短住院时间,减少住院费用。
妊娠;卵巢黄体破裂;临床分析
卵巢黄体破裂是妇科常见急症之一,临床上多有发病急,特有症状少,腹腔内出血多时危及生命,在诊断上常与异位妊娠,急性阑尾炎等疾病混淆,特别是妊娠期卵巢黄体破裂极易与异位妊娠混淆,给临床医生早期诊治带来一定的困难[1]。为了研究使该疾病在早期做出明确的诊断,及时处理,现对我院2006年1月至2012年2月共收治的38例妊娠与非妊娠状态下黄体破裂的患者进行回顾性分析,探讨妊娠与非妊娠状态下黄体破裂的发病相关因素和早期诊断,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析我院2006年1月至2012年2月共收治的38例黄体破裂的患者38例患者,其中31例发生于非妊娠期,7例发生于妊娠期。年龄为17~43岁,平均28.6岁;已婚26例,未婚12例,22例已生育,发生于左侧卵巢10例,右侧卵巢28例。
1.2 实验室检查
所有患者入院血常规检查提示贫血23例,7例尿HCG阳性或弱阳性。38例病例均提示B超显示盆腔积液,附件包块28例,所有病例均行后穹隆穿刺,抽出不凝血33例。
1.3 分析指标
本次研究分析妊娠与非妊娠状态下卵巢黄体破裂的疼痛发生情况、诊断误诊率和治疗结果。应用软件EPIDATA 3.1将数据录入电脑,应用统计软件SPSS16.0做统计分析和统计检验,计数资料比较采用卡方检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 疼痛发生情况
31例卵巢黄体破裂患者均表现为月经中后期突发性下腹疼痛,无休克症状12例,休克代偿期15例,休克失代偿期4例。7例患者疼痛发生于停经29d以后,其中停经最长时间为72d,除1例失血性休克外,其余生命体征正常。38例患者均有下腹压痛、反跳痛,妇检子宫摇举痛明显,一侧附件触痛明显。有19例移动性浊音阳性,均经腹腔镜或开腹手术证实卵巢黄体破裂。
辅助腹痛多发生于月经周期的18~28d的31例,发生于月经周期的29~72d的7例。38例黄体破裂中15例有明确的性生活史后腹痛,2例剧烈运动后腹痛,2例行妇检后腹痛加剧,其余无明显诱因。
2.2 误诊发生情况
38例患者中术前误诊为异位妊娠6例,误诊率15.8%。妊娠组误诊率为42.86%,非妊娠组误诊率为9.68%。两组患者误诊率差异有统计学意义,详见表1所示。其中两例妊娠患者术前误诊为异位妊娠,术中见双侧输卵管完整,送检血块中未查到绒毛组织,术后患者血β-HCG持续上升,B超提示宫内妊娠可能,行人工流产术,组织中查到绒毛,证实为宫内妊娠。
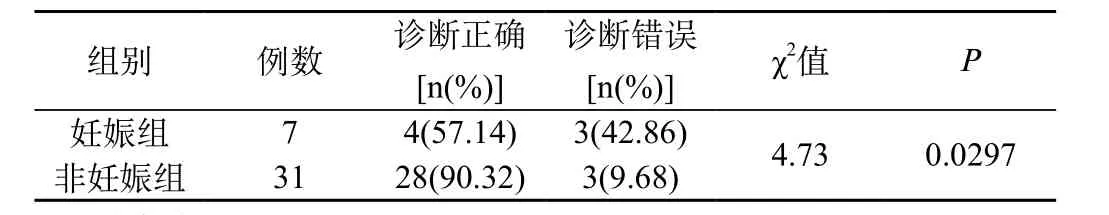
表1 误诊发生率的比较
2.3 治疗结果
手术治疗28例,其中腹腔镜治疗18例,开腹手术10例,保守治疗10例。20例入院后有休克表现的患者立即行开腹或腹腔镜手术治疗,18例经保守治疗(抗炎、止血、对症等)无效,B超证实腹腔内出血增多,在入院后1~3d内手术治疗,术中出血量500~2000mL不等。所有手术均组织送检,证实病理诊断与术中诊断相符。
3 讨 论
卵巢在排卵后形成黄体,正常成熟黄体直径约2~3cm。黄体血管形成期,血管生成活跃,穿入颗粒层,直达黄体腔边缘而易出血。当血肿不断扩大,内压增至一定程度即可破裂出血[2]。卵巢黄体破裂多见生育年龄的妇女。卵巢黄体持续存在或增大形成卵巢黄体囊肿,若由于外力作用如性交、排便、妇检等引起包膜破损,出血,严重者引起大量腹腔内出血。卵巢黄体破裂多发生于右侧卵巢。可能与右侧卵巢动脉直接来源于腹主动脉,压力大,左侧卵巢来源于左肾动脉,又有乙状结肠缓冲[3]。
卵巢黄体破裂多发生于月经周期的第20~27d,表现为突然下腹痛,早期局限于一侧,常伴恶心、呕吐,若出血急或出血量增大,在短时间内可出现休克症状。卵巢黄体破裂临床特征与异位妊娠破裂相似[4],主要鉴别依据是尿HCG是否为阳性,有无明显停经史或不规则阴道流血,或是否为黄体成熟期发病或有性交排便困难等发病诱因。如合并妊娠,辅检HCG(+),不易与异位妊娠相鉴别。
本组研究中入院时有休克表现者20例,后穹隆穿刺抽出不凝血33例。黄体破裂出血多少不等,术中出血量500~2000mL不等,对于出血不多者可以保守治疗,嘱患者卧床休息,应用止血药物,保守治疗过程中严密观察生命体征及腹部体征,适时复查B超和血常规检查,如有B超提示盆腔积液增多,及时手术对患者的预后至关重要[5]。手术方式的腹腔镜与开腹手术效果相同,可根据患者的意愿自行选择。
详细询问病史特别是月经周期、有无性生活或排便困难等外力因素,根据体征、症状、妊娠试验、B超检查,并进行仔细严密的临床思维。可以提高初步诊断的准确性。本次研究妊娠组误诊率为42.86%,非妊娠组误诊率为9.68%,两组患者误诊率差异有统计学意义。因此当患者妊娠试验阳性,除应考虑异位妊娠外还应想到黄体囊肿破裂合并宫内孕可能,并应仔细认真分析以提高诊断和鉴别诊断能力[6]。本研究中患者及家属对术前诊断表示质疑,宁愿诊断为异位妊娠手术而不认可宫内妊娠并黄体破裂需要手术治疗,因此,在临床工作中当发现急腹症患者血清β-HCG升高,B超提示盆腔积液而宫内无孕囊时除了考虑异位妊娠外,还要高度警惕宫内妊娠合并黄体破裂的发生,以降低误诊率。
[1]蔡健.黄体期急腹症80例临床分析[J].广西医学,2011,8(16):1028-1030.
[2]罗华,杨秀丽.早孕合并卵巢黄体破裂误诊为异位妊娠临床分析[J].临床误诊误治,2003,16(4):313.
[3]吴文秀,肖江.卵巢黄体破裂142例临床分析[J].中国医药科学, 2011,1(8):74.
[4]邓新琼.宫内妊娠合并卵巢黄体破裂误诊为异位妊娠原因分析[J].临床误诊误治,2010,23(1):40-41.
[5]李敏.卵巢黄体破裂保守治疗32例分析[J].中国误诊学杂志,2009, 22(33):8236-8237.
[6]王礼丰.卵巢黄体破裂误诊为急性阑尾炎15例临床分析[J].中国当代医药,2011,16(28):142-148.
R711.75
:B
:1671-8194(2013)02-0161-02
