老年髋关节置换患者的抗骨质疏松治疗
2012-08-21王长海刘江
王长海 刘江
老年髋关节置换患者的抗骨质疏松治疗
王长海 刘江
髋关节置换; 骨质疏松; 骨量
半个多世纪以来,人工髋关节置换术取得了极大的发展,现已成为一项成熟的外科技术,为广大患者提高了生活质量,但术后假体周围骨折以及假体远期松动,一直是骨关节科亟待解决的难题。人工髋关节置换患者多为老年人,他们多伴有骨量减少,甚至骨质疏松。有很多学者认为骨质疏松与术后假体周围骨折及假体松动关系密切[1~3]。孙国静等[4]的观点是:人工髋关节置换术后机体内破骨细胞和成骨细胞之间平衡被打破,破骨细胞占据优势地位,加上手术后卧床休息等废用因素的影响,骨量的流失更为严重。所以,对实施人工髋关节置换术的患者,尤其是老年患者,术后进行规范的抗骨质疏松治疗应当引起临床的重视,如果不及时、有效地进行抗骨质疏松治疗,骨的质量会随年龄增长而进一步退化,还可引发降低患者生活质量的其他症状。
1 防治骨质疏松的意义
1.1 可以有效降低术后假体松动 人工髋关节置换术后假体松动与假体周围骨量丢失、骨质疏松关系密切,在人工关节置换中,骨的质量对关节置换术后的疗效有很大的影响,骨密度越低术后发生假体松动、沉降的几率越大[5]。Sabo等[6]对23例(男10例,女13例)非骨水泥全髋置换患者髋臼周围骨密度进行随访,术后3个月,所有患者骨密度均较术前下降,5年后男性Ⅱ区丢失为术前71.0%,女性Ⅲ区则为术前66.8%。国内毛宾尧等[7]对52例全髋关节置换患者进行了随访,也发现术后髋臼假体周围骨质骨密度和骨矿含量降低程度较其他部位严重。Boden等[8]对20例全髋关节置换患者股骨柄周围骨密度进行8年随访观察,认为假体松动组中股骨柄周围骨量减少,而稳定组仅股骨近端有骨量减少。沈国平等[9]采集30具新鲜股骨标本,使用DEXA骨密度仪测试每个标本干骺端、颈部、Ward三角区及大转子区的骨密度,将骨质疏松标本进行骨水泥和非骨水泥假体安装,测定其生物力学性能变化。结果发现,随着老年骨质疏松程度的增加,假体置换后股骨上方应变也呈增加的趋势,随着骨密度的增加,假体近端和远端微动随之减少,关节假体的初始稳定性显著增加。并籍此得出结论:老年骨质疏松对人工关节假体置换的影响是明显的,骨质疏松患者易引起关节松动,老年骨质疏松患者采用骨水泥固定假体其松动率可下降30% ~40%。
1.2 可降低假体周围及其他部位再骨折 老年人髋部骨折多是轻微外力引起的脆性骨折,如果忽视骨质疏松的治疗,则有极高的骨折再发生率。一项在瑞典的研究显示,766例老年女性髋部骨折患者经22年随访,再次骨折的发生情况是:骨折后一年内15%,两年内 27%,五年内可达73%[10]。国内韦永中等[11]统计显示,初次髋部骨折后因未经正规的骨质疏松防治,而再次骨折的发生率为21.21%,即初次骨折后仅对骨折本身治疗,而未重视老年患者的全身性骨质疏松的防治是再次骨折的重要原因。Stenvall等[12,13]论证了对老年髋部骨折患者进行抗骨质疏松综合治疗的必要性。他们对老年股骨颈骨折患者术后进行多学科综合康复治疗,发现同常规术后康复方法相比,综合康复治疗能明显提高患者术后室内独立行走的能力,同时减少患者再次骨折的发生。
1.3 可减轻术后疼痛,提高患者生活质量 人工髋关节置换术后疼痛直接影响置换术的疗效和术后髋关节功能。骨质疏松症是人工髋关节置换患者术后疼痛的主要原因之一。骨质疏松所致疼痛,是由于骨吸收增加引起骨小梁骨折、骨组织机械变形压迫神经、骨钙动员增加以及周围肌群负荷增加引起疲劳、肌肉缺氧、代谢障碍、代谢物质的异常刺激引起,因而进行抗骨质疏松治疗可缓解疼痛症状[14]。积极地预防和治疗骨质疏松症,对进行了人工关节置换的老年人来说生活质量会得到进一步的提高[15]。
2 假体周围骨密度的测量
骨质疏松症的影像诊断方法很多,如X线、定量CT、定量超声、DEXA等,人工髋关节置换术后假体周围骨密度测量的常用方法是X线平片和双能X线吸收法(Dual Energy X-ray Absorptiometry,DEXA)。因假体周围骨骨量丢失在20%以上时,X线平片才能判定假体周围骨质疏松,且X线平片不能对假体骨量丢失做定量分析。DEXA是一种精密、准确、低辐射量的检测方法,可以对假体骨量丢失做定量分析。所以,DEXA作为诊断骨质疏松症的“金标准”正逐步广泛应用于骨科临床。DEXA对股骨假体周围骨量定量分析目前主要采用Gruen分区法,测定股骨假体上缘至假体柄尾均分3等份,由近至远将假体柄内外侧骨质划分为7、6、5区和1、2、3区,4区为紧靠柄尖至远端1 cm股骨干部分(图1)。DEXA对髋臼假体周围骨量定量分析主要采用Delee等的分法,将髓臼分为3个区:以股骨头中心点为中心,作水平和垂直线,将髋臼分为上(Ⅰ)、内(Ⅱ)及下(Ⅲ)3 个分区(图2)[16]。
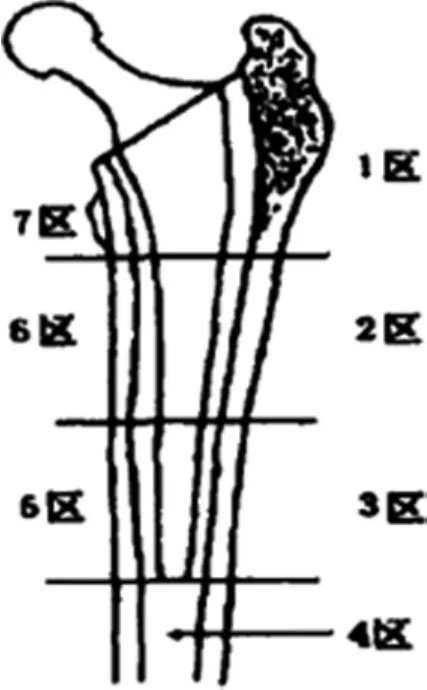
图1 Gruen股骨分区
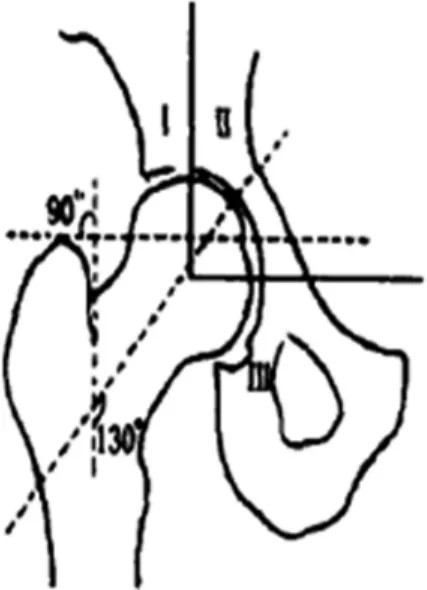
图2 Delee﹠Charnley髋臼分区
3 预防措施
3.1 提高骨科医师的骨质疏松症诊疗水平 老年髋关节置换患者首先面对的往往就是骨科医师,后者在患者的诊疗过程中起着主导作用。骨科医师在治疗患髋的同时,应当意识到有必要确定患者是否存在骨质疏松症,并评估骨质疏松程度,采取有效措施预防患者再次发生骨折。对于已发生脆性骨折的骨质疏松患者,接受抗骨质疏松治疗,对降低再次骨折的风险是完全必要的[17]。骨科医生对老年髋关节置换患者骨质疏松诊疗重视程度不够,其主要原因可能是他们对骨质疏松症相关专业知识的缺乏。所以,应该加强骨质疏松症的继续教育,使骨科医师面对老年髋关节置换患者时,能够采取更积极的态度,主动宣教并选择更合理的抗骨质疏松治疗方案。
3.2 提高患者对骨质疏松症的认知水平 随着人口的老龄化,骨质疏松症威胁着老年人的健康,老年髋关节置换患者尤应具备一些相关知识,如骨质疏松症的病因、危险因素、临床表现及治疗用药等。应注重合理膳食,保证有足够的钙摄入量,宜选食含钙丰富的食品,如牛奶、豆制品、深色蔬菜等。应了解运动锻炼的重要,适量的锻炼不仅能刺激骨骼内钙、磷的增加与维持骨量,还能增加肌肉的舒缩力量、关节的协调性、平衡性、灵活性。应养成良好生活习惯,如多晒太阳、适量饮酒、戒烟等。
4 治疗方法
老年髋关节置换患者抗骨质疏松治疗应该是综合性的,包括饮食调整、抗骨质疏松西药应用、中药治疗、物理治疗及康复运动治疗等。
4.1 药物应用 WHO把钙剂和维生素D类药的联合应用作为抗骨质疏松症治疗的基础用药,对于严重骨质疏松应加用降钙素及二膦酸盐类药的联合用药[18]。早期可选用抑制骨吸收的药物,如降钙素。采用当前流行的间断用药法,降钙素50 IU肌内注射,1次/d。14 d后改为2次/周,每次50 IU,维持至术后3个月。待骨吸收减缓后治疗中期加用或改用活性维生素D3制剂,骨化三醇,0.125 μg/d,后期可选用改善骨质量的药物,如二膦酸盐类药,其作用机制为:抑制破骨细胞的活性;减轻骨痛。福善美70 mg,口服,1次/周。同时改善饮食,多食用钙含量高的食品[19]。
祖国传统医学认为老年性骨质疏松与肾虚、脾虚、肝血虚、血瘀有关,符合老年人多虚、多瘀的生理特点。近年来,中医药治疗骨质疏松也取得了长足的进展,临床工作中可酌情辨证应用。
4.2 康复运动治疗 老年髋关节置换术后,患者正确的康复锻炼对关节功能恢复有着不可忽视的作用,也是提高手术效果的有效手段,主要方法包括:肌力训练,关节活动度训练。
住院患者早期康复锻炼具体方法如下:第一阶段(术后1~2 d),以肌肉的静力收缩运动和远端关节的运动为主,促进下肢血液循环,恢复关节和肢体功能。股四头肌等长收缩锻炼:仰卧位,下肢伸直不离床,股四头肌主动收缩向近端牵拉髌骨,缓慢运动,每次持续5~10 s,然后休息5 min,每天90次左右。踝关节运动:仰卧位,进行足趾伸展运动,踝关节跖屈,背伸,每个动作保持10 s,再放松,每天60次左右。髌骨推移运动:仰卧位,陪护人员轻轻推动患者髌骨,进行上下左右活动,每天30次左右。第二阶段(术后3~7 d),主要是加强肌肉的等张收缩和关节运动。直腿抬高运动:仰卧位,下肢伸直抬高,要求足跟离床20 cm,在空中停顿2~3秒,以后停顿时间逐步增加,每天90次左右。屈髋屈膝运动:仰卧位,陪护人员一手托在患者膝下,一手托住足跟,在不引起疼痛的情况下,屈髋屈膝运动,屈髋角度应小于45°,每天30次左右[20]。
如果患者病情允许,现多主张患者早期(术后第1天)进行的行走功能训练,循序渐进的行走训练不仅可以改善患者情绪,增强自信心,还可以减少卧床时间,促进和改善患者关节功能,预防骨质疏松症进一步发展。
综上所述,老年髋关节置换患者早期、综合的抗骨质疏松治疗,有利于全身健康的恢复,有利于骨密度的增加,有利于并发症的预防,有利于肌容量的增加及平衡能力的加强,减缓假体周围骨质疏松的发展,进而减少假体周围骨折以及假体远期松动。
[1]Thillemann TM,Pedersen AB,Mehnert F,et al.Postoperative use of bisphosphonates and risk of revision after primary total hip arthroplasty:a nationwide population - based study[J].Bone,2010,46(4):946-951.
[3]Yamasaki S,Masuhara K,Yamaguchi K,et al.Risedronate reduces postoperative bone resorption after cementless total hip arthroplasty[J].Osteoporos Int,2007,18(7):1009 - 1015.
[4]孙国静,赵建宁.全髋关节置换术对男性骨质疏松症骨密度的影响[J].人民军医,2007,50(4):218 -219.
[5]孟增东,裴福兴.骨科治疗中的骨质疏松问题[J].中国康复医学杂志,2003,18(9):570 -571.
[6]Sabo D,Reiter A,Simank HG,et al.Peripresthetic mineralization around cementless total hip endoprosthesis:longitudinal study and cress-sectional study on titanium threaded acetabular cup and cementless Spotorno stem with DEXA[J].Calcif Tissue Int,1998,62:177-182.
[7]毛宾尧,王岱生,沈是铭,等.髋部骨矿骨密度在人工全髋关节置换后的改变[J].中国矫形外科杂志,2002,9(7):629 -632.
[8]Boden H,Adolphson P,Oberg M.Unstable versus stable uncemented femoral stems:a radiological study of periprosthetic bone changes in two types of uncemented stems with different concepts of fixation[J].Arch Orthop Trauma Surg,2004,124:382 -392.
[9]沈国平,王正,罗从风,等.老年骨质疏松症对人工髋关节置换影响的实验研究[J].中国骨与关节损伤杂志,2005,20(7):462-464.
[10]Friesendorff MV,Besjakov J,kesson K.Long-term survival and fracture risk after hip fracture:a 22-year follow-up in women[J].J Bone Miner Res,2008,23(11):1832 -1841.
[11]韦永中,范卫民,王美莲,等.中老年妇女骨折后再骨折的观察[J].中国骨质疏松杂志,2005,11(1):77 -79.
[12]Stenvall M,Olofsson B,Nyberg L,et al.Improved performance in activities of daily living and mobility after a muhidisciplinary postoperative rehabilitation in older people with femoral neck fracture:a randomized controlled trial with 1 year follow - up[J].J Rehabil Med,2007,39(3):232 -238.
[13]Stenvall M,Olofsson B,Lundstrom M,et al.A muhidisciplinary,multifactorial intervention program reduces postoperative falls and injuries after femoral neck fracture[J].Osteoporos Int,2007,18(2):167-175.
[14]黄公怡.骨质疏松性骨折及治疗原则[J].国外医学(内分泌学分册),2003,20(2):111.
[15]盂迅吾.人工股骨头置换术治疗股骨颈骨折长期随访[J].中华内分泌代谢杂志,2006,22(3):206 -207.
[16]孙国静,赵建宁.双能X线骨密度仪在全髋关节置换术后应用进展[J].中国骨质疏松杂志,2006,12(5):528 -530.
[17]Karachalios T,Lyritis GP,Kaloudis J,et al.The effects of calciton in on acute bone loss after pertrochanteric fractures[J].J Bone Joint Surg(Br),2004,86B:350 -358.
[18]Boonen S,Rizzoli R,Meunier PJ,et al.The need for cliniica1 guidance in the use of calcium and vitamin D in them anagement of osteoporosis a consensus report[J]. Osteoporos Int,2004,15:511-519.
[19]陈戎波,范少地,胡万华,等.人工关节置换治疗老年骨质疏松性髋部骨折[J].临床军医杂志,2009,37(5):799 -801.
[20]刘拥丽,刘爱丽.老年骨质疏松患者髋关节置换术的康复指导[J].现代医药卫生,2010,26(23):3648 -3649.
10.3969/j.issn.1674 -4985.2012.06.086
010017内蒙古自治区人民医院
王长海
2012-01-13)
(本文编辑:梅宏伟)
