胎膜早破96例临床分析
2012-07-21樊晓玲
樊晓玲
(安塞县妇幼保健院妇产科,陕西 安塞 717400)
胎膜早破(premature rupture of membrene,PROM)是威胁母婴健康的产科常见并发症,近年来其发病率似有增加的倾向,对胎膜早破的处理,仍是当今产科临床最棘手的问题之一。因此,探讨其对母婴的影响,对如何预防和积极处理胎膜早破,有着重要的临床意义。现将我院发生的胎膜早破96例总结报道如下。
1 临床资料
安塞县妇幼保健院妇产科2009-01~2010-01住院分娩产妇1476例,发生胎膜早破96例,发生率为6.5%。随机选取同期分娩无胎膜早破者93例与之对照,两组年龄、孕周、胎龄均无明显差异。
2 结果
2.1 发生胎膜早破的因素(见表1)

表1 发生胎膜早破的因素
2.2 胎膜早破的潜伏期
胎膜至临产开始的时间称潜伏期。本组在破膜后1~5 h开始临产者43例,占44.8%;潜伏期在6~12 h者34例,占35.4%。12 h以内能分娩者77例,占80.2%;13~24 h者12例,占12.5%。因此24 h以内临产者占92.7%(89/96),大于24 h者7例,占7.3%,而>7~10 d者4例。
2.3 胎膜早破与产程
96例胎膜早破第一产程最短2 h 35 min,最长22 h 55 min,平均7 h 45 min。第二产程最短35 min,最长2 h 50 min,平均1 h 34 min。与对照组93例相比,第一产程、第二产程两组无明显差异。由于临产后均采用产程图表监护,发现异常可得到及时处理。
2.4 两组分娩方式比较
96例胎膜早破难产率占29.2%(28/96),对照组同期93例无胎膜早破者占18.3%(17/93),两组相比P<0.001,有显著差异。见表2。
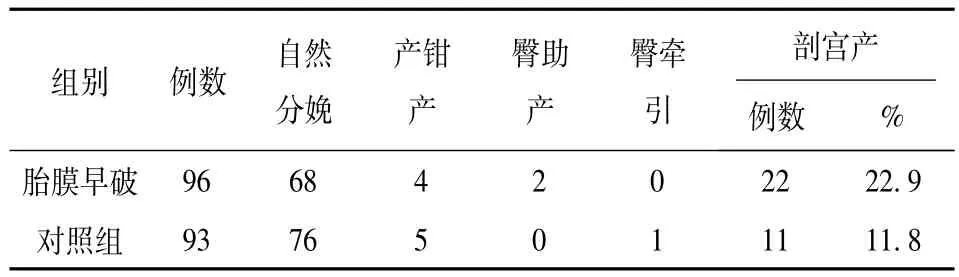
表2 两组分娩方式比较
2.5 胎膜早破与母婴并发症
我院以分娩前每相隔4~6 h,孕妇测体温有两次达38℃或以上,白细胞计数升高,核左移,并有下列体征之一,如阴道排液有臭味、子宫或宫旁明显压痛、胎心率加速,应诊断为产前感染。本组有7例(7.3%)发生产前感染,对照组仅1例(1.1%)发生感染,两者发生率有明显差别(P<0.001)。而5例(7.14%)产前感染发生在破膜两天之内。
产后子宫内膜炎,本组有6例(6.3%),对照组仅1例(1.1%),P<0.001。
新生儿并发症常见为窒息。Apgar评分1~4分3例,5~7分5例。新生儿黄疸6例与同期无胎膜早破者5例对比无差异,详见表3。
胎膜早破组,羊水Ⅱ~Ⅲ度共有9例,而对照组共有4例。羊水Ⅱ~Ⅲ度,胎心率监护有出现胎心率加速、减慢,或有晚期减速,故胎膜早破组胎儿宫内窘迫率为9.4%,对照组为4.3%,两组比较P<0.001,故本组胎儿宫内窘迫率高于对照组。

表3 两组母婴并发症比较
3 讨论
3.1 胎膜早破的定义、诊断与发生因素
本文按妇产科学规定[1]:妊娠在满28周至37足周之内结束者称为早产,临产前破膜者称为胎膜早破。胎膜早破的诊断依据是孕妇诉有多量阴道排液,用窥阴器查见阴道后穹窿有积液,或见羊水自宫颈口流出;以石蕊试纸或硝嗪纸测试,羊水偏碱性,或阴道液干燥片检查见有羊齿状结晶者,则可确诊为胎膜早破。发生胎膜早破的原因是多方面的,感染、创伤、多胎妊娠、胎位不正及羊水过多等均可引起胎膜早破。本文胎膜早破多数原因不明,而发生因素中臀位、妊娠高血压疾病、重度宫颈炎等为多见。
3.2 胎膜早破的危险因素
3.2.1 本文胎膜早破组与对照组比较表明,早产胎膜早破发生率占9.4%,并有统计学差别(P<0.001),胎膜早破潜伏期在24 h内的占92.7%,高于国内报道的88%,而最长者仅4例(>7~10 d),都发生了早产。所以胎膜早破影响围产儿的主要危险因素是早产本身,即与胎龄小、胎儿体重低、胎儿本身器官发育不够成熟有直接关系,故防治胎膜早破,关键亦是防治早产。96例胎膜早破难产率占29.2%(28/96),高于对照组,两组相比P<0.001,有显著差异,提示胎膜早破可能是难产的信号,应及时做好预防工作。
3.2.2 胎膜早破易引起绒毛膜羊膜炎和产后急性子宫内膜炎,严重影响胎儿和孕产妇的安危。Cox[2]认为:胎膜早破的孕妇体温高达38℃或以上,并伴有下列两个征象者,白细胞升高,核左移,胎心加速,子宫压痛,或羊水有臭味,应诊断为绒毛膜羊膜炎,本文胎膜早破符合此征象的孕妇有7例,诊断为产前感染,而对照组仅1例发生产前感染,两者有明显统计学差别,P<0.001,同时7.14%(5/7)感染是发生在破胎膜后2 d内。产后子宫内膜炎发生在胎膜早破组亦明显高于对照组,P<0.001。
3.3 胎膜早破的防治
3.3.1 加强三级保健工作 实施孕期宣传教育应做好产前保健,普及妊娠知识教育,尤其对高危妊娠者孕期应加强管理。因此在妊娠后期应注意产前卫生保健,尽量少行阴道检查,纠正胎位不正,防止腹部外伤,注意外阴部清洁,早期治疗阴道炎等对症治疗,以降低胎膜早破发生率。胎膜早破发病与职业有密切关系,本文工人占发病率的66.7%,因此,孕晚期应当调整适宜工作。
3.3.2 预防性应用抗生素 本文胎膜早破产前感染发生率为7.3%,产后子宫内膜炎发生率为6.3%,与同期无胎膜早破组对比P<0.001,感染率增高。在22例剖宫产中1例术前未用抗生素,术后26天大出血而剖腹探查,行子宫次全切除。因此,胎膜早破早期应用抗生素在临床上具有重要意义。破膜后6小时内使用青霉素、氨苄青霉素和红霉素预防感染可减少母儿感染等并发症的发生。
3.3.3 终止妊娠的时间 本文胎膜早破组92.7%左右在破膜后24 h内临产。未临产者胎龄≥36孕周者,均及时终止妊娠;胎龄在36孕周以下,如无宫内感染,无胎儿宫内窘迫者可等待,预防性应用抗生素;如必须终止妊娠,肌注地塞米松10 mg,每日2次,持续2 d,以促使胎肺成熟。孕28周以下胎膜早破,由于胎龄过小,胎儿存活率很低,一般应以终止妊娠为宜。如出现感染征象,不论胎龄大小均应终止妊娠,以免感染造成对母婴的危害。
3.3.4 加强产时监护 胎膜早破孕妇临产后应加强胎心率监护,使用产程图监护产程。胎膜早破易发生胎儿宫内窘迫,临产后应常规给氧,卧床待产以防止宫缩时脐带脱垂。出现胎儿宫内窘迫征象时,如胎儿出生后能存活,应立即剖宫产结束分娩。
[1]郑怀美.妇产科学[M].第三版.北京:人民卫生出版社,1990;99:211.
[2]Cox SM.The natural history of preterm repture membranes:What to expect of expectant management[J].Obstet Gynecol,1988;71:558.
