美国儿科学会胎儿和新生儿委员会《新生儿低血糖症筛查和后续管理指南(2011年版)》解读
2011-07-31陈昌辉李茂军吴青石伟
陈昌辉,李茂军,吴青,石伟
(四川省医学科学院·四川省人民医院儿科,四川 成都 610072)
1 简介
《新生儿低血糖症筛查和后续管理指南(2011年版)》(简称指南)由美国儿科学会胎儿和新生儿委员会以临床报告的形式在《Pediatrics》发表。美国以前未发布指南,这是第一个正式文件[1,2]。在新生儿低血糖症(neonatal hypoglycemia,NH)研究领域中,许多问题本身就有争议且缺乏证据,但临床实践又需要一个指南。2008年美国国家健康研究所(NIH)曾经召集专家小组讨论认为,没有循证医学证据能说明NH的定义(特别是它与脑损伤有何联系)应由哪些有临床意义的重要因素构成;NH的监测、预防和治疗仍然凭经验实施。其他因素(如缺氧缺血或感染)可单独或与NH一起给大脑造成不利影响。由于这些原因,这个报告没有确定具有导致脑损伤潜在可能的任何特殊值或参考范围的血糖浓度。尽管有争议,这个报告为筛查和后续管理可能发生NH危险的晚期早产儿(34~366/7周)和足月儿提供具有一定实用价值的指南,是一个务实的做法。
2 背景
在健康新生儿中,经常见到生后1~2小时血糖浓度降低至1.6 mmol/L(30 mg/dL)。在所有哺乳类新生儿中,这种低浓度的血糖水平通常为无症状的暂时现象,是生后正常适应性生活的组成部分。大多数新生儿可以通过生成替代燃料(由脂肪降解而来的酮体)来补偿“生理性”低血糖症。具有临床意义的NH反映出葡萄糖和替代燃料供给与利用的失衡,可能是多重调节机制紊乱所致。合理定义的NH必须能够说明,所发生的急性症状和神经系统远期后遗症,是与持续时间和严重程度不断变化的低血糖值处在同一个统一体中。有作者认为,没有一个特定的血糖浓度和低血糖症持续时间,能够预测高危儿是否发生永久性神经损伤。目前还不能确定哪一个血糖浓度或参考范围单独与临床体征有关。因此,在无症状的新生儿中,什么时候应当进行筛查,哪一个血糖浓度需要治疗干预,没有获得一致意见。一般情况下,采纳血糖浓度低于2.6 mmol/L(47 mg/dL)来定义所有NH,并没有严格的科学依据。
3 哪些新生儿需要筛查
因为血糖代谢的平衡需要葡萄糖生成和生酮作用来维持燃料利用的正常比率,NH最容易发生在葡萄糖生成和生酮作用受损的新生儿,他们可能伴随胰岛素生成过多、反向调节激素改变、酶作用物供给不当、脂肪酸氧化紊乱发生。NH最常发生在小于胎龄儿、糖尿病母亲所生新生儿、晚期早产儿。大于胎龄儿是否有发生NH的危险,仍有争议;主要因为采用标准的葡萄糖耐量试验,还难以排除母亲糖尿病或母亲高血糖症(前驱糖尿病)。
母体和胎儿的其他因素也可使新生儿处在发生NH的危险中,临床医师可能已对有这些因素的患儿进行了监测和血糖分析。从实用的角度考虑,图1中所概述的管理方法中的“处在危险中”的新生儿仅包括小于胎龄儿、大于胎龄儿、糖尿病母亲所生新生儿、晚期早产儿。健康足月儿在完全正常的怀孕和分娩之后,不需要常规筛查和监测血糖浓度。只有那些具有临床表现或处在危险中的足月儿才应测定血糖浓度;新生儿一旦出现与血糖降低一致的临床体征时,则应尽早测定血糖浓度。
母乳喂养的足月儿血糖浓度比配方奶喂养儿低,但酮体浓度比其高。推测因为有酮体浓度增高的缘故,母乳喂养儿更能耐受低血糖,而没有NH的临床表现和后遗症。
4 何时筛查
出生后最初1~2小时,新生儿血糖浓度降低到1.6 mmol/L(30 mg/dL),然后升高并到达更稳定的浓度,生后12小时一般在2.5 mmol/L(45 mg/dL)以上。由于资料有限,使得不能确定一个血糖筛查的理想时间和间歇期。在正常生理性最低点期间,是否筛查具有发生NH高危因素的无症状新生儿,仍有争议。没有研究能够证实,在正常出生后建立“生理性葡萄糖体内平衡”期间,短时间的无症状低血糖症对机体有害。糖尿病母亲所生新生儿在生后1~12小时,都可能发生无症状NH。相反,大于胎龄儿或小于胎龄儿生后3小时血糖浓度就很低,这些新生儿到了生后10天仍有发生NH的危险。因此,应根据与新生儿个人有关的危险因素的频率和持续时间,对这些高危儿进行筛查。
无症状高危儿的筛查应在生后1小时内进行,并持续到经过多次稳定的喂养周期以后。晚期早产儿和小于胎龄儿应每2~3小时喂养,并至少在最初24小时内每次喂养前进行筛查。2小时后,如果血糖浓度仍然低于2.5 mmol/L(45 mg/dL),喂养前应继续筛查。
5 实验室检测
当怀疑NH时,必须立即采用实验室酶法(葡萄糖氧化酶、己糖激酶或脱氢酶法)测定血浆或全血葡萄糖浓度。由于血浆水分多一些的缘故,血浆葡萄糖值比全血高10%~18%。虽然实验室测定是判断血糖浓度最准确的方法,但不能很快得到结果以满足快速诊断NH的需要,从而延迟治疗的开始。床旁试纸条血糖分析仪的准确性有限,如果临床医师能仔细操作,也可使用这种设备;床旁快速测定方法包括便携式比色计和电极法;通常从加热的足后跟采取血标本。已经证实,试纸条检测结果与实际血糖浓度之间有很好的相关性,但与实际水平有10~20 mg/dL的偏差,这种偏差在血糖浓度降低时最大。
在血糖浓度很低的范围内,还没有一种检测方法能够可靠、准确、快速、单独用于筛查NH。因为快速床旁法有局限性,必须通过实验室检测确认血糖浓度。若血标本在转运过程中被延迟,则可能出现血糖浓度降低的错误结果,因为标本中的红细胞含戊糖旁路代谢的酶,血浆中的葡萄糖要发生酵解。在转运血的试管中加入糖分解抑制剂(氟化物)则可避免。
最合适的目标就是筛查高危儿中NH,建立预防措施来防止持续性或有症状NH发生。当怀疑NH时,不应因为等待实验室确认而延迟治疗。但没有证据显示,这种快速治疗能减轻神经后遗症。
6 临床体征
NH的临床体征没有特异性,变化大;这些局部或全身表现在患病新生儿常常也可见到;体征包括激惹、发绀、抽搐、呼吸暂停发作、呼吸急促、无力或尖叫、松软无力或嗜睡、喂养困难、眼球旋转;最重要的是应筛查其他与NH表现相似的可能潜在疾患(如感染)。这些体征可随葡萄糖供给和血糖浓度恢复很快缓解。持续和反复的NH[血糖浓度低于0.6 mmol/L(10 mg/dL)的范围以下]可发生昏迷和抽搐。补充葡萄糖,能恢复血糖浓度,但不易使严重的体征(如抽搐活动)快速逆转。临床体征的变化可因替代燃料的存在而减轻。
避免和治疗大脑能量不足是主要关注的问题,所以应特别注意神经系统体征。Cornblath等提议,要把这些体征和症状归属于NH,应满足惠普尔(Whipple)三要素:①低血糖浓度;②符合NH的体征;③恢复血糖浓度到正常范围后,症状和体征消失。
7 后续管理
任何处理方法需要考虑新生儿的整个代谢和生理状态,而不应中断母婴联系和母乳喂养。新生儿血糖处在哪一个浓度应干预,必须符合其临床状态和特点。例如,对具有临床体征且血糖浓度低于2.2 mmol/L(40 mg/dL)的新生儿来说,应开始进一步的调查,并即刻静脉输注葡萄糖。然而,有高危因素但无症状并用配方奶喂养的足月儿,可能仅仅需要增加喂养频率即可;如果从出生到生后4小时血糖值降低到1.4 mmol/L(25 mg/dL)以下,或生后4~24小时降低到1.9 mmol/L(35 mg/dL),则应静脉输注葡萄糖。还应进行血糖浓度和临床评估随访,以保证获得并维持生后体内血糖的平衡。
由于严重和持续有症状的NH可以引起神经损伤,新生儿出现临床症状和体征时,必须立即干预。治疗有症状新生儿的界限值是2.2 mmol/L(40 mg/dL)。这个值比生理性最低点高一些,也比通常与临床体征有关的浓度高一些。在静脉输注葡萄糖[200 mg/kg,10%右旋糖(D10W)2 ml/kg静脉注射,或D10W 80~100 ml/(kg·d)连续输注]之前,应获得标本以便实验室检测血糖。有症状的新生儿最佳目标就是维持血糖浓度在2.2~2.8 mmol/L(40~50 mg/dL)。
在生后最初24小时期间,采取实用方法处理无症状的高危儿时,应考虑喂养方式、高危因素和出生后的时龄。这一策略以Cornblath和Ichord的观察为依据:①几乎所有的有症状的NH患儿生后最初期间的血糖浓度都低于1.1~1.4 mmol/L(20~25 mg/dL);②持续性或复发性NH症状与低血糖浓度同时存在;③很少或没有证据显示,无症状NH在生后最初几天的任何血糖浓度,可以导致生长和神经发育的不良后果。
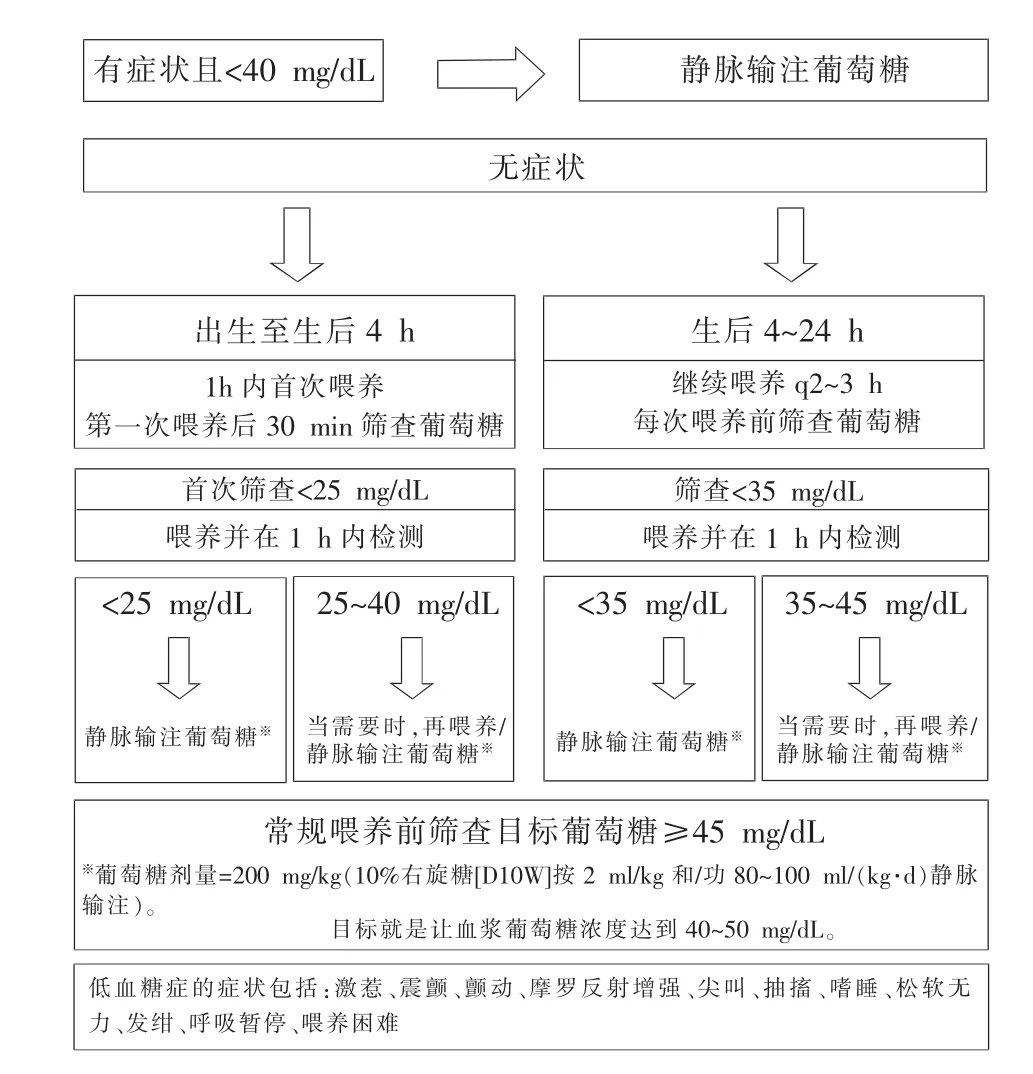
图1 晚期早产儿、小于胎龄儿、糖尿病母亲所生新生儿/大于胎龄儿生后血糖筛查与管理流程图
图1分为2个时间段(出生到4小时和4~12小时)并且表明生后经过最初12小时血糖值发生的变化。干预推荐值的目的是提供与临床症状有关的血糖浓度安全范围。干预建议也提供参考值范围,临床医师可以决定再喂养或静脉输注葡萄糖。每次喂养前血糖浓度的目标是2.5 mmol/L(45 mg/dL)。高危儿应在生后1小时内喂养,并且每次喂养后30分钟做筛查。这与WHO的推荐是一致的。不适合奶头喂养的新生儿可采用管饲喂养。糖尿病母亲所生新生儿和大于胎龄儿血糖筛查应持续到生后12小时,并维持血糖浓度在2.2 mmol/L(40 mg/dL)以上。晚期早产儿和小于胎龄儿至少生后24小时需要监测血糖,因为他们在血糖浓度低时,尤其是规律性喂养和静脉补液还没有建立时,更容易遭受损伤。临床医师应保证,当新生儿生后体内糖失衡时,须在出院前以常规饮食,在适当的延长期内(通过至少3次空腹喂养周期),维持正常血糖浓度。
需要推荐的是,无症状的高危儿出生至生后4小时血糖浓度低于1.4 mmol/L(25 mg/dL)或生后4~24小时低于1.9 mmol/L(35 mg/dL)应再喂养,并且再喂养后1小时重新检测血糖值。随后的血糖浓度仍分别低于1.4 mmol/L(25 mg/dL)或低于1.9 mmol/L(35 mg/dL),打算再喂养以后,有必要采用静脉输注葡萄糖。持续性低血糖症可以用静脉输注葡萄糖[200 mg/kg(2 ml/kg)D10W]或静脉输注D10W 5~8 mg/(kg·min),80 ~100 ml/(kg·d);目标就是让血糖浓度达到2.2~2.8 mmol/L(40~50 mg/dL),更高浓度则只刺激胰岛素进一步分泌。如果以这种比率输注24小时后,血糖浓度仍然不能维持在2.5 mmol/L(45 mg/dL)以上,应考虑高胰岛素血症所致的低血糖症的可能性,它是新生儿时期严重的持续性低血糖症最常见的原因。当床旁血糖浓度低于2.2 mmol/L(40 mg/dL)时,应采取血标本测定胰岛素,同时一起检测血糖浓度,并请教内分泌专业医师。
8 小结
最新证据不能说明,某一特定血糖浓度能够区分血糖正常和低血糖症,或能够预测将发生急性或慢性不可逆神经损伤。应可靠地建立一个显著降低的血糖浓度并进行治疗,让血糖恢复到正常生理范围。首要目标是认识处在生后葡萄糖平衡失调中的高危儿,通过早期预防(喂养)和治疗(喂养和静脉输注糖)低血糖,提供一个安全措施。需要提出的是,应随访血糖测定结果,以保障新生儿经过几个空腹喂养周期之后,能够维持正常血糖浓度。这将有助于识别持续性高胰岛素血症所致低血糖症患儿和脂肪酸氧化紊乱患儿。
[1]Kelly JC,Murata P.AAP Sets Guidelines for Neonatal Hypoglycemia.http:∥www.medscape.org/viewarticle/738314.
[2]Adamkim DH and Committee on Fetus and Newborn.Clinical report-Postnatal glucose homeostasis in late preterm and term infants[J].Pediatrics,2011,127(3):575-579.
