腰大池引流治疗动脉瘤性蛛网膜下腔出血迟发性血管痉挛的临床效果
2023-11-25杨军
杨 军
动脉瘤性蛛网膜下腔出血(aneurysmal subarachnoid hemorrhage,aSAH)是指位于颅底Willis循环及其附近的动脉瘤突然破裂导致动脉内的血液涌入蛛网膜下腔,为常见脑血管疾病之一,致死致残率高,对家庭和社会造成了严重的负担[1-4]。脑血管痉挛是aSAH病人最常见的并发症之一,是导致病人死亡和长期神经功能障碍的主要因素。脑血管痉挛多在发病后3~14 d出现,常表现为新发的局灶性神经功能障碍、意识障碍、运动障碍或原有神经症状恶化,可经脑血管造影(DSA)、3D-CT血管成像(CTA)和磁共振血管成像(MRA)证实[3-4]。经颅多普勒超声(TCD)临床操作简便、无创、设备要求低,可以床旁进行,通过测量大脑中动脉平均血流速度来判断是否存在脑血管痉挛,当平均流速>120 cm/s时考虑存在脑血管痉挛。病人出现脑血管痉挛后,动脉内血流量减少,脑供血减少,出现脑缺血,严重者可出现意识障碍、运动感觉障碍、原有症状加重甚至昏迷[5-6]。目前认为早期清除蛛网膜下腔内的血性液、红细胞及其裂解毒性产物等炎症介质可显著改善病人症状,缓解脑血管痉挛所致的脑供血不足,减少脑缺血发作,改善预后[7]。本研究收集我院治疗的aSAH病人临床资料,比较腰大池持续引流脑脊液和腰椎穿刺间断释放脑脊液对aSAH病人出现脑血管痉挛的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
收集2010年10月—2022年10月于我院就诊的aSAH病人临床资料进行回顾性研究。入选标准:年龄≥18岁,自发性起病,头颅CT检查证实存在蛛网膜下腔出血,DSA或CTA检查明确出血原因为颅内动脉瘤所致。排除标准:合并脑实质内出血、发病前1个月或发病后出现头部或其他部位外伤、合并动静脉畸形或其他脑血管疾病、凝血功能障碍、Hunt-Hess分级Ⅳ级或Ⅴ级者[3-4]。最终纳入研究74例,其中男30例,女44例;年龄(58.18±13.29)岁。根据血性脑脊液清除方式的不同,分为观察组和对照组。观察组37例,采用腰大池引流术,年龄(58.59±11.38)岁;男16例,女21例;Hunt-Hess分级Ⅰ级6例,Ⅱ级27例,Ⅲ级4例。对照组37例,采用腰椎穿刺术,年龄(57.76±11.63)岁;男14例,女23例;Hunt-Hess分级Ⅰ级9例,Ⅱ级24例,Ⅲ级4例。两组病人一般资料比较差异均无统计学意义(P>0.05)。详见表1。
1.2 干预方案
所有病人入院后完善相关辅助检查,发病72 h内进行全身麻醉下颅内动脉瘤经皮穿刺股动脉介入栓塞治疗,术后常规控制血压至正常范围(降压药物不限)、补液扩容、尼莫地平注射液预防脑血管等治疗,且术后24 h内开始血性脑脊液清除。根据血性脑脊液清除方式的不同,分为观察组和对照组。观察组采用腰大池置管连续引流脑脊液,置管穿刺部位同腰椎穿刺术,引流管置入深度约5 cm,一般引流时间5~10 d,最长不超过14 d,调整引流瓶高度控制引流速度,保持脑脊液引流量200~300 mL/d,引流至脑脊液清亮后拔除引流管。对照组病人间断腰椎穿刺释放血性脑脊液,每天1次,每次30~40 mL或至颅内压测量值正常范围,持续5~10 d或至脑脊液清亮。
1.3 观察指标
1.3.1 主要指标
临床预后。发病30 d采用改良Rankin评分(mRS)评估aSAH病人的治疗情况。mRS评分为0、1分或2分提示预后良好,3分、4分或5分提示预后不良。
1.3.2 次要指标
1)脑血管痉挛:治疗过程中新发的局灶性神经功能障碍、意识障碍、运动障碍或原有神经症状恶化,除外发热、感染等因素所致,提示出现脑血管痉挛,部分病人经DSA、CTA或MRA证实,均复查头颅CT除外急性脑积水、继发急性脑梗死等情况。2)TCD检测:分别在病人入院治疗第1天、第3天、第7天、第10天、第14天,床旁经颞窗探测大脑中动脉进行TCD,记录血流速度,大脑中动脉平均血流速度>120 cm/s则高度怀疑出现了脑血管痉挛。3)腰大池引流术或腰椎穿刺术的并发症,包括引流管阻塞需更换引流管或脑脊液释放不畅、颅内或穿刺处皮肤感染、低颅压综合征、马尾神经损伤、脑疝等。
1.4 统计学处理
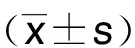
2 结 果
2.1 两组病人临床预后比较
发病30 d后,观察组mRS评分0~5分分别为7例、13例、12例、4例、1例、0例,观察组临床预后良好(mRS 0~2分)32例;对照组mRS评分0~5分分别为5例、9例、11例、7例、3例、2例,对照组临床预后良好(mRS 0~2分)25例。两组临床预后良好比较,差异有统计学意义(χ2=5.103,P<0.05)。
2.2 两组病人出现症状性脑血管痉挛比较
所有病人均进行了TCD检查,大脑中动脉平均血流速度>120 cm/s的aSAH病人高度怀疑出现了脑血管痉挛,共计42例,其中观察组18例,对照组24例。观察组出现症状性脑血管痉挛5例,其中2例经脑血管检查(DSA、MRA)证实,另外1例经CTA检查提示出现了血管痉挛,但病人无相关症状。对照组出现症状性血管痉挛13例,其中3例经CTA或MRA检查证实。观察组症状性脑血管痉挛的发生率明显低于对照组(χ2=4.698,P<0.05)。
2.3 两组病人大脑中动脉平均血流速度比较
分别在病人入院治疗第1天、第3天、第7天、第10天、第14天对病人进行TCD检查,测量大脑中动脉的平均血流速度,第1天、第3天观察组与对照组的大脑中动脉平均血流速度接近,但第7天、第10天、第14天,观察组的大脑中动脉平均血流速度均明显低于对照组(P<0.05)。详见表2、图1。

表2 两组病人大脑中动脉的平均血流速度比较 单位:cm/s
2.4 并发症
观察组与对照组均未发生颅内感染、引流管阻塞或脑脊液释放不畅、低颅压综合征、神经损伤、脑疝等并发症。
3 讨 论
自发性蛛网膜下腔出血多以突发剧烈头痛起病,也可表现为暂时性或进行性加重的定位体征和意识水平下降,甚至突然死亡[8],其中主要出血原因多为颅内动脉瘤[9],随着外科开颅手术和介入治疗的进步,抗脑血管痉挛、止血药物等内科治疗的发展,促进了aSAH病人的治疗效果[10-12]。aSAH病人发病后3~10 d为脑血管痉挛并发症高峰期,蛛网膜下腔内的血液及其裂解产物和一些炎性因子可导致颅内动脉管腔狭窄,即脑血管痉挛[13],是导致aSAH病人术后出现病情恶化的重要原因[14-16],及时廓清蛛网膜下腔内的血性液,能够缓解对脑膜及脑组织的刺激,改善脑脊液循环,减少脑血管痉挛并发症的发生,可改善病人预后[4,14]。
目前,能够减少蛛网膜下腔内血液成分的方法主要有腰大池置管引流或腰椎穿刺释放脑脊液两种[13]。腰椎穿刺术每次可释放的血性脑脊液量较少,作用有限,多次穿刺会增加病人痛苦[9]。本研究表明,与对照组相比,观察组病人30 d mRS评分降低,预后良好病例数较多,考虑腰大池置管持续引流治疗aSAH的疗效应优于腰椎穿刺释放脑脊液。而且观察组症状性脑血管痉挛出现的病例较少,可能是该组病人预后较好的原因之一。尽管TCD检测无法确诊脑血管痉挛,但对其诊断有提示作用。与对照组相比,观察组大脑中动脉的平均血流速度最高值降低,高峰提前,通过腰大池持续引流,可更多更快引流出蛛网膜下腔内的血性液体,提示早期腰大池置管持续引流血性脑脊液可以减轻脑血管痉挛的程度和持续时间。
本研究中两组病人观察期间均未出现操作所致的颅内感染、引流管阻塞、低颅压、脑疝等并发症。临床工作中,腰大池引流术操作简单、安全,易于开展,避免数次腰椎穿刺术带给病人的痛苦,从而改善病人就医体验,缩短住院时间。
本研究结果显示,aSAH病人在颅内动脉瘤责任病灶手术治疗后,腰大池置管持续引流蛛网膜下腔内的血性脑脊液安全有效,与多次腰椎穿刺释放脑脊液相比,可降低症状性脑血管痉挛的发生,一定程度上改善临床预后。
