IOLMaster 700与IOLMaster 500不同计算公式对白内障眼人工晶状体屈光力计算的准确性比较
2023-01-07邓小慧常平骏黄锦海王丹丹赵银莹丁锡霞赵云娥
邓小慧 常平骏 黄锦海 王丹丹 赵银莹 丁锡霞 赵云娥
温州医科大学附属眼视光医院杭州院区,杭州 310020 邓小慧现在宁波市第二医院眼科,宁波 315010;黄锦海现在复旦大学附属眼耳鼻喉科医院,上海 200031
人工晶状体(intraocular lens,IOL)屈光力的计算直接影响白内障手术效果,而术前精确的生物测量是提高IOL计算准确性的关键步骤。既往研究表明,屈光预测误差中来源于眼轴长度(axial length,AL)、角膜曲率(keratometry,K)和术后有效IOL位置(effective lens position,ELP)的预估不准确因素分别占36%、22%和42%[1]。IOLMaster 500采用光学部分相干干涉(partial coherence interferometry,PCI)技术测量眼球参数,被认为是白内障术前生物测量的金标准[2]。IOLMaster 500在常规和复杂白内障眼中计算IOL屈光力的准确性已得到证实[3],然而当存在角膜混浊、后囊膜下混浊等出现在视轴区的混浊以及严重白内障、黄斑疾病、固视不佳时,其无法得到准确的AL测量值[4]。IOLMaster 700是一种基于扫频光相干断层扫描(swept-source optical coherence tomography,SS-OCT)技术的新型生物测量仪,其测量AL的成功率高于IOLMaster 500,且可重复性和再现性好,与IOLMaster 500及其他仪器一致性好[5-6]。实现精准的IOL屈光力计算的另一个重要因素为IOL计算公式的选择。目前一些IOL计算公式在临床上广泛使用,第3代公式SRK/T、Hoffer Q和Holladay Ⅰ基于AL和K值来预测ELP[7-9];第4代公式Haigis将前房深度考虑在内来进行计算[10]。目前关于IOLMaster 700与IOLMaster 500的生物参数测量一致性研究较多[11-13],但基于这2种仪器测量数据的IOL屈光力计算准确性鲜有报道。本研究拟评价IOLMaster 700和IOLMaster 500不同IOL计算公式得到的屈光结果之间的差异,比较2种仪器测量和计算的准确性。
1 资料与方法
1.1 一般资料
采用横断面研究设计,纳入2018年11月至2019年11月在温州医科大学附属眼视光医院接受白内障超声乳化摘出联合IOL植入术的白内障患者262例262眼,其中男97例97眼,女165例165眼;平均年龄(69.48±9.47)岁;植入IOL度数为0~28.0 D,平均(19.95±5.11)D。纳入标准:行白内障超声乳化摘出联合IOL植入术的白内障患者;术后验光≥1个月;双眼手术者纳入任意一眼。排除标准:合并其他影响视力的疾病;既往有眼部手术史;行白内障手术时有额外的手术操作,如角膜散光松解等;术中、术后出现并发症;术后未进行医学验光;术后矫正视力<0.5;记录数据不全者。本研究遵循《赫尔辛基宣言》,研究方案经温州医科大学附属眼视光医院伦理委员会批准(批文号:2020-038-K-33),所有患者均签署知情同意书。
1.2 方法
1.2.1术前检查及生物参数测量 所有患者术前均接受完整的眼科检查,主要包括医学验光、眼压、裂隙灯显微镜检查和眼底检查等。术前对受检者行IOLMaster 700(德国卡尔蔡司公司)和IOLMaster 500(德国卡尔蔡司公司)检查,检查由同一操作技术熟练的医师完成。IOLMaster 500测量时嘱患者注视仪器上红色注视灯,选择信噪比>2.0的测量结果。IOLMaster 700测量均在黄斑中心凹监视下扫描,以确保眼轴的测量准确性,如果患者注视不佳,则重复扫描。

表1 所有眼轴范围内IOLMaster 500与IOLMaster 700 IOL度数预测误差比较[M(Q1,Q3),D]Table 1 Comparison of prediction errors of IOL formulas between two devices over the entire AL range [M(Q1,Q3),D]仪器眼数MEMAEHaigisHoffer QHolladay ⅠSRK/THaigisHoffer QHolladay ⅠSRK/TIOLMaster 5002280.24(-0.17,0.69)0.19(-0.30,0.61)0.37(-0.03,0.82)-0.10(-0.49,0.37)0.44(0.22,0.83)-0.48(0.23,0.90)0.47(0.24,0.90)0.44(0.18,0.71)IOLMaster 7002280.02(-0.45,0.47)0.38(-0.14,0.86)0.41(-0.02,0.90)-0.11(-0.49,0.38)0.45(0.24,0.86)0.50(0.28,0.94)0.50(0.28,0.99)0.45(0.20,0.67)Z值-8.144-7.257-4.056-0.225-0.191-1.377-3.120-0.187P值<0.001<0.001<0.0010.8220.8490.1690.0020.852 注:(Wilcoxon符号秩检验) IOL:人工晶状体;ME:预测误差平均值;MAE:绝对预测误差平均值 Note:(Wilcoxon signed rank test) IOL:intraocular lens;ME:mean error;MAE:mean absolute error
1.2.2手术过程及IOL常数选择 所有手术均在表面麻醉下进行。做2.2 mm透明角膜切口,连续环形撕囊,超声乳化摘出混浊晶状体,将IOL植入囊袋内。根据患者情况和需求在囊袋内植入不同类型的IOL(如多焦点和单焦点IOL),纳入使用频率较高的5种IOL类型,植入的IOL及数量如下:SN6CWS(Acrysof,美国爱尔康公司)(n=75);A1-UV[普诺明,爱博诺德(北京)医疗科技股份有限公司](n=59);MI60(Akreos,美国博士伦公司)(n=40);ZXR00(Tecnis Symfony,美国AMO公司)(n=29);Aspira-aA(德国人类光学公司)(n=25)。IOL的优化常数从ULIB网站(http://ocusoft.de/ulib/c1.htm)获得,实际选择IOL屈光度主要参照优化常数的Haigis和SRK-T公式。
1.2.3评估不同IOL计算公式对不同眼轴长度白内障眼测量和计算的误差 分别使用IOLMaster 500和IOLMaster 700内置软件计算公式Haigis、Holladay Ⅰ、Hoffer Q、SRK/T预测术后屈光度,将术后实际屈光度减去预测屈光度计算预测误差值,记录预测误差平均值(mean error,ME)、绝对预测误差平均值(mean absolute error,MAE)。按照AL长度将患者分为短眼轴组(AL<22.0 mm,n=21)、正常眼轴组(22.0 mm≤AL<24.5 mm,n=144)、中长眼轴组(24.5 mm≤AL<26.0 mm,n=25)以及长眼轴组(AL≥26.0 mm,n=38)[14],依照分组分别计算并比较各个公式在IOLMaster 500和IOLMaster 700的屈光预测准确性。
1.3 统计学方法
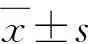
2 结果
纳入的262例患者中,IOLMaster 700有2例患者AL测不出,1例K值测不出,IOLMaster 500有33例患者AL测不出,5例K值测不出。共有228例IOLMaster 700与IOLMaster 500同时测得数据,纳入研究进行统计学分析。
2.1 2种仪器不同计算公式的ME和MAE比较
所有眼轴范围内,IOLMaster 500 Haigis公式计算的ME高于IOLMaster 700,Hoffer Q公式和Holladay Ⅰ 公式计算的ME均低于IOLMaster 700,差异均有统计学意义(Z=-8.144、-7.257、-4.056,均P<0.001;2种仪器SRK/T公式计算的ME差异无统计学意义(Z=-0.225,P=0.822)。IOLMaster 500 Holladay Ⅰ公式计算的MAE低于IOLMaster 700,差异有统计学意义(Z=-3.120,P=0.002);2种仪器Haigis、Hoffer Q和SRK/T公式计算的MAE差异均无统计学意义(均P>0.05)(表1)。
2.2 不同眼轴长度2种仪器不同IOL计算公式的ME和MAE比较
AL<22.0 mm时,IOLMaster 500 Haigis公式计算的ME小于IOLMaster 700,Holladay Ⅰ公式计算的ME大于IOLMaster 700,差异均有统计学意义(Z=-2.312,P=0.021;Z=-2.033,P=0.042);2种仪器间Haigis、Holladay Ⅰ、Hoffer Q、SRK/T公式计算的MAE差异均无统计学意义(均P>0.05)(表2)。22.0 mm≤AL<24.5 mm时,IOLMaster 500 Haigis公式计算的ME高于IOLMaster 700,Hoffer Q、Holladay Ⅰ公式计算的ME低于IOLMaster 700,差异均有统计学意义(Z=-7.788,P<0.001;Z=-5.839,P<0.001;Z=-3.234;P=0.001);IOLMaster 500 Holladay Ⅰ公式计算的MAE小于IOLMaster 700,差异有统计学意义(Z=-3.487,P<0.001)(表3)。24.5 mm≤AL<26.0 mm时,IOLMaster 500 Hoffer Q、Holladay Ⅰ公式计算的ME小于IOLMaster 700,差异均有统计学意义(Z=-2.826,P=0.005;Z=-2.355,P=0.019);2种仪器间Haigis、Holladay Ⅰ、Hoffer Q、SRK/T公式计算的MAE差异均无统计学意义(均P>0.05)(表4)。AL≥26.0 mm时,IOLMaster 500 Hoffer Q公式计算的ME和MAE均小于IOLMaster 700,差异均有统计学意义(Z=-3.249,P=0.001;Z=-3.046,P=0.002)(表5)。

表2 AL<22.0 mm时IOLMaster 500与IOLMaster 700 IOL度数预测误差比较[M(Q1,Q3),D]Table 2 Comparison of prediction errors of IOL formulas between two devices with AL<22.0 mm [M(Q1,Q3),D]仪器眼数MEMAEHaigisHoffer QHolladay ⅠSRK/THaigisHoffer QHolladay ⅠSRK/TIOLMaster 500210.20(0.56,0.60)-0.23(0.40,0.50)0.37(0.25,0.63)-0.21(-0.67,0.13)0.55(0.30,0.90)0.41(0.25,0.90)0.41(0.25,0.76)0.39(0.18,0.74)IOLMaster 70021-0.26(-0.55,0.44)0.21(-0.45,0.53)0.33(-0.19,0.74)-0.21(-0.67,0.10)0.50(0.29,0.74)0.40(0.26,0.89)0.50(0.21,0.96)0.46(0.15,0.79)Z值-2.312-1.008-2.033-1.349-0.435-0.852-1.027-0.121P值0.0210.3130.0420.1770.6640.3940.3050.904 注:(Wilcoxon符号秩检验) AL:眼轴长度;IOL:人工晶状体;ME:预测误差平均值;MAE:绝对预测误差平均值 Note:(Wilcoxon signed rank test) AL:axial length;IOL:intraocular lens;ME:mean error;MAE:mean absolute error

表3 22.0 mm≤AL<24.5 mm时IOLMaster 500与IOLMaster 700 IOL度数预测误差比较[M(Q1,Q3),D]Table 3 Comparison of prediction errors of IOL formulas between two devices with AL≥22.0 mm-<24.5 mm[M(Q1,Q3),D]仪器眼数MEMAEHaigisHoffer QHolladay ⅠSRK/THaigisHoffer QHolladay ⅠSRK/TIOLMaster 5001440.19(-0.19,0.71)0.07(-0.44,0.50)0.24(-0.06,0.64)-0.13(-0.52,0.28)0.39(0.19,0.89)0.45(0.19,0.86)0.42(0.18,0.75)0.43(0.15,0.69)IOLMaster 700144-0.08(-0.52,0.28)0.26(-0.19,0.66)0.32(-0.14,0.67)-0.15(-0.50,0.30)0.44(0.19,0.85)0.42(0.24,0.76)0.45(0.25,0.79)0.42(0.19,0.67)Z值-7.788-5.839-3.234-0.031-0.029-0.179-3.487-0.656P值<0.001<0.0010.0010.0970.9770.858<0.0010.512 注:(Wilcoxon符号秩检验) AL:眼轴长度;IOL:人工晶状体;ME:预测误差平均值;MAE:绝对预测误差平均值 Note:(Wilcoxon signed rank test) AL:axial length;IOL:intraocular lens;ME:mean error;MAE:mean absolute error

表4 24.5 mm≤AL<26.0 mm时IOLMaster 500与IOLMaster 700 IOL度数预测误差比较[M(Q1,Q3),D]Table 4 Comparison of prediction errors of IOL formulas between two devices with AL≥24.5 mm-<26.0 mm [M(Q1,Q3),D]仪器眼数MEMAEHaigisHoffer QHolladay ⅠSRK/THaigisHoffer QHolladay ⅠSRK/TIOLMaster 500250.21(-0.39,0.59)0.27(-0.17,0.59)0.11(-0.33,0.56)-0.18(-0.67,0.37)0.41(0.32,0.74)0.53(0.21,0.95)0.42(0.15,0.75)0.48(0.23,0.87)IOLMaster 700250.05(-0.55,0.59)0.49(-0.09,0.79)0.22(-0.25,0.57)-0.18(-0.52,0.31)0.52(0.29,0.94)0.64(0.31,0.89)0.43(0.22,0.75)0.47(0.26,0.83)Z值-1.588-2.826-2.355-1.096-0.794-1.063-0.538-0.882P值0.1120.0050.0190.2730.4270.2880.5900.378 注:(Wilcoxon符号秩检验) AL:眼轴长度;IOL:人工晶状体;ME:预测误差平均值;MAE:绝对预测误差平均值 Note:(Wilcoxon signed rank test) AL:axial length;IOL:intraocular lens;ME:mean error;MAE:mean absolute error

表5 AL≥26.0 mm时IOLMaster 500与IOLMaster 700 IOL度数预测误差比较[M(Q1,Q3),D]Table 5 Comparison of prediction errors of IOL formulas between two devices with AL≥26.0 mm [M(Q1,Q3),D]仪器眼数MEMAEHaigisHoffer QHolladay ⅠSRK/THaigisHoffer QHolladay ⅠSRK/TIOLMaster 500380.45(0.22,0.74)0.61(0.30,1.00)0.97(0.63,1.30)0.38(-0.13,0.56)0.46(0.26,0.74)0.66(0.38,1.00)0.97(0.63,1.30)0.47(0.24,0.58)IOLMaster 700380.41(0.22,0.84)0.98(0.62,1.32)1.01(0.67,1.35)0.37(-0.19,0.65)0.51(0.28,0.84)0.98(0.62,1.32)1.02(0.67,1.35)0.46(0.24,0.67)Z值-1.059-3.249-0.136-1.320-0.667-3.046-0.528-0.361P值0.2900.0010.8920.1870.5050.0020.5970.718 注:(Wilcoxon符号秩检验) AL:眼轴长度;IOL:人工晶状体;ME:预测误差平均值;MAE:绝对预测误差平均值 Note:(Wilcoxon signed rank test) AL:axial length;IOL:intraocular lens;ME:mean error;MAE:mean absolute error
3 讨论
白内障术后屈光预测误差受多种因素影响,其主要来源包括眼球生物学参数测量和IOL计算公式选择。精准眼球生物学参数测量是满足术后屈光预测准确要求的首要条件,测量值不准确会导致计算偏差,使用不同仪器测量值代入同一IOL屈光度计算公式也可能产生不同的结果。因此,本研究比较IOLMaster 700和IOLMaster 500不同IOL计算公式的屈光结果准确性,为其临床应用提供参考。
本研究结果发现,所有眼轴范围内IOLMaster 500和IOLMaster 700 SRK/T公式计算的ME差异无统计学意义,Haigis、Hoffer Q和Holladay Ⅰ公式计算的ME差异有统计学意义,但差值较小,临床意义不大。Lee等[15]研究发现,IOLMaster 700与IOLMaster 500 Haigis、Hoffer Q和SRK-T公式计算的ME差异无统计学意义,与本研究结果不完全一致,原因可能在于Lee等[15]前期对PCI仪器的常数进行了个性化优化。本研究中所有眼轴范围内2种仪器Haigis、Hoffer Q和SRK/T公式计算的MAE差异均无统计学意义,与Whang等[14]研究中SS-OCT与PCI仪器中Haigis、Hoffer Q和SRK-T公式计算的MAE差异均无统计学意义结果一致。本研究发现,所有眼轴范围内2种仪器间Haigis和SRK/T公式MAE差异值仅为0.01 D。由于ULIB网站的IOL常数是基于PCI仪器进行优化,该优化常数应用于SS-OCT仪器的有效性有待进一步验证。Srivannaboon等[11]研究发现,SS-OCT与PCI仪器SRK/T和Haigis公式计算的IOL度数差异值仅分别为(0.039±0.138)D和(0.041±0.167)D,因此认为来自ULIB网站的IOL常数可以用于新型SS-OCT仪器。本研究采用基于ULIB网站的IOL常数,SS-OCT与PCI仪器屈光预测准确性一致,进一步证实了该结论。
研究报道,不同IOL计算公式在不同眼轴眼中屈光预测准确性不同,如Hoffer Q在短眼轴中更为准确,SRK/T在长眼轴中更为准确[16]。因此本研究根据眼轴长度将患者分为4个组,结果显示在所有不同的眼轴分组中,2种仪器SRK/T公式计算的ME相似,而基于IOLMaster 500 Haigis、Hoffer Q、Holladay Ⅰ公式计算的ME在部分眼轴分组中与IOLMaster 700差异有统计学意义,但ME差异值均较小,临床意义不大。2种仪器4个计算公式的MAE比较显示,除正常眼轴组的Holladay Ⅰ公式、长眼轴组的Hoffer Q公式差异有统计学意义外,其余差异均无统计学意义。其中,正常眼轴组中,2种仪器Holladay Ⅰ公式差异值为0.03 D,差异数值很小,无临床意义。长眼轴组中,Hoffer Q公式在IOLMaster 500中计算的MAE较IOLMaster 700小0.32 D,提示在临床中对于长眼轴患者,使用IOLMaster 500的Hoffer Q公式可能更为准确。Whang等[14]研究结果显示,在短眼轴组、正常眼轴组以及长眼轴组中基于SS-OCT与PCI仪器不同公式计算的MAE差异均无统计学意义,但在中长眼轴组中,Haigis公式和Hoffer Q公式在SS-OCT仪器中计算的MAE较PCI仪器小,与本研究结果存在差异。这可能与样本量以及样本中眼轴分组结构比不同有关。
An等[17]根据患者白内障混浊程度分为2个组,结果显示当白内障混浊程度较轻时,SS-OCT与PCI仪器公式预测准确性一致,而当白内障混浊程度严重,PCI仪器无法测量,SS-OCT仪器在不同混浊程度分组之间的预测准确性无明显差异。因此,SS-OCT仪器能够为不同严重程度的白内障患者提供准确的IOL屈光度计算预测值。同时,Vounotrypidis等[18]研究发现,SS-OCT仪器在白内障合并眼底病变患者中的预测准确性较PCI仪器更高,提示在单纯白内障患者中,2种仪器预测准确性一致,但当合并有眼底病变时,选择SS-OCT生物测量仪更为合适。
本研究纳入的病例数较少,男女比例差异较大,存在一定的局限性。Hoffer等[19]建议最好只使用1种IOL型号,虽然本研究纳入了5种不同IOL,但选择了每种IOL的优化常数,一定程度上弥补了该缺点。本研究还纳入多名医生以及不同验光师进行术后验光,这可能也会对屈光结果造成影响。然而,本研究仅纳入手术顺利、IOL植入囊袋内且无并发症的患者进行分析,基本上消除了手术因素的影响。
综上所述,本研究结果显示在所有眼轴范围内,IOLMaster 500和IOLMaster 700 Haigis、Hoffer Q和SRK/T公式计算的MAE差异均无统计学意义。在所有眼轴范围内、不同眼轴分组中,4种公式计算的ME部分差异值差异有统计学意义,但差值较小,临床意义不大。AL≥26.0 mm时,IOLMaster 700 Hoffer Q公式计算的ME和MAE均大于IOLMaster 500,差异有统计学意义,临床使用中需谨慎。综上所述,本研究认为IOLMaster 700与IOLMaster 500的屈光预测准确性基本接近。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明邓小慧:参与眼部参数测量、数据收集及分析、实施研究、论文撰写及修改;常平骏、黄锦海:参与选题、酝酿和设计试验、受试者招募;王丹丹、赵银莹、丁锡霞:分析/解释数据、对文章知识性内容的审阅和智力性内容的修改;赵云娥:指导选题、研究设计、论文修改及最终定稿
