低钠血液透析联合血液灌流在慢性肾衰竭合并顽固型高血压治疗中的应用
2022-10-13薛贤
薛 贤
南阳市中心医院血液净化科,河南 南阳 473000
慢性肾衰竭(CRF)属于临床慢性肾功能障碍疾病, 由于遗传、药物等造成肾小球等组织发生病变,产生排泄滤过障碍,对人体电解质平衡和有毒物质代谢造成严重影响。顽固性高血压(RH)是CRF常见并发症之一,暂无确切治疗方式,对CRF患者生存质量和存活时间影响较大[1]。目前,临床上治疗CRF合并RH患者通常使用血液透析(HD)、血液灌流(HP)、肾脏移植等方式,肾脏移植受供体条件限制,采用率较低,CRF合并RH患者对钠含量的敏感性较高,低钠HD增强患者体内水钠清除度,减轻钠容量负荷,调节渗透压降低血压,但对患者血管壁紧张缓解作用较小,降压效果维持时间较短,HP可通过非特异性吸附清除大分子血管收缩物质和有毒物质等[2],减轻患者血管紧张度,增加血管弹性从而达到降压效果[3]。因此,本研究探讨低钠HD联合HP治疗CRF合并RH患者临床效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2018年7月—2020年7月南阳市中心医院收治的73例CRF合并RH患者作为研究对象,按随机数表法分为对照组36例和观察组37例。其中对照组男18例,女18例;年龄38~65岁,平均年龄(51.56±6.31)岁;病程7个月~36个月,平均病程(21.35±4.46)个月;平均舒张压(DBP)(116.45±10.37) mmHg(1 mmHg=0.133 kPa),平均收缩压(SBP)(186.13±12.26)mmHg;平均肾小球滤过率(GRF)(8.58±3.37)m L/min。观察组男19例,女18例;年龄38~66岁,平均年龄(51.48±6.29)岁;病程6个月~36个月,平均病程(21.27±4.51)个 月;平 均DBP(117.23±11.02) mmHg,平 均SBP(187.03±12.31)mmHg;平均GRF(8.51±3.38)mL/min。两组患者的一般资料具有可比性(P>0.05)。纳入标准:(1)符合CRF合并RH诊断[4]。(2)年龄≤70岁。(3)无急性或慢性感染。(4)本次治疗前1个月内未服用过任何免疫控制药物。(5)所有患者及家属对本次研究和分组表示理解,并签署知情同意书。排除标准:(1)对本次研究过程中涉及的药物有过敏情况或者过敏体质者。(2)合并心脏等其他重要器官及神经系统等重要系统严重疾病。(3)合并恶性肿瘤。(4)近期有手术史或大量出血史。(5)妊娠期或哺乳期妇女。(6)患者和家属依从性较差,无法配合本次研究者。
1.2 方法
两组患者均给予常规治疗措施。对照组患者使用低钠HD进行治疗:使用费森尤斯4008 B血液透析机器,透析液流量为500 m L/min,使用碳酸氢盐溶液,包含钾和钙分别2.0mmol/L、1.5 mmol/L,钠为135mmol/L,温度保持在37℃,3次/周,4.5 h/次。观察组患者在对照组患者基础上联合使用HP治疗:使用HA130一次性使用血液灌流器,串联于透析仪器前,灌流血流量为200~220 mL/min,使用常规肝素,2.5 h/次,灌流结束后低钠HD进行2 h,两次低钠HD/周,1次HD联合HP/周,4.5 h/次,两组患者均连续治疗3个月。
1.3 指标检测方法
两组患者均于治疗前和治疗3个月后测量早晨空腹血压,采取清晨空腹静脉血5mL,使用全自动生化仪器检测并记录血浆内皮素(ET)、血浆肾素(RA)、血管紧张素Ⅱ(ATⅡ)、尿素氮(BUN)、血磷、β2-微球蛋白(β 2-MG)、同型半胱氨酸(Hcy)、甲状腺旁素(PTH)、血肌酐(Scr)、 C反应蛋白(CRP)、肿瘤坏死因子(TNF-α)、干扰素(IFN-γ)水平。
1.4 评估标准
生活质量:使用慢性肾衰竭生命质量量表(QLICD-CRF2.0)进行评估[5],包括生理功能9项、心理功能11项、社会功能8项和特异模块10项共38项组成,每项0~5分,分数越高表示生活质量越好。
1.5 观察指标
观察比较治疗前和治疗3个月后两组患者血压(SBP、DBP)、血管相关指标(ET、RA、ATⅡ)、肾功能指标(BUN、血磷、β2-MG、Hcy、PTH、Scr)、炎症因子水平(CRP、TNF-α、IFN-γ)、生活质量(QLICD-CRF2.0)变化。
1.6 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前后血压水平情况
两组患者治疗前血压比较,差异无统计学意义(P>0.05)。治疗3个月后,两组患者SBP和DBP水平较治疗前均有明显降低,且观察组患者显著低于同一时间对照组患者,差异有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后血压水平情况(±s) mmHg
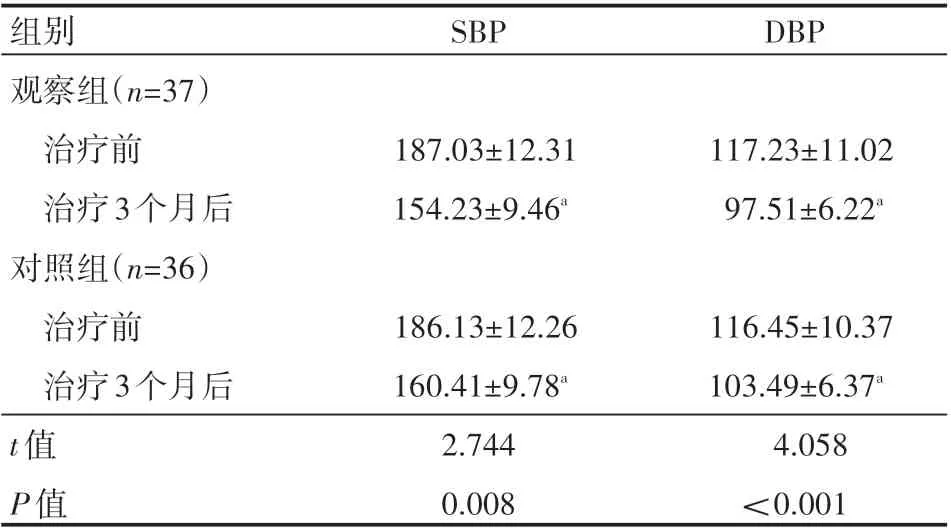
表1 两组患者治疗前后血压水平情况(±s) mmHg
a表示与本组治疗前比较,P<0.05。
组别观察组(n=37)治疗前治疗3个月后对照组(n=36)治疗前治疗3个月后SBP DBP 187.03±12.31 154.23±9.46a 117.23±11.02 97.51±6.22a t值P值186.13±12.26 160.41±9.78a 2.744 0.008 116.45±10.37 103.49±6.37a 4.058<0.001
2.2 两组患者治疗前后血管相关指标水平情况
治疗3个月后,两组患者的ET、RA、ATⅡ水平较治疗前均有明显降低,且观察组患者低于同一时间对照组患者,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后血管相关指标水平情况(±s) ng/L
a表示与本组治疗前比较,P<0.05。
组别观察组(n=37)治疗前治疗3个月后对照组(n=36)治疗前治疗3个月后ET RA ATⅡ179.45±19.83 142.33±12.71a 1.13±0.25 0.71±0.16a 82.15±9.33 65.09±6.54a t值P值184.06±20.11 150.81±14.05a 2.706 0.009 1.15±0.24 0.82±0.19a 2.678 0.009 81.47±9.21 69.38±6.88a 2.731 0.008
2.3 两组患者治疗前后肾功能指标变化情况
两组患者治疗前肾功能指标比较,差异无统计学意义(P>0.05)。治疗3个月后,两组患者BUN、血磷、β 2-MG、Hcy、PTH、Scr水平较治疗前均有明显降低,且观察组患者显著低于同一时间对照组患者,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后肾功能指标变化情况(±s)
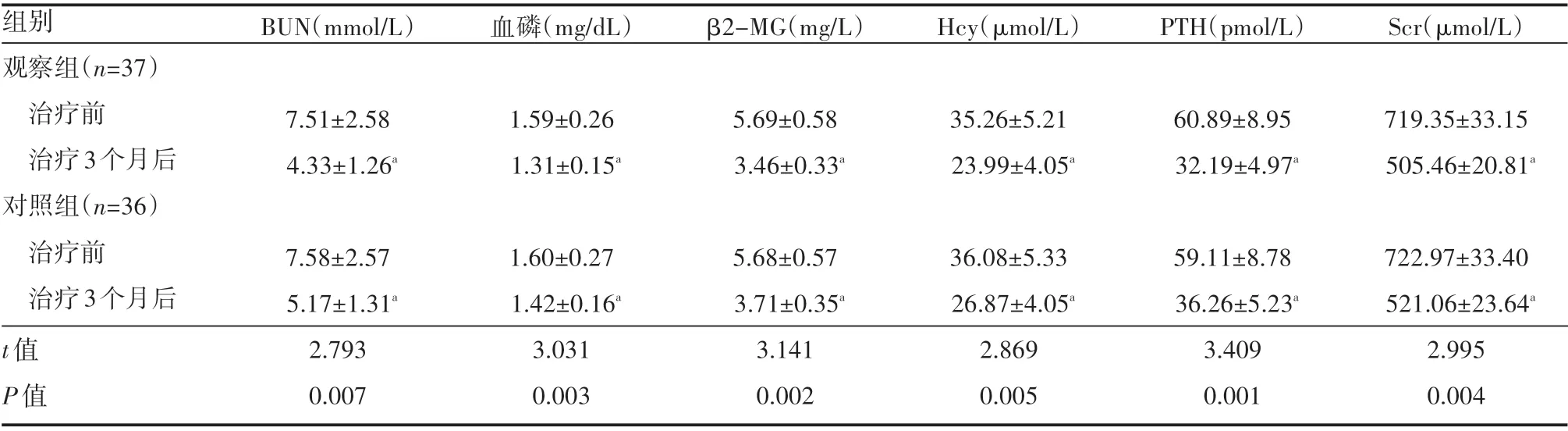
表3 两组患者治疗前后肾功能指标变化情况(±s)
a表示与本组治疗前比较,P<0.05。
组别观察组(n=37)治疗前治疗3个月后对照组(n=36)治疗前治疗3个月后BUN(mmol/L)血磷(mg/dL)β2-MG(mg/L)Hcy(μmol/L)PTH(pmol/L)Scr(μmol/L)7.51±2.58 4.33±1.26a 1.59±0.26 1.31±0.15a 5.69±0.58 3.46±0.33a 35.26±5.21 23.99±4.05a 60.89±8.95 32.19±4.97a 719.35±33.15 505.46±20.81a t值P值7.58±2.57 5.17±1.31a 2.793 0.007 1.60±0.27 1.42±0.16a 3.031 0.003 5.68±0.57 3.71±0.35a 3.141 0.002 36.08±5.33 26.87±4.05a 2.869 0.005 59.11±8.78 36.26±5.23a 3.409 0.001 722.97±33.40 521.06±23.64a 2.995 0.004
2.4 两组患者治疗前后炎症因子水平情况
治疗3个月后,两组患者的CRP、TNF-α水平较治疗前均有明显降低,且观察组患者低于同一时间对照组患者,差异有统计学意义(P<0.05);两组患者IFN-γ水平较治疗前均有显著提高,且观察组患者高于同一时间对照组患者,差异有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后炎症因子水平情况(±s)
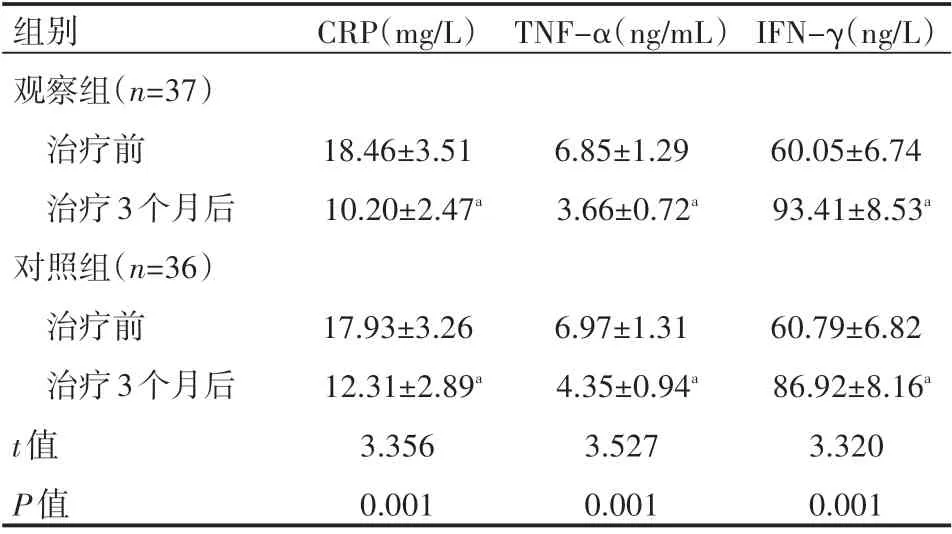
表4 两组患者治疗前后炎症因子水平情况(±s)
a表示与本组治疗前比较,P<0.05。
组别观察组(n=37)治疗前治疗3个月后对照组(n=36)治疗前治疗3个月后CRP(mg/L)TNF-α(ng/m L)IFN-γ(ng/L)18.46±3.51 10.20±2.47a 6.85±1.29 3.66±0.72a 60.05±6.74 93.41±8.53a t值P值17.93±3.26 12.31±2.89a 3.356 0.001 6.97±1.31 4.35±0.94a 3.527 0.001 60.79±6.82 86.92±8.16a 3.320 0.001
2.5 两组患者治疗前后生活质量情况
治疗前两组患者生活质量比较,差异无统计学意义(P>0.05)。治疗3个月后,两组患者QLICD-CRF2.0评分明显高于治疗前,且观察组患者显著高于同期对照组患者,差异有统计学意义(P<0.05),见表5。
表5 两组患者治疗前后生活质量情况(±s) 分
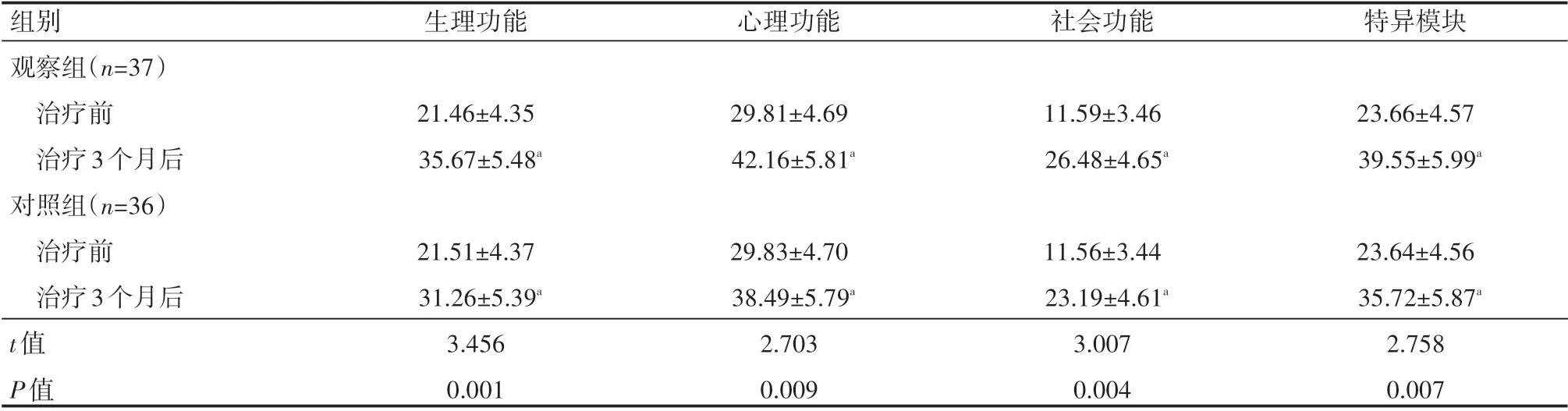
表5 两组患者治疗前后生活质量情况(±s) 分
a表示与本组治疗前比较,P<0.05。
组别观察组(n=37)治疗前治疗3个月后对照组(n=36)治疗前治疗3个月后生理功能心理功能社会功能特异模块21.46±4.35 35.67±5.48a 29.81±4.69 42.16±5.81a 11.59±3.46 26.48±4.65a 23.66±4.57 39.55±5.99a t值P值21.51±4.37 31.26±5.39a 3.456 0.001 29.83±4.70 38.49±5.79a 2.703 0.009 11.56±3.44 23.19±4.61a 3.007 0.004 23.64±4.56 35.72±5.87a 2.758 0.007
3 讨论
随着医学技术的进步,CRF患者生存率和生活质量逐渐提高,但RH在CRF患者中仍有较高并发率,此类患者预后较差。常规低钠HD主要是清除水溶性的代谢物和有毒物质,对于大分子和脂溶性物质的清除作用较小,HP可有效清除HD难以消除的物质[6],二者优势互补,联合应用必要性较大。
CRF合并RH患者体内肾素—血管紧张素—醛固酮系统激活,水电解质失衡,动脉僵硬度增加,从而造成血管舒张度下降,患者血压升高,继发脑卒中的风险较高[7]。低钠HD可清除部分代谢物质和有毒物质,达到降压效稠度下降较少,中远期血压控制情况受到较大限制。血液 中ET、RA、ATⅡ均属于中、大分子物质,低钠HD对于血液中小分子有毒物质的清除效果优良,但对于中、大分果,但随着水分超滤增多,脂溶性物质较难清除,血管粘子物质清除效果不理想,因此导致患者血液中仍存在较高水平ET、RA、ATⅡ等中、大分子物质,影响血管功能和血压[8]。本次研究结果说明HP联合低钠HD可达到更好的降压效果,且清除血浆中、大分子物质效果明确。究其原因为,低钠HD是以半透膜原理通过浓度差清除CRF合并RH患者血液中部分代谢物和毒素,HP是以吸附原理,将内外源性毒素和机体代谢物质吸附并排出体外,HP联合低钠HD治疗能降低肾素和血管紧张素浓度,去除各种大小分子有毒物质,降低血液粘稠度,增加血管弹性,改善心脏左室功能,维持水电解质平衡从而达到降压效果,并加强大小分子毒素清除效果[9-10]。
代谢紊乱是CRF合并RH患者主要症状之一,由于肾小球和肾小管功能障碍,使患者体内BUN、血磷、β2-MG、Hcy、PTH、Scr代谢失常,产生高磷血症等并发症,损伤患者血管等其他组织,使其机体产生炎症反应,增加CRP、TNF-α等炎症因子水平,降低IFN-γ水平,影响患者生活质量[11]。低钠HD可清除大部分小分子毒性物质和水溶性物质,但对于β2-MG这类大分子蛋白质和脂溶性物质的清除率较低,HP则能够有效清除HD较难清除的部分物质。本研究结果说明,低钠HD联合HP治疗CRF合并RH患者能有效过滤各种大小和溶解度物质,缓解机体炎症反应,提高患者生活质量。其原因在于,低钠HD通过相对较低的钠浓度在维持机体内渗透压正常条件下,清除体内水钠的蓄积,维持机体平衡和血压节律[12]。HP使用材料为大孔树脂,吸附中及大分子毒性代谢物和蛋白质等成分,可调节血管细胞膜通透度,促进物质交换,提高CRF合并RH患者机体抗氧化能力[13]。减少过氧化、代谢物、毒性物质等对患者机体组织造成的损伤,从而缓解CRF合并RH患者机体炎症反应,降低炎症因子水平,且减轻患者肾脏压力,调节肾功能,改善BUN、血磷、β 2-MG、Hcy、PTH、Scr代谢情况,有利于提高患者生活质量[14]。
综上所述,低钠HD联合HP治疗CRF合并RH降压效果良好,可有效改善患者血管功能和肾功能,促进大分子物质代谢,减轻机体炎症反应,提高其生活质量。
