不同临床特征肝病患者肝移植术中输血量的比较
2022-08-25杨耿侠黄晓婕
杨耿侠 黄晓婕
首都医科大学附属北京佑安医院普通外科,北京 100069
原位肝移植目前已经成为治疗失代偿期肝硬化、急慢性肝衰竭及原发性肝癌等终末期肝病的有效手段,随着肝移植外科手术技术的进步、抗排异药物的发展及感染的有效控制,肝移植术后的生存率也显著增加。肝脏移植作为超大型外科手术,过程极其复杂,涉及多条血管吻合及手术创面较大,同时,慢性终末期肝病普遍存在的肝脏凝血功能障碍、门静脉高压导致患者通常术中失血量较大,需要大量血液制品的输入。然而大量异体血输入可能对患者预后产生影响,增加术后并发症,包括感染、延长ICU 住院时间、巨细胞病毒感染,甚至移植失败导致患者死亡。为保证肝移植患者围手术期的输血治疗合理有效,给肝移植备血提供参考,本文对肝移植患者术中的用血情况进行回顾性分析。
1 资料与方法
1.1 一般资料
回顾性分析2018年10月至2019年10月于首都医科大学附属北京佑安医院收治的96 例肝移植手术患者的临床资料,其中男81 例,女15 例;年龄25~73 岁,中位年龄51(45,57)岁。根据患者情况实施经典肝移植64 例,背驮式肝移植32 例。纳入标准:①初次行肝移植手术;②年龄>18~<75 岁。排除标准:①活体肝移植患者;②依从性差患者;③合并精神类疾病患者。本研究经首都医科大学附属北京佑安医院医学伦理委员会审核批准(批号:京佑科伦字[2020]117 号)。
1.2 方法
根据患者不同性别、年龄、基础肝病、肝移植手术方式分组。所有肝移植患者术中输注的血液制品(悬浮红细胞、血浆、单采血小板)均由北京市血液中心提供。
1.3 观察指标
①比较不同性别、年龄、基础肝病、手术方式患者的术中输血量,包括悬浮红细胞、血浆、单采血小板;②比较不同基础肝病患者的术前凝血指标,包括凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间 (activated partial thromboplastin time,APTT)、凝血酶时间(thrombin time,TT)及纤维蛋白原(fibrinogen,Fib)。
1.4 统计学方法
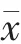
2 结果
2.1 不同性别、年龄患者术中输血量的比较
不同性别及年龄患者术中输注的悬浮红细胞、血浆、血小板比较,差异无统计学意义(P>0.05)(表1)。

表1 不同性别、年龄患者术中输血量的比较[M(P25,P75)]
2.2 不同基础肝病患者术前凝血指标的比较
不同基础肝病患者术前的PT、APTT、TT 及Fib比较,差异有统计学意义(P<0.05)。急慢性肝衰竭患者术前的PT、APTT 均长于原发性肝癌、肝炎肝硬化及其他肝病,TT 短于原发性肝癌、肝炎肝硬化及其他肝病,Fib 低于原发性肝癌、肝炎肝硬化及其他肝病,差异有统计学意义(P<0.05)(表2)。
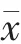
表2 不同基础肝病患者术前凝血指标的比较(±s)
2.3 不同基础肝病患者术中输血量的比较
不同基础肝病患者术中输注的悬浮红细胞、血浆比较,差异有统计学意义(P<0.05);不同基础肝病患者术中输注的血小板比较,差异无统计学意义(P>0.05)。急慢性肝衰竭患者术中输注的悬浮红细胞、血浆均大于原发性肝癌及肝炎肝硬化,差异有统计学意义(P<0.05);其他肝病患者术中输注的悬浮红细胞、血浆均大于原发性肝癌,差异有统计学意义(P<0.05)(表3)。

表3 不同基础肝病患者术中输血量的比较[M(P25,P75)]
2.4 不同手术方式患者术中输血量的比较
不同手术方式患者术中输注的悬浮红细胞、血浆、血小板比较,差异无统计学意义(P>0.05)(表4)。

表4 不同手术方式患者术中输血量的比较[M(P25,P75)]
3 讨论
肝移植手术中通常伴随大量失血和严重凝血功能紊乱,近年来,随着外科技术、麻醉管理及器官保存技术的进步,肝移植的血液需求量有明显下降。尽管如此,不同中心的移植用血量仍然存在较大的差异。有些报道也提出不输血肝移植的比例可达到70%。存在差异的原因包括手术技术、麻醉管理、输血指征的掌握及肝移植患者基础疾病的差异。输血不但引发病毒传播的风险及免疫相关事件,也会导致肝移植患者管理复杂化。此外,在移植的临床过程中出现的一些免疫紊乱,如过客淋巴细胞综合征或受体对供者的同种异体免疫红细胞,产生一定程度的溶血,在特殊情况下甚至可能危及生命。输血是治疗肝移植患者的必要工具。与其他实体器官移植相比,肝移植因凝血功能障碍、晚期疾病中检测到的低血小板计数和血红蛋白水平增加了输血的需求。
为了分析肝移植患者输血量,本文收集了肝脏移植患者的基本临床资料及术中悬浮红细胞、血浆及血小板输注量,并且评估不同年龄、性别、基础肝病及手术方式的患者对术中各成分输血量的差异,希望对今后临床工作中血液的准备及输入提供依据。本研究显示肝移植患者按不同年龄、性别分组比较,各种成分血液制品输注量未见明显差异(P>0.05)。可见在肝移植患者中性别或者年龄因素对围手术期输血量没有明显影响,其他的研究也发现性别、年龄不是输血量的影响因素;另外,在不同肝移植手术方式的分组比较中,发现不论选择背驼式肝移植还是经典式肝移植,对于患者输血量也没有明显的影响,这与之前其他研究者的结论也是相似的。
多数研究表明不同基础肝病患者在肝移植过程中输血量有明显的差异,本研究也证实,在不同基础肝病患者中,肝移植术后输血量存在差异,尤其是在急慢性肝衰竭患者中,悬浮红细胞及血浆的输血量有明显的增加(P<0.05)。但是通过分析能发现急慢性肝衰竭患者术前凝血相关指标也是存在明显的恶化,可见凝血指标也应该作为被考虑的因素,以前的研究也有认为各种凝血指标在不同基础疾病组间差异无统计学意义,本研究比较发现可能因为肝移植患者分组差异造成的。通过以上的研究结果,发现肝移植患者肝脏基础疾病是围手术期输血量比较重要的影响因素,应该在术前得到充分的重视。
合成凝血因子是肝脏主要功能之一,急慢性肝衰竭患者合成凝血因子减少导致凝血功能紊乱及低凝状态,术前存在凝血功能障碍,本研究显示,术前凝血相关指标不同疾病组中存在明显差异,急慢性肝衰竭患者凝血功能最差,可能与患者肝脏合成凝血因子明显减少、胆红素升高、电解质紊乱等相关。而肿瘤可以分泌促凝血因子导致患者通常处于高凝状态。
肝移植患者术前通常存在凝血功能障碍,而不同基础肝病患者凝血异常也存在较大差异,都决定了对手术输血的需求。而肝移植术中大量的输血已经被证明是患者术后病死率增高的危险因素。因此,肝移植患者血液需求量必须通过评估术前因素来个体化,合理掌握输血指征,保证足够的血液供应并减少相关的并发症。
