《请您诊断》病例157答案:膀胱假肉瘤性肌纤维母细胞增生
2022-07-19王聪惠张雅欣张晓涵娄蕾袁涛全冠民
王聪惠, 张雅欣,张晓涵,娄蕾,袁涛,全冠民
病例资料患者,女,10岁。全程肉眼血尿1周,无明显诱因,伴尿痛,无尿频、尿急及腹胀、腹痛。查体:双侧肋脊角区对称、无隆起,双肾区未触及肿块,双肾及输尿管走行区无压痛,无叩击痛,腹部未闻及血管杂音。耻骨上膀胱区无隆起,无压痛。尿常规:红细胞2873.8/UL。实验室检查肾功能未见异常。胸片无异常。
盆腔CT平扫(图1):膀胱右侧壁及顶壁不均匀增厚,局部见边界清楚的肿物,大小2.4 cm×2.1 cm×2.5 cm,CT值34 HU。增强扫描(图2):上述肿物呈不均匀、渐进性及明显强化,动脉期、静脉期、延迟期强化最明显区域CT值为102 HU、126 HU及134 HU。膀胱右侧壁邻近脂肪间隙、肠管浆膜面模糊。盆腔MRI平扫(图3~5):上述膀胱肿物呈T1WI稍高信号,T2WI大部分为高信号、基底部及膀胱右侧壁处为低信号,DWI(图6)呈高信号,ADC图(图7)大部为稍高信号、基底部及膀胱右侧壁处为低信号,ADC值为1.34×10-3mm2/s。MR增强扫描(图8):上述膀胱肿物渐进性、明显强化,时间-信号曲线(图9)呈速升及缓慢流出型。上述膀胱右侧壁及上壁病变附近的脂肪间隙带状T1WI稍低、T2WI高信号、DWI及ADC高信号,增强扫描轻度强化。影像学诊断:膀胱肿瘤,考虑恶性。
手术所见:肿物位于膀胱右侧壁及顶壁,呈菜花状,大小4 cm×3 cm×4 cm,表面见出血,切面实性,灰白色,质中偏韧,血运较丰富,侵入膀胱肌层。病理检查:光镜显示(图10)病变呈浸润性,累及膀胱肌层及邻近脂肪,梭形细胞密集和疏松区交替;疏松区位于其表浅部分,梭形细胞散在排列于黏液样背景中,其间见炎性细胞、小血管及红细胞;密集区梭形细胞排列紊乱,胞质丰富,轻度红染,核呈圆形、卵圆形或胖梭形,核仁显著,未见病理性核分裂象。免疫组织化学染色(图11): ALK(+)、calponin(+)、CD34(部分+)、CD68(+)、CK20(-)、CKpan(-)、Desmin(部分+)、H-caldesmon(-)、Ki-67(10%+)、MyoD1(-)、Myogenin(-)、P53(部分+)、S-100(-)、SMA(部分+)、Vimentin(+)。病理诊断:假肉瘤性肌纤维母细胞增生。
讨论假肉瘤性肌纤维母细胞增生(pseudosarcomatous myofibroblastic proliferation,PMP)是一种好发于膀胱的肿瘤样病变,1980年首次报道[1]。PMP见于膀胱任何部位,顶壁最常见,三角区罕见[1-2]。本例位于膀胱右侧壁及顶壁。肿物切面呈灰白、灰褐色或暗红色,质地不均匀,取决于其内纤维和黏液样基质含量[1]。镜下特点为梭形细胞分布于内含大量炎性细胞的黏液样背景中,肿物浅部为黏液样细胞稀疏区,深部为束状排列的富细胞区[2]。本例组织学所见与文献报道一致。免疫组织化学染色以Vimentin、SMA、calponin、caldesmon、Desmin阳性为特征[2]。PMP可发生于任何年龄,青少年多见,平均37岁(6个月~73岁),男女比例为1:2[3]。本例为10岁女童。PMP临床表现以无痛性肉眼血尿为特点,其他包括尿频、尿急、尿痛或排尿困难。本例也以肉眼血尿为主症,伴尿路感染样症状。PMP治疗首选手术切除,术后一般不复发,无需放化疗。
PMP影像特点及病理基础:①一般特点[1]:多为宽基底肿块,呈半球形突入腔内,大小3~5 cm,也可仅为局部黏膜隆起及膀胱壁不同程度增厚。部分肿物边界不清[4],累及周围脂肪。本例肿物呈宽基底菜花样,邻近脂肪间隙模糊,病理检查显示膀胱周围脂肪梭形细胞浸润。②CT特点:总结既往文献报道[5-6]及本例所见,膀胱壁增厚或肿块呈软组织密度,增强扫描病变呈渐进性明显强化。病变明显强化的病理基础为血供丰富、间质内血管增生,而渐进性强化的原因是病变内梭形细胞、血管增生及炎细胞浸润,以及内含纤维组织、黏液基质和细胞疏松区较大的细胞外间隙[5]。③MRI特点[5-6]:常为T2WI中等或高信号,DWI高信号、ADC低信号;少数为DWI低信号、ADC高信号。本例病变大部分为DWI高信号与ADC高信号,近膀胱壁处为DWI稍高信号及ADC低信号。扩散受限的原因是病变基底部及邻近膀胱壁处细胞密集。既往文献[5-6]报道PMP可出现坏死,表现为T2WI中央高信号,增强扫描为环形强化。MRI上PMP信号不均匀反映了病变内纤维化和炎细胞浸润的异质性[7]。本例同样显示病变CT密度及MR信号、强化不均匀。
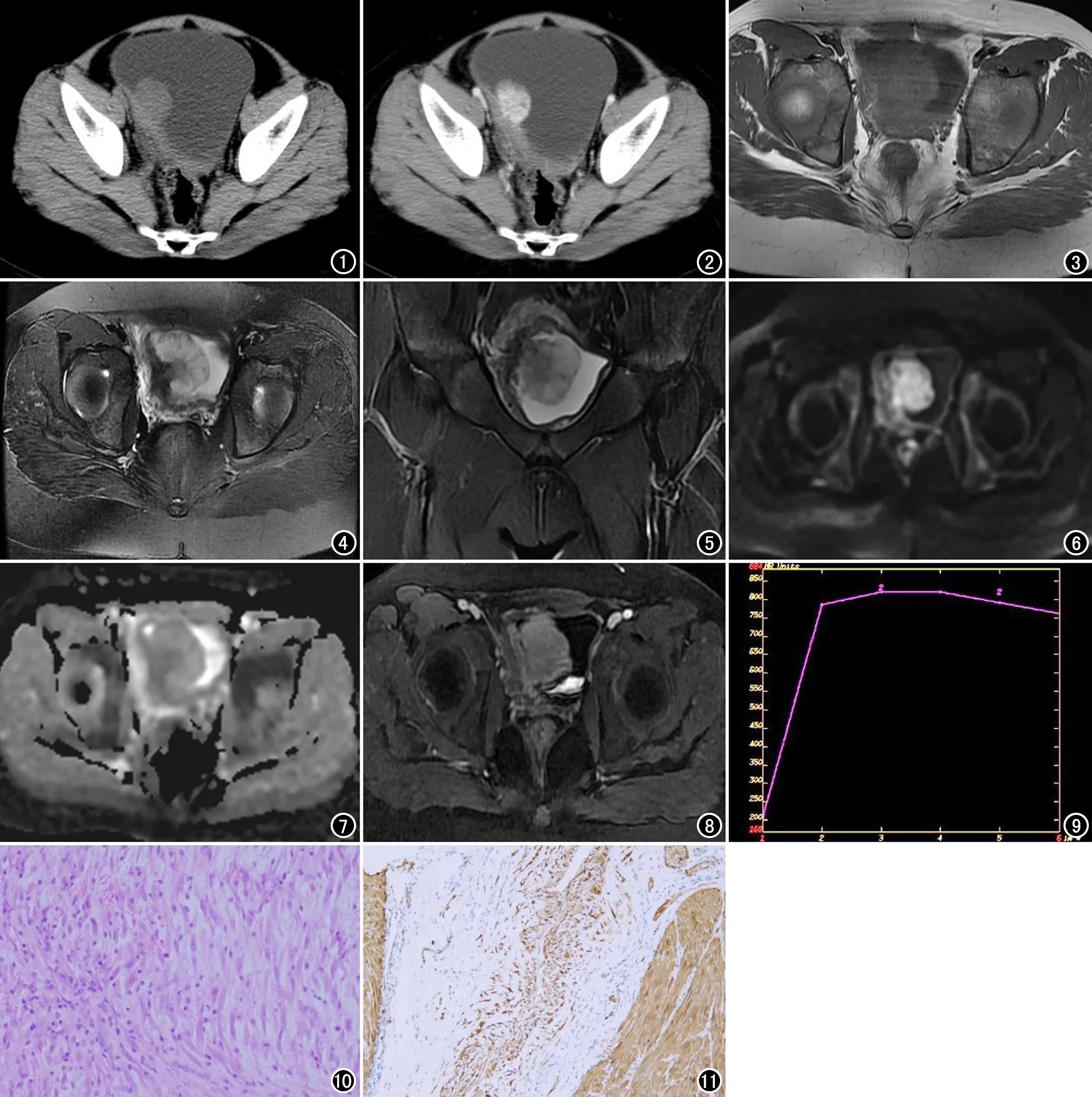
图1 横轴面CT平扫示膀胱右侧壁增厚及软组织密度肿物。 图2 横轴面增强CT静脉期示肿物明显强化。 图3 横轴面T1WI示肿物呈稍高信号。 图4 横轴面T2WI示肿物大部分为高信号,基底部及膀胱右侧壁为低信号。 图5 冠状面T2WI示肿物侵及膀胱右侧壁及上壁。 图6 DWI示肿物为高信号。图7 ADC图示肿物大部分为稍高信号,基底部及膀胱右侧壁为低信号。 图8 横轴面增强T1WI示肿物明显强化,膀胱右侧壁及上壁邻近脂肪内病变轻度强化。 图9 T1WI增强扫描时间-信号曲线呈速升-轻微流出型。 图10 镜下见细胞呈梭形,排列较密集、紊乱,梭形细胞间大量炎性细胞浸润(HE,×200)。 图11 免疫组化示梭形细胞钙调节蛋白(calponin)染色阳性(×100)。
本例PMP需与膀胱其他富血供肿瘤鉴别:①胚胎性横纹肌肉瘤:见于幼儿,但好发于膀胱三角区、颈部及尿道内口周围,状如葡萄,密度低于肌肉,伴不同程度肾与输尿管积水,增强扫描可为明显强化[8]。②副神经节瘤:临床特点为排尿诱发高血压,实验室检查香草扁桃酸升高,影像学特点为T2WI高信号及增强扫描显著强化。③膀胱移行上皮癌:成人多见,常见于膀胱三角区及两侧壁,呈乳头状或不规则形或分叶状,可有钙化,可直接侵犯邻近脏器与淋巴结转移。④乳头状瘤:成人多见,常位于三角区,蒂状与壁相连,增强扫描呈中等强化,邻近膀胱壁无异常强化。⑤盆腔胃肠道外间质瘤:成人多见,多见于膀胱三角区和两侧壁,体积较大,肿瘤表面被覆正常的膀胱黏膜,可伴出血、坏死,一般无淋巴结转移和邻近结构侵犯。
总之,膀胱PMP罕见,但其影像学具有一定特点,如病变呈富血供、显著强化、不均匀,邻近膀胱壁及其周围脂肪间隙炎症样浸润,结合患者的年龄、性别及典型临床表现,有利于术前正确诊断。
