知信行健康教育在中老年妇女压力性尿失禁中的干预效果评价*
2022-03-22杨红陈建华姚文龙
杨红 陈建华 姚文龙
压 力 性 尿 失 禁(stress urinary incontinence,SUI)是指腹压增加出现尿液不自主流出的情况,发病率与年龄呈正相关,常见于中老年妇女,多数患者对尿失禁的认识不足或羞于启齿,导致长期失治引发泌尿系统炎症病变,如盆腔炎、膀胱炎、膀胱癌及尿毒症等[1]。其发病机制与盆底肌肉组织松弛有直接联系,盆底肌肉松弛,收缩无力致尿道口承压能力减弱,腹压增高致尿液不自主排出。目前临床以非手术治疗为主,首选盆底肌训练法(pelvic floor muscle training,PFMT),PFMT 能直接改善盆底肌肉功能从而缓解妇女尿失禁症状,能正确掌握盆底肌肉的收缩方式及积极持续性训练是治疗的关键[2]。而临床患者PFMT依从性高低不等,与自我效能、训练强度、认知水平等多种因素相关[3]。积极增加患者训练依从性是达到预期临床效果的关键。知信行理论模式(KAP)是一种新型健康教育模式,通过普及知识、产生信念、形成行为3种方式改变患者行为,能有效增加患者治疗依从性,从而增加临床疗效。本研究首次利用KAP社区干预定期督促指导患者进行PFMT,分析KAP健康教育联合PFMT对中老年妇女SUI的临床疗效,探索中老年妇女SUI诊疗的新管理路径。
1 资料与方法
1.1 一般资料
选择2019年1月-2020年1月武汉市东湖医院收治的60例SUI患者为对象。诊断标准:参照文献[4]中华医学会妇产科学分会《女性压力性尿失禁诊断和治疗指南(2017)》结合临床主观症状和客观检查,并排除其他类型的尿失禁及膀胱疾病确诊。纳入标准:(1)年龄40~70岁,女性;(2)符合上述诊断标准的中、轻度SUI并要求保守治疗[5]。排除标准:(1)盆底神经受损[6];(2)合并泌尿系统或阴道感染,以及其他类型的尿失禁及膀胱疾病;(3)长期服用可能影响膀胱功能药物或接受SUI系统康复治疗;(4)合并其他严重疾病及精神病,病情危重或意识、认知障碍;(5)妊娠及哺乳妇女;(6)合并心力衰竭,严重肝、肾功能障碍;(7)合并恶性肿瘤。脱落标准:(1)无故失联、自然脱落;(2)依从性差;(3)治疗过程中突发意外事件需换方案治疗。按照随机数字表法分为对照组和观察组,各30例。其中观察组完成28例,脱落2例;对照组完成29例,脱落1例,共脱落3例,总脱落率5.0%。两组年龄、病程、分娩次数等一般资料比较,差异无统计学意义(P>0.05),有可比性,见表1。本研究经伦理委员会批准,签署知情同意书。
表1 两组患者基线资料比较(±s)
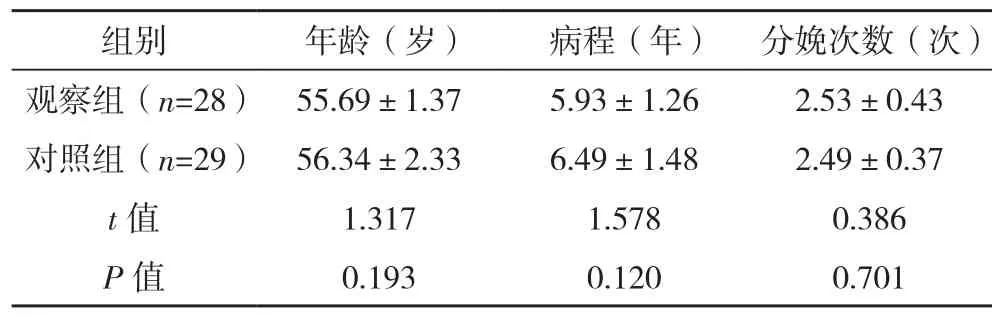
表1 两组患者基线资料比较(±s)
组别 年龄(岁) 病程(年) 分娩次数(次)观察组(n=28) 55.69±1.37 5.93±1.26 2.53±0.43对照组(n=29) 56.34±2.33 6.49±1.48 2.49±0.37 t值 1.317 1.578 0.386 P值 0.193 0.120 0.701
1.2 方法
对照组按常规诊疗健康教育进行PFMT:持续收缩盆底肌(即缩肛运动)不少于3 s,松弛休息2~6 s,连续做 20 min,3 次 /d,告知患者自行在家训练,定期随访,记录患者各项指标变化。共持续24周。
观察组予以KAP健康教育模式进行PFMT。具体如下,(1)知识教育:由6名专科护士组成知信行健康教育小组对患者进行一对一定期督促管理,定期组织开展压力性尿失禁健康教育专题讲座,对SUI症状、病因、病机、盆底肌训练方法、正确训练方式及对SUI预后重要性进行讲解,并发放健康知识手册,3次/月,30~60 min/次。并由由专科护士定期进行一对一随访,对疑问及时解答,2次/周,30 min/次。(2)信念培养:由专科护士一对一进行深入沟通,了解患者治疗信心及训练态度,及时缓解不良情绪,引导患者积极训练,对消极患者予以积极沟通,解决其消极因素,坚定治疗信心。5次/周,30 min/次。(3)行为指导:据患者个人情况制定个性化训练方案,鼓励患者自发进行训练打卡,每日上传打卡记录,对于当日未上传者进行电话沟通,了解原因并及时调整,对负面情绪及时疏导,积极鼓励,并对患者饮食作息习惯进行指导。共持续24周。
1.3 观察指标及评价标准
治疗前、治疗12周、24周采用SIMENS Verio 3.0T超导型MR扫描仪(Simens公司)进行静息态盆腔MRI平扫,6通道体表相控阵列线圈,腹部可用沙袋加压用以减少呼吸运动伪影的产生。测量静息态功能尿道长度及尿道中段外括约肌厚度。
治疗前、治疗12周、治疗24周采用国际尿失禁咨询委员会尿失禁问卷表简表(international consultation on incontinence questionnaire-short form,ICI-Q-SF)记录评分,量表由漏尿次数、漏尿量、对日常生活的影响三部分内容组成,总分21分,得分越高症状越严重[7]。
比较1 h尿垫试验测定1 h漏尿量及B超测定膀胱残余尿量。1 h尿垫试验方法:预先放置经称质量的尿垫。试验开始后15 min内患者喝500 ml饮用水;然后患者行走并上下1层楼的台阶,持续30 min;最后15 min内,患者应坐立和用力咳嗽各10次,接着原地跑步持续1 min,然后做拾捡动作5次,再用自来水持续洗手1 min。试验结束时,称尿垫质量,记录漏尿量。
参照文献[4]中华医学会妇产科学分会《女性压力性尿失禁诊断和治疗指南(2017)》中的疗效标准,(1)治愈:咳嗽等腹压增高情况下无漏尿;(2)有效:咳嗽等腹压增高情况下有漏尿,1 h尿垫试验漏尿量较治疗前减少≥50%;(3)无效:咳嗽等腹压增高情况下有漏尿,1 h尿垫试验漏尿量较治疗前减少<50%。总有效率=(治愈+有效)/总例数×100%。于治疗24周进行评定。
1.4 统计学处理
2 结果
2.1 两组静息态功能尿道长度及尿道中段外括约肌厚度比较
治疗前,两组静息态功能尿道长度及尿道中段外括约肌厚度比较,差异无统计学意义(P>0.05)。治疗12、24周,两组静息态功能尿道长度、尿道中段外括约肌厚度数值均高于治疗前(P<0.05),观察组静息态功能尿道长度、尿道中段外括约肌厚度数值均高于对照组,差异有统计学意义(P<0.05)。治疗24周,观察组静息态功能尿道长度、尿道中段外括约肌厚度数值均高于治疗12周(P<0.05),对照组各项指标与治疗12周时比较,差异无统计学意义(P>0.05),见表2、表3。
表2 两组静息态功能尿道长度比较[cm,(±s)]
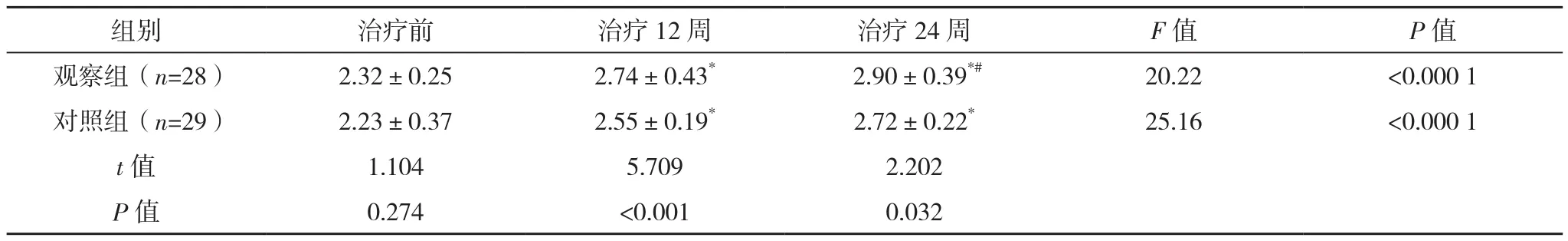
表2 两组静息态功能尿道长度比较[cm,(±s)]
*与本组治疗前比较,P<0.05;#与本组治疗12周比较,P<0.05。
?
表3 两组静息态尿道中段外括约肌厚度比较[mm,(±s)]
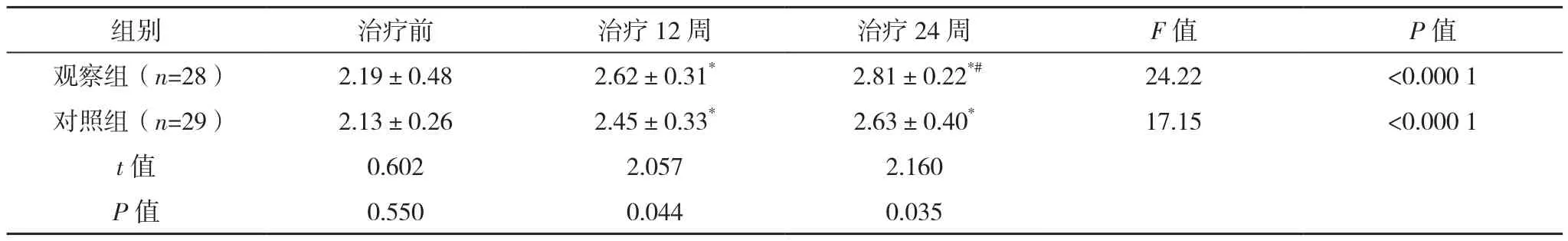
表3 两组静息态尿道中段外括约肌厚度比较[mm,(±s)]
*与本组治疗前比较,P<0.05;#与本组治疗12周比较,P<0.05。
?
2.2 两组1 h漏尿试验漏尿量、膀胱残余尿量比较
两组治疗前1 h漏尿试验漏尿量、膀胱残余尿量比较,差异均无统计学意义(P>0.05);治疗12、24周,两组各项指标均少于治疗前,观察组均少于对照组,差异均有统计学意义(P<0.05);治疗24周,观察组各项指标均少于治疗12周(P<0.05),对照组各项指标与治疗12周比较,差异均无统计学意义(P>0.05),见表4、表5。
表4 两组1 h漏尿试验漏尿量比较[g,(±s)]
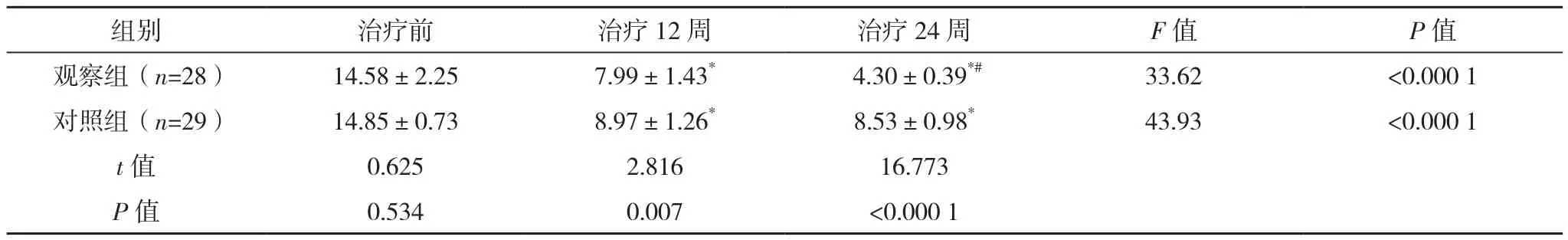
表4 两组1 h漏尿试验漏尿量比较[g,(±s)]
*与本组治疗前比较,P<0.05;#与本组治疗12周比较,P<0.05。
?
表5 两组膀胱残余尿量比较[g,(±s)]
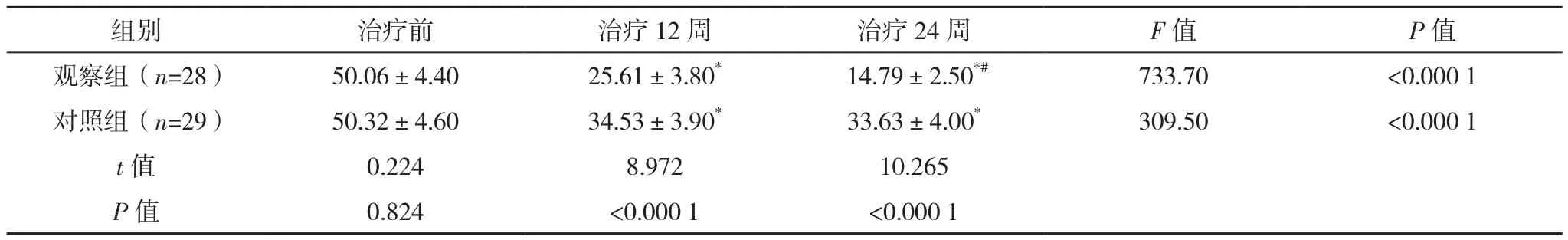
表5 两组膀胱残余尿量比较[g,(±s)]
*与本组治疗前比较,P<0.05;#与本组治疗12周比较,P<0.05。
?
2.3 两组ICI-Q-SF评分比较
两组治疗前ICI-Q-SF评分比较,差异无统计学意义(P>0.05);治疗12、24周,两组评分均低于治疗前(P<0.05),观察组低于对照组,差异均有统计学意义(P<0.05);治疗24周,两组评分均低于治疗12周,差异有统计学意义(P<0.05),见表6。
表6 两组ICI-Q-SF评分比较[分,(±s)]
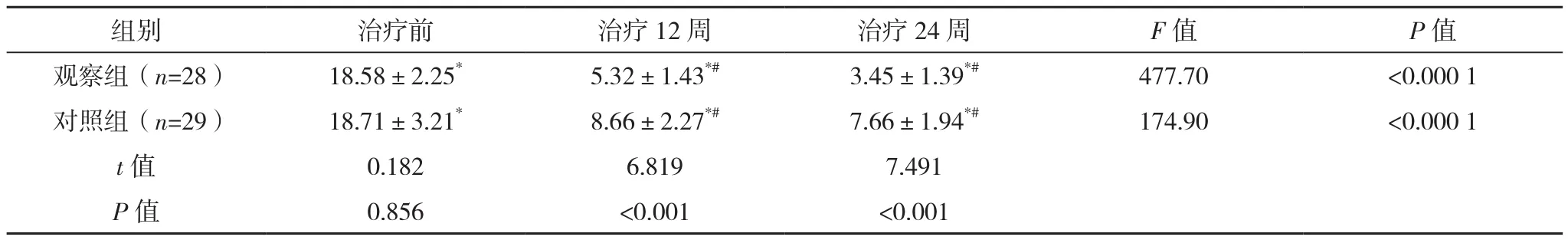
表6 两组ICI-Q-SF评分比较[分,(±s)]
*与本组治疗前比较,P<0.05;#与本组治疗12周比较,P<0.05。
?
2.4 两组临床疗效比较
观察组总有效率(96.43%)明显高于对照组(55.17%),差异有统计学意义(P<0.05),见表7。
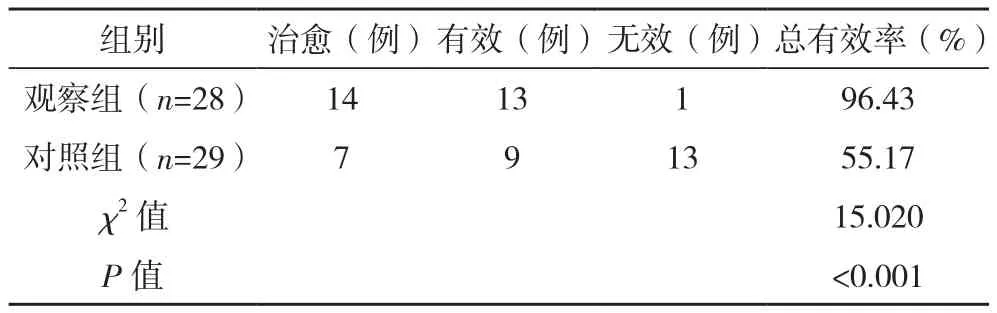
表7 两组临床疗效比较
3 讨论
SUI为中老年妇女常见病,其发病机制与分娩、泌尿道手术等因素所造成盆底支持结构损伤,导致尿道及膀胱的生理部位改变有关,且年龄越大症状越明显[8-9]。盆底支持结构主要由盆底肌群及其包裹的筋膜组成,对膀胱、子宫、尿道及阴道的正常部位起重要支撑作用。若负荷过重、过度牵拉会造成盆底肌肉肌纤维失活断裂,肌张力下降,从而损伤盆底支持结构[10]。研究表明,SUI患者盆底支持结构所发生的病理改变与肌肉细胞胶原含量降低、细胞凋亡呈正相关,其中以尿道括约肌改变最为明显[11]。本病手术治疗主要通过增加盆底依托力、恢复膀胱及尿道生理部位来改善SUI症状,但因风险大、成本高、并发症多,多用于重度SUI患者,轻、中度患者则以非手术保守治疗为主。
PFMT为目前首选非手术疗法,通过反复收缩舒张盆底肌群进行针对性的训练,强化肌肉力量,恢复盆底正常支持结构,从而达到支持脏腑器官,控制尿道的目的[12]。临床疗效与盆底肌肉的正确收缩方式及训练的持续性密切相关。当患者训练的依从性随着时间推移逐渐下降,疗效也会大打折扣,而健康教育能提高患者尿失禁相关知识水平,促使患者持续性训练,有效改善尿失禁症状[13-14]。KAP是一种新型健康教育模式,通过普及知识、产生信念、形成行为3种方式改变患者行为,知识是基础,信念是动力,以提高患者治疗的信念及训练的依从性。研究表明,知信行模式能提高患者相关健康知识水平,降低患者负面情绪,坚定患者治疗信心,较明显地提高患者治疗的积极性与依从性[15-16]。
本研究以KAP社区干预模式结合PFMT治疗中老年妇女SUI,结果显示,治疗12周,两组静息态功能尿道长度、尿道中段外括约肌厚度及1 h漏尿试验漏尿量、膀胱残余尿量、ICI-Q-SF量表评分等指标均较治疗前改善(P<0.05),观察组各项结果明显优于对照组,差异有统计学意义(P<0.05)。治疗24周,观察组各项结果均优于对照组(P<0.05),观察组各项结果较治疗12周有进一步改善,差异有统计学意义(P<0.05),对照组的1 h漏尿试验漏尿量、膀胱残余尿量与治疗12周比较,差异无统计学意义(P>0.05)。表明KAP干预模式结合PFMT能较好地改善中老年妇女SUI患者盆底肌力并持续性缓解临床症状。两组临床疗效比较,观察组明显高于对照组(P<0.05)。表明PFMT用于治疗中老年妇女SUI效果明显,且KAP干预模式能较好地营造同伴教育氛围,促进患者积极治疗,增加训练的持续性及依从性,能更有效且持久地改善SUI症状。
综上所述,KAP模式指导下进行PFMT,在中老年妇女SUI中临床疗效明显,通过KAP模式对患者进行健康教育,增加患者SUI相关知识,坚定患者治疗信念,提高患者训练的积极性与自主性,能增加患者尿道括约肌力及功能尿道长度,有效且持续改善SUI症状,提高患者生活质量。
