冻融胚胎移植周期中西地那非对子宫内膜血流不良者妊娠结局的影响
2022-03-15张佳佳甄秀梅李蓉王丽娜王丽颖
张佳佳 甄秀梅 李蓉 王丽娜 王丽颖
随着辅助生殖技术的发展,不孕症女性的临床妊娠率有了很大的提高。但仍有部分女性移植高质量胚胎后未获得妊娠,因为除胚胎质量之外,子宫内膜容受性也是胚胎移植成功的关键因素之一。胚胎着床失败约三分之二的原因是由于子宫内膜容受性异常[1],改善子宫内膜容受性可提高临床妊娠率[2]。近年来,针对子宫内膜容受性的研究方兴未艾,从传统的组织学到相关基因、蛋白、细胞因子、微小RNA、子宫内膜菌群等[3]。但这些方法均需有创性地去获取子宫内膜组织,并且得到实验结果的时间长,往往不能反映移植周期的子宫内膜状态。超声是目前常用的无创便捷的评估子宫内膜容受性的方法。既往研究显示,超声通过评估子宫内膜厚度、形态以及血流,在预测体外受精‐胚胎移植(in vitro fertilization embryo transfer,IVF-ET)妊娠结局方面具有较好的价值,特别是子宫内膜内及内膜下血流在二维彩色多普勒超声中易于识别[4],子宫内膜血流下有血流组的患者临床妊娠率和着床率明显高于内膜下无血流组[5-6]。
文献报道,子宫内膜血流不良的患者可用西地那非、阿司匹林、低分子肝素、人绒毛膜促性腺激素(hCG)、大剂量维生素E、生长激素、盆底肌电刺激等来改善子宫内膜血流状态。其中西地那非是一种磷酸二酯酶-5抑制剂,可通过防止cGMP降解增强NO的血管舒张作用,常用于治疗男性勃起功能障碍[7]。除了血管活性外,有研究表明西地那非可以直接刺激滋养层绒毛分化,有利于胚胎着床,降低不良妊娠结局的发生风险[8],目前常用来改善子宫内膜容受性、提高妊娠率,且尚未发现西地那非对胎儿生长发育存在远期影响,鉴于其安全性,近年来甚至应用于妊娠期胎儿生长受限的治疗[9]。
然而,近期的一篇Meta分析对血管扩张药物在辅助生育技术中的有效性提出了质疑,该研究共纳入了15项研究,总计1 326名女性,最终没有足够的证据表明应用西地那非可以提高不孕女性的活产率[10]。因此,本文回顾分析了本中心冻融胚胎移植周期中,超声提示子宫内膜血流不良患者应用西地那非后子宫内膜血流、着床率、临床妊娠率及活产率的情况。
资料与方法
一、研究资料
收集2017年1—12月本中心行冻融胚胎移植、超声提示子宫内膜血流不良且年龄<40岁的269例患者观察子宫内膜血流及妊娠结局。
纳入标准:(1)年龄<40岁;(2)子宫内膜血流不良[5-6,11]指仅子宫内膜下血流或内膜内及内膜下均未检测到血流。
排除标准:(1)子宫畸形(子宫纵隔、双子宫、单角子宫等);(2)子宫内膜结核、宫腔粘连史;(3)合并甲亢、心脏病等内科疾病;(4)其他特殊原因引起的反复着床失败,如染色体异常等。
二、方法
1.使用方法:月经第三天开始口服西地那非(100 mg/d)到胚胎移植前一天。西地那非改善反复植入失败患者妊娠率的研究已于2012年12月3日通过北京大学第三医院临床新技术及新治疗准入管理委员会的批准,并于2013年10月21日通过最终评估,转为常规技术[11]。因此,本研究符合伦理要求,所有患者均签署知情同意书。
2.子宫内膜准备、血流测量时机和黄体支持药物:月经周期规律、有自发排卵的患者在排卵后第三天移植D3胚胎,第五天移植D5囊胚,卵泡径线发育至1.8 cm时测量子宫内膜下、内膜内的血流情况,移植前一天复测内膜血流。
对月经不规律或无排卵的患者采用促排卵或人工周期治疗:月经第二天开始来曲唑2.5 mg/d或克罗米芬250 mg/d口服5 d,监测卵泡发育,卵泡径线发育至1.8 cm时测量子宫内膜下、内膜内的血流情况,排卵后第三天移植D3胚胎,第五天移植D5囊胚,移植前一天复测内膜血流。
人工周期则自月经第二天开始口服戊酸雌二醇3 mg bid,用药10 d后行阴道超声监测内膜的厚度,同时测量内膜血流情况,根据子宫内膜厚度进行调整,当达到8 mm以上时,给予孕激素转化子宫内膜,根据冻存胚胎情况,转化第3或5天为移植日,移植前一天复测内膜血流。
在胚胎移植后第30天,阴道超声确定为宫内孕活胎,黄体支持药物逐渐减少至停药。
3.子宫内膜血流测量方法:所有患者的超声测量均采用经阴道8.0 MHz的E8彩色多普勒超声诊断仪(美国通用公司)。患者于胚胎移植前一天经阴道超声探头检测子宫内膜,用彩色多普勒显示血流,并同时记录子宫内膜厚度、GONEN分型[12]。
子宫内膜血流分类:子宫内膜血流超声评估结果,参考Applebaum分型法[13],分为3类,即(1)子宫内膜内及内膜下均未检测到血流;(2)仅检测到内膜下血流;(3)内膜内及内膜下均可检测到血流。前两者定义为子宫内膜血流不良。根据是否服用西地那非将患者分为西地那非药物组和对照组,记录两组的血流变化和妊娠结局。
子宫内膜血流改善定义为:无血流者复测时内膜下可探及血流,或内膜下、内膜内均可探及血流;仅检测到内膜下血流者,复测时内膜及内膜下均可检测到血流。
4. 妊娠结局结果判定[14]:胚胎移植后血hCG>25 U/L,定义为hCG阳性。胚胎移植后30 d行阴道超声检查,见宫内胎囊及原始心管搏动定义为临床妊娠。妊娠≥28 周分娩,或新生儿出体重达1 000 g,且有生命体征者称为活产。
不良妊娠结局包括生化妊娠、异位妊娠、胚胎停育或流产。胚胎移植后血hCG>25 U/L,但超声宫内、宫外未探及妊娠囊,且hCG逐渐下降者定义为生化妊娠;血hCG升高 ,宫内未见妊娠囊,附件区或宫颈管内子宫腔以外的部位可见妊娠囊者定义为异位妊娠;宫内可见妊娠囊,但未见原始心管搏动定义为胚胎停育;宫内可见妊娠囊,但妊娠28周前妊娠终止或排出物见妊娠囊者定义为流产。
5. 统计学处理:应用SPSS 22.0软件进行统计分析。符合正态分布的计量资料以均数±标准差表示,采用t检验进行组间比较;不符合正态分布的数据以中位数 (M) 和前后四分位数 (P25,P75) 表示,采用非参数检验进行组间比较。计数资料以率(%)表示,采用χ2检验进行组间比较,P<0.05表示差异有统计学意义。
结 果
一、两组患者的一般临床资料
最终回顾269例患者,其中16例患者因血流不良放弃该周期胚胎移植, 1例因西地那非头痛的副作用而停药。最终纳入研究的252例患者的共288个冻融周期,其中药物组188个周期,对照组100个周期。研究人群的基本特征,患者年龄、不孕年限、不孕类型比例、体重指数(BMI)及基础FSH水平组间差异均无统计学意义。移植移植周期数、子宫内膜厚度和分型、移植D3、D5胚胎比例和胚胎数目组间差异均无统计学意义。见表1。
二、 两组间子宫内膜血流的变化
在本研究的288个FET周期中,有246个周期于移植前1 d复测了子宫内膜血流。药物组中有148个周期(88.1%,148/168)子宫内膜血流有所改善,20个周期无改善;对照组中60个周期(76.9%,60/78)子宫内膜有所改善,18个周期无改善,组间差异有统计学意义。
三、两组间的妊娠结局
两组临床妊娠率、着床、流产率及活产率的差异均无统计学意义。见表2。
不良妊娠结局及妊娠期并发症:西地那非药物组中生化妊娠9例,胚胎停育或自然流产13例,异位妊娠1例。活产56例中双胎妊娠6例,子痫前期5例,其中1例重度子痫前期35周行剖宫产,妊娠期糖尿病7例,胎儿手部畸形1例。对照组中生化妊娠6例,胚胎停育或自然流产12例,中期引产4例(21三体2例、双胎宫颈机能不全引产2例),双胎妊娠1例,妊娠期糖尿病3例。
将胚胎移植周期按照移植两次、三次及大于三次再分组后,西地那非药物组与对照组间的临床妊娠率差异没有统计学意义。当移植>3次时,两组间hCG阳性率、着床率、流产率、活产率差异均没有统计学意义。见表3。

表1 两组间一般情况比较Table 1 Basal characteristics of two group
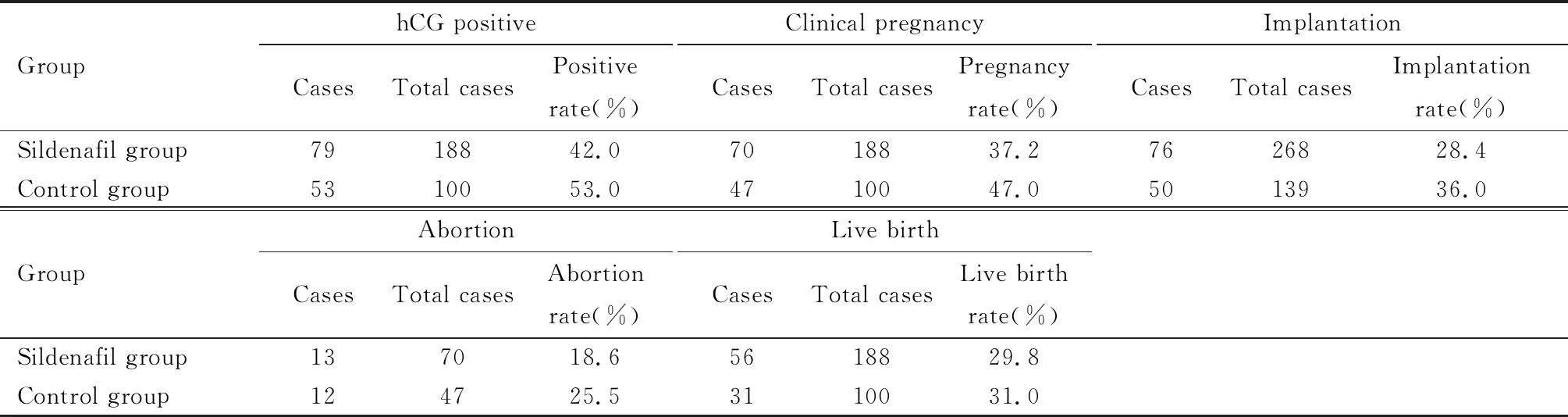
表2 两组间妊娠结局比较Table 2 Comparison of pregnancy outcomes between the two groups

表3 不同移植周期两组间妊娠结局比较Table 3 Comparison of pregnancy outcomes between the two groups in different transplantation cycles
讨 论
作为IVF-ET成功妊娠的必要条件,子宫内膜容受性的研究颇有争议。目前,临床上最常用的方法是超声下子宫内膜厚度、形态以及血流的测定来评估子宫内膜容受性。子宫内膜下及内膜内的血流由基底动脉、螺旋动脉供应,促使子宫内膜增长,而月经周期中螺旋动脉受雌、孕激素的调控,周期性的变化也对内膜内和内膜下的血流产生影响。研究表明,在卵泡早期和黄体早期内膜血流明显增加[15],子宫内膜血流不良时临床妊娠率相对偏低,而西地那非可提高子宫内膜血流和厚度[5,16]。
既往大部分研究结果都是通过测量子宫血流,来间接反映西地那非对内膜血流的影响[17-18]。近期Eid等[19]对22名薄型子宫内膜女性研究发现,服用西地那非后15例(68.0%)子宫血流量增加,阻力指数(RI)降低;同样,Fetih 等[20]对42名既往5次氯米芬促排卵失败的薄型子宫内膜的不孕患者,连续2个月经周期使用西地那非阴道凝胶治疗,在第7周期发现药物组的子宫动脉血流阻力指数明显降低,由(2.4±0.8)下降到(1.6±1.3),P=0.002。本研究是直接通过彩色多普勒超声测量子宫内膜内及内膜下血流来评估药物作用,西地那非药物组中88.1%的患者子宫内膜血流有所改善,优于对照组,且差异有统计学意义,但是药物组和对照组的临床妊娠率之间并无显著差异,这与Fetih等[20]的结论类似。在Fetih等[20]的研究中,尽管应用西地那非后血流改善有显著性差异,但是仅3例患者获得妊娠。因此,笔者认为西地那非尽管对子宫内膜的血流均有改善,但是对于提高临床妊娠率尚无确切的依据。并且,本研究中西地那非药物组也有部分患者(11.9%)子宫内膜血流状况没有改善,而对照组也有76.9%的患者血流也得到改善。因此,子宫内膜血流不良者着床失败的原因是复杂的,子宫内膜血流可能仅仅是影响子宫内膜容受性的因素之一。
除了对子宫、内膜血流影响之外,也有研究认为西地那非是通过增加子宫内膜厚度来改善床妊娠率。在本研究中,子宫内膜厚度在西地那非药物组和对照组之间差异亦无统计学意义。最早将西地那非用于辅助生殖临床的Sher等[21]认为,西地那非阴道制剂可以增加子宫内膜发育不良患者的内膜厚度,进而提高临床妊娠率,但是该研究对照组样本量偏小,且并非随机对照研究。Dehghani等[22]随机对比了80例解冻胚胎移植患者,其中40例使用西地那非(50 mg/d),最终发现药物组子宫内膜厚度较对照组增加(8 mm vs 9.8 mm,P<0.0001)。然而2020年,Moini等[23]进行的加入安慰剂组的随机对照研究发现,相比安慰剂组,西地那非并不增加反复着床失败患者新鲜周期中子宫内膜的厚度[(7.6±2.1)mm vs (8.0±2.4)mm,P=0.146],并且在Dehghani等[22]的研究中,尽管子宫内膜厚差异有统计学意义,然而着床率和hCG阳性率差异并没有统计学意义,均与本研究结果基本一致。
除对子宫内膜血流和厚度影响外,既往的观点认为,西地那非可能通过降低NK细胞活性来改善子宫内膜免疫环境,以及通过钾离子通道松弛子宫平滑肌,抑制子宫收缩等机制来改善复发性流产或早产者的妊娠结局[24-25]。然而,在本研究中西地那非药物组和对照组之间的hCG阳性率、临床妊娠率和活产率差异并无统计学意义;尽管药物组的流产率(18.6%)低于未用药组(25.5%),但是差异仍无统计学意义。即使对于反复着床失败的不孕女性,药物组和对照组之间的临床妊娠率、活产率差异也无统计学意义。国内也有学者发现,加用西地那非并不改善薄型子宫内膜患者的妊娠结局(P=0.183)[26],在前文提到的Meta分析[10]中,亦无证据表明西地那非之类的血管扩张剂能够改善妊娠结局,相比不用药物治疗或安慰剂治疗,使用此类药物只是增加了药物的副作用。
本研究随访的患者中,尽管西地那非药物组有1例出现手部畸形,但无证据表明与西地那非药物有直接关系。且尚无临床证据表明西地那非会对胎儿产生不利影响,甚至已有妊娠期应用此药物治疗胎儿生长发育受限[9];本研究均为解冻胚胎移植前使用,结合其快速的4 h的药物代谢半衰期,理论上解冻的胚胎在着床时,药物已完全从体内清除,对子代的影响可忽略。
综上所述,本研究认为,尽管西地那非的药物安全性有保障,但其不能改善所有子宫内膜下血流不良患者的血流状态,西地那非对提高胚胎着床率及临床妊娠率的有效性尚缺乏明确的证据支持,即使是对反复着床失败女性,也没有明显改善其妊娠结局。使用西地那非改善子宫内膜血流是处方适应症外的用药,使用前应充分向患者交代使用利弊及效果,不推荐对所有内膜血流不良患者常规进行西地那非的治疗。但本研究为回顾性研究,并非前瞻性随机对照研究,样本例数偏少,结论可能存在一定偏倚,后续会更深入、采用大样本的随机对照研究来了解西地那非的有效性。
