麻醉诱导过程对行腹腔镜手术患者心脏节律影响的观察
2022-03-03陈烨余奇劲向晋涛叶丽娟
陈烨 余奇劲 向晋涛 叶丽娟
随着人口老龄化发展趋势愈加明显,老龄患者手术比例逐渐增加,围术期麻醉风险也随之增加。麻醉药物能诱发室性心律失常,危及患者生命[1];而老龄患者往往伴有慢性系统性疾病,麻醉诱导过程成为围术期麻醉中用药最多、变化最大、风险最高的一个阶段。床旁心电监护虽然能够实时监测患者心率及心电图的改变,但短短的几个心电波形并不能纵览患者整个麻醉诱导过程中心电活动变化。因此,笔者使用动态心电图仪记录围术期麻醉诱导过程中患者心电的变化,以此探究麻醉诱导过程对老龄患者心脏节律的影响及相关因素,旨在为临床麻醉提供借鉴。
1 资料与方法
选取本院2020年12月至2021年6月中进行择期腹腔镜手术(不包含机器人手术)的患者共57例,其中男性34 例,女性23 例,年龄(69.9±6.3)岁,体重(61.6±8.5)Kg,冠心病5例,高血压25例,糖尿病7例。纳入标准:美国麻醉医生协会健康状态分级(American Society of Anesthesiologists,ASA 分级)评分II~III级;年龄>60岁;19<体重指数(BMI)<25;全身麻醉,均由工作经验>10年或高年资医生完成;经口明视气管插管。排除标准:合并癫痫等精神性疾病者;合并重症肌无力等神经系统疾病者;转为开放性手术者;拒绝接受与不可配合该实验者;使用右美托咪定、咪达唑仑或阿托品等术前用药者。
1.2 方法
1.2.1 实验方法 进行麻醉诱导前,患者安静平躺于手术床上,不接受任何有创操作,若患者需要接受中心静脉穿刺置管(CVC),则进行中心静脉穿刺置管,置管深度为11~12 cm;麻醉诱导期间,诱导用药按先后顺序分别给予依托咪酯、1%丙泊酚、顺式阿曲库铵、舒芬太尼,经静脉缓慢推注药物,给药时间为30 s至1 min,给药同时根据病人体重及基础情况适当调整用法用量;诱导平稳(患者床旁心电监护示心率、血压平稳)、肌松起效后,使用可视喉镜对患者行经口明视气管插管,男性选择7.5加强型气管导管,女性选择7.0加强型气管导管,置管深度为22~24 cm。记录患者接受的所有操作及对应时间点,以便后续分析各种操作对患者心电图的影响。
选取麻醉诱导开始前20 min至切皮时刻为该实验的完整监测时间段,在该完整时间段中分别选取三个时间段:①开始监测时刻至麻醉给药开始前,若该期间内患者接受CVC,则CVC开始时至结束时为“CVC 期间”,若该期间未接受任何有创操作,则该时间段则称为“基础期间”;②麻醉给药开始时刻至麻醉给药后稳定时为“给药期间”;③气管插管开始时刻至插管后稳定时为“插管期间”。
1.2.2 长程动态心电图监测及波形分析 长程动态心电图监测使用杭州百慧医疗设备有限公司生产的单导联24 h动态心电图仪(CP-012),仪器大小为14×80×43 mm3,约30 g,电极片使用奥地利SKINTACT 公司生产的T401型号偏心电极片,通过两个偏心电极片将动态心电图仪纵向黏贴于受试对象胸骨柄处,上端与胸骨凹陷下端平齐,两电极片间距约为10.5 cm,麻醉诱导开始前20 min将监测仪贴好,打开开关,按下记录键,并开始监测[2]。监测结束后,取下记录仪,经由USB 接口导入心电图数据至计算机,校准记录时间与实际时间操作相符,点击相关程序,HolterSystem 软件则会自动生成t-RR 散点图和相应的Lorenz-RR 散点图(图1)。根据散点图特征及其逆向技术删去干扰并精准化心搏,精准化心搏后,t-RR 散点图曲线即能反映心搏的变化规律,根据t-RR 散点图曲线的走向结合诱导麻醉期间记录的有关过程的时间点,确定相应时间段(图2),观察不同时间段心电的变化,尤其是心律失常的改变。

图1 麻醉诱导期间心电连续记录后形成的心电散点图界面图

图2 麻醉诱导期间连续记录心电RR 间期形成的t-RR 散点图
1.2.3 分组及观察指标 记录患者年龄、性别、体重、基础疾病情况、麻醉给药时用药情况;计量单位时间(每分钟)内不同心律失常个数,不同时间段心率(以RR 间期进行计算)及标准差。根据是否行CVC分为有、无CVC组;将不同时期的记录时间标准化以排除记录时长不同对心律失常比较的干扰,再根据麻醉给药及气管插管期间中标准化(单位时间内每分钟)房性早搏(简称房早)、室性早搏(简称室早)个数的变化分为早搏增加组、早搏减少组。
1.2.4 统计方法 使用SPSS 23.0软件,呈正态分布的计量资料以±s表示,使用独立样本t检验、配对样本t检验进行分析;呈非正态分布计量资料以M(Q1,Q3)表示,使用非参数检验及卡方检验进行分析,以P<0.05为差异具有显著性。
2 结果
57例患者均完成麻醉给药及气管插管阶段,其中25例于麻醉给药前行CVC,记录时间[798.0(727.0,913.0)]s;基础时间段、麻醉给药、气管插管记录时间分别为[396.0(140.0,667.5)]s,[176.0(140.0,247.0)]s,[246.0(175.0,318.0)]s。排除给药时与基础情况时房早或室早发生率均为0 的病例,将麻醉给药时房早、室早变化病例分为麻醉给药期间房早、室早增加组(分别为25 例、12例)与减少组(分别为17 例、32 例);同理,将气管插管房早、室早变化病例分为气管插管房早、室早增加组(分别为11 例、19 例)与减少组(分别为23例、12例)。
可以说,奥林匹克文化深刻地影响了希腊欧洲的哲学变革,引导着哲学家们向人的原始冲动中寻求答案。在此,笔者仅举两例:
2.1 CVC期间有关指标的比较2.1.1 CVC组与无CVC组心电指标的比较 与无CVC组比较,CVC 组基础情况时记录时间明显缩短(P<0.05),而在给药期间内房早个数明显增加(P<0.05),其余指标无明显变化,见表1、2。

表1 CVC组与无CVC组基础情况比较
2.1.2 CVC过程中心电指标的变化 与CVC前比较,CVC期间患者房早个数明显增加(P<0.05),其余指标均无明显变化(P均>0.05),见表3。

表3 CVC前、CVC时心率、房早、室早的比较
2.2 麻醉给药期间有关指标的比较
2.2.1 麻醉给药期间心电指标的变化 与基础期间相比,麻醉给药期间仅心率明显减慢(P<0.05),其余指标并未见明显变化,见表4。
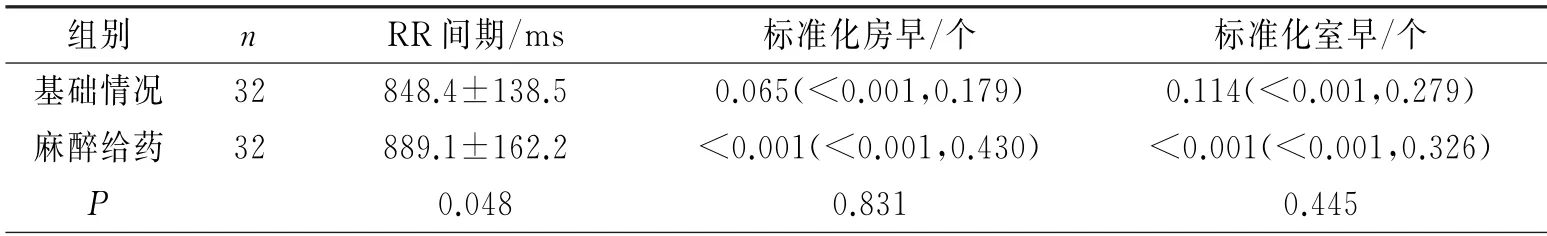
表4 麻醉给药对患者心电指标的影响
2.2.2 房早、室早增加组与减少组有关指标的比较

表2 CVC与无CVC组给药期间心电指标的变化
给药期间,房早增加组(25例)与减少组(17例)中高血压分别为11、9例,糖尿病分别为2、3例,冠心病分别为3、2例,两组间比较均无显著差异(P>0.05);室早增加组(12例)与减少组(32例)中高血压分别为6、13例,糖尿病分别为1、4例,冠心病分别为0、1例,女性分别为4、12例,其两组间比较均无显著差异(P>0.05);房早增加、减少组女性分别为5例、9例,其差异具有显著性(P<0.05),且两组间顺式阿曲库铵具有显著差异(P<0.05)。除此之外,年龄、体重、舒芬太尼、丙泊酚、依托咪酯均不引起有关指标变化(P>0.05),见表5、6。

表5 给药期间房早变化的影响因素
2.3 气管插管期间有关指标的比较

表6 给药期间室早变化的影响因素
2.3.1 气管插管期间心电指标的变化 与麻醉给药期间相比,气管插管期间仅心率明显减慢(P<0.05),其余指标并未见明显变化,见表7。

表7 气管插管对患者心电指标的影响
2.3.2 房早、室早增加组与减少组有关指标的比较
气管插管期间,体重、年龄、性别、糖尿病、高血压、冠心病、麻醉药物均不引起房早和室早的变化(P>0.05),见表8、9。

表8 插管期间房早变化的影响因素

表9 插管期间室早变化的影响因素
3 讨论
3.1 CVC引起麻醉给药期间房早增加
CVC引起麻醉给药期间房早增加,其原因可能与麻醉医生经中心静脉给药后大量麻醉药物快速进入心脏有关,此时心脏中药物浓度明显高于经循环后的平均血药浓度,对心肌抑制作用明显增强,导致心律失常发生率增加;老龄患者对药物敏感且耐受程度降低,高浓度大剂量麻醉药物短时间进入心肌易引起心律失常;CVC操作如导丝置入刺激心脏或大血管,或引起血管内皮的损伤等均可致心律失常,这与Odendaal等[3]所得结果一致。
3.2 麻醉给药对患者心电指标的影响
麻醉给药引起心率减慢,而并不引起房早、室早的改变。虽然麻醉给药期间是一个多种药物联合作用的过程,但药物间的相互作用及药物本身对心电活动的影响均可导致患者心电活动的变化,从而最终表现为心率减慢这一结果,该结果与Yeganeh等[4]结果一致。
3.3 麻醉给药期间患者心电指标变化的影响因素
麻醉给药期间,年龄、体重、麻醉药物、高血压、糖尿病、冠心病因素均与心电指标变化不相关。房早增加组与减少组中性别及顺式阿曲库铵具有显著差异,表明性别及顺式阿曲库铵在房早的改变中存在一定作用,但该结果仍需进一步验证。
3.4 气管插管对患者心电指标的影响
气管插管期间t-RR 散点图中可见患者心率的明显增快,可能与气管插管操作中会厌感受器、舌根粘膜感受器等受到强烈刺激,引起交感神经兴奋有关,该结果与Song等[5]和Ratnani等[6]结果一致。而本实验中气管插管期间平均心率低于麻醉给药期间平均心率,可能与气管插管后心率恢复平稳时间较长,心率高峰波形陡而短暂,到达平稳前由于麻醉药物的持续作用使心率较给药期间减慢相关,从而导致实际该期间平均心率低于麻醉给药期间。
3.5 气管插管期间患者心电指标变化的影响因素
本实验中,并未观察到气管插管期间心电指标变化的影响因素,其原因可能有:患者信息出现遗漏或不实;气管插管期间患者已达到适宜麻醉深度,处于麻醉给药后的平稳状态,且此时并未再次追加药物,因此不易观察到麻醉药物在此期间对心电指标的影响;实验对象排除了ASA 分级>IV 级的患者,导致结果可能出现偏差等。
