颅脑外伤手术后继发癫痫的危险因素分析
2022-01-13葛志强许悦徐清冯晓东王伟
葛志强 许悦* 徐清 冯晓东 王伟
癫痫是颅脑外伤手术后常见并发症之一,由局部神经元异常放电导致的一系列临床表现。癫痫发作使得脑组织缺血缺氧,并加重脑组织水肿,阻碍术后恢复,还会加重患者及家属的心理及经济负担。本研究通过回顾性分析147例颅脑外伤手术后至少1年患者的临床资料,探讨颅脑外伤术后发生癫痫的高危因素,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2017年1月至2018年12月在本院行手术治疗的因颅脑外伤患者147例。(1)纳入标准:颅脑外伤手术后随访1年内具有典型癫痫发作≥1次的患者纳入癫痫组;其余纳入无癫痫组。(2)排除标准:既往有癫痫发作病史、癫痫家族史及颅脑手术史;入院后CT或MR提示合并颅内肿瘤、动静脉畸形、海绵状血管瘤等致痫疾病;术后生存时间<1年的患者。
1.2 颅脑外伤手术 所有患者均在全麻下急诊行开颅血肿清除手术,除单纯硬膜外血肿之外,术中均打开硬脑膜,并使用人工硬脑膜减张修补,骨瓣根据术中情况决定是否复位。术前常规使用抗生素预防颅内感染,术后均使用丙戊酸钠预防癫痫治疗至少1周。
1.3 观察指标 (1)分别在术前、术后采用格拉斯哥昏迷评分法(glasgow coma scale,GCS)评估所有颅脑外伤患者的昏迷程度。(2)术后1年內患者继发癫痫的情况,比较分析癫痫组和无癫痫组患者的年龄、性别以及围手术期资料等。
1.4 统计学方法 采用SPSS 25.0统计软件。计量资料以(±s)表示,计数资料以[n(%)]表示,单因素分析采用t检验和卡方检验,多因素分析采用二元Logistic回归分析,根据单因素GCS评分绘制受试者工作特征曲线(ROC)确定癫痫发生的最佳临界值。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 147例颅脑外伤患者,其中男114例,女33例;年龄15~85岁;入院时GCS评分3~15分,平均9.6分;二次手术24例(16.33%);术后颅内感染13例(8.84%);术后继发癫痫29例(19.73%);纳入癫痫组29例,无癫痫组118例。
2.2 颅脑外伤术后继发癫痫的单因素分析 创伤性硬膜下血肿(包含蛛网膜下腔出血)、脑挫裂伤(包含脑内血肿)、二次手术和颅内感染是术后继发癫痫的高危因素(P<0.05)。术前GCS评分低的患者癫痫发生率高于GCS评分高者(P<0.05)。见表1。
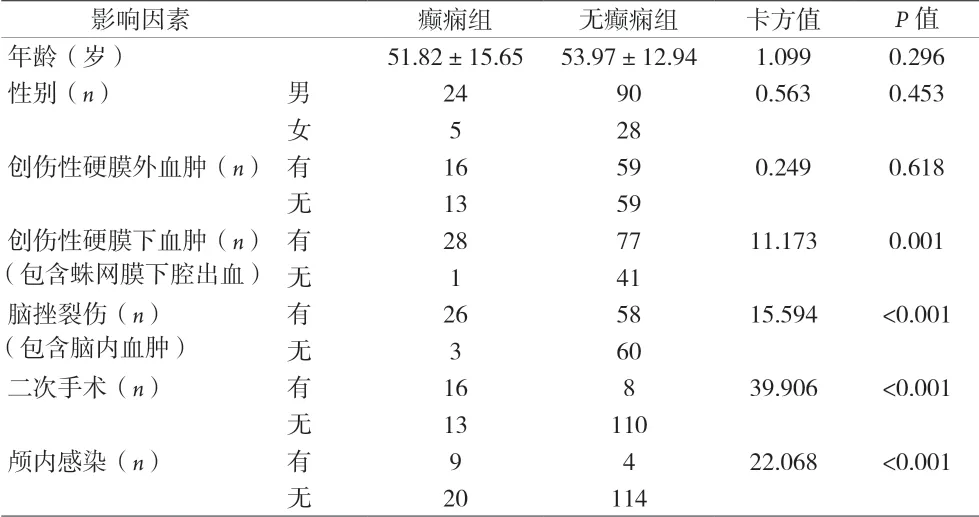
表1 颅脑外伤术后继发癫痫的单因素分析
2.3 颅脑外伤术后继发癫痫的多因素分析 脑挫裂伤(包含脑内血肿)、二次手术和颅内感染是术后继发癫痫的高危因素(P<0.05)。术前GCS评分低的患者癫痫发生率高于GCS评分高者(P<0.05)。见表2。

表2 颅脑外伤术后继发癫痫的Logistic回归分析
2.4 根据GCS评分绘制ROC曲线 约登指数(Youden index)为0.515,最佳临界值为9.5。见图1。

图1 GCS评分ROC曲线
3 讨论
创伤后癫痫约占一般人群症状性癫痫的10%~20%,占所有癫痫的5%[1]。颅脑外伤后1年内癫痫的发生风险最高[2],所以本研究纳入颅脑外伤手术患者的术后随访时间至少1年。术后继发癫痫会给患者的恢复造成一定的负面影响,术后抗癫痫药物的常规使用虽然能在一定程度上降低癫痫的发生率,但药物不良反应会阻碍患者的康复[3]。如何针对术后继发癫痫高风险患者进行个体化使用预防癫痫药物是临床一大难点。
本研究的单因素及多因素分析均表明脑挫裂伤(包含脑内血肿)、二次手术、颅内感染和术前GCS评分低是术后癫痫的高危因素。脑挫伤、脑内血肿等造成颅内原发性及继发性损伤,使得局灶性神经元及胶质细胞发生破坏,导致大量红细胞溶解并释放铁离子形成含铁血黄素,沉积于神经元等细胞,而且铁离子氧化产生活性氧及氧化应激,进而促进癫痫的发生[4]。还有可能因为颅内损伤的机械作用、血肿分解产物、炎症因子或脑水肿等增加了血脑屏障的通透性,引起细胞外离子的失调,谷氨酸等兴奋性神经递质过度释放,自由基氧化相关区域神经元膜脂等导致细胞膜电活动发生改变,导致癫痫发生。研究表明,血脑屏障的开放在创伤后癫痫的发病中起着重要作用,血脑屏障破坏越严重则癫痫的发作频率越高、发病程度越重[5]。随着颅内损伤逐渐好转及血肿吸收,后期局部会形成软化灶和瘢痕组织,导致神经突触连接出现异常,引起癫痫发作[6],而颅内损伤较重者的癫痫发生几率更高[7]。GCS分数较低以及二次手术患者的颅脑损伤往往更严重,常合并脑挫裂、脑内血肿,二次手术患者的颅内感染风险也高于单次手术患者,所以术后癫痫的发生几率也较高。本研究以患者术前GCS得分绘制ROC曲线,确定癫痫发生的最佳临界值为9.5,提示临床要特别注意GCS<9分的颅脑外伤患者,必要时可提早使用抗癫痫药物。术后颅内感染也是癫痫发生的高危因素之一,主要考虑有以下几个因素:(1)发热、术后使用脱水药物等导致体内及颅内的内环境改变,血钾、血钠水平异常可影响神经元钠-钾泵功能,降低细胞膜稳定性及神经元的兴奋阈值,进而诱发癫痫[8];(2)颅内感染导致脑水肿加重,增加颅内机械压迫及颅内压,减少脑灌注等诱发癫痫;(3)颅内感染导致神经元细胞坏死,炎性细胞浸润等导致膜电位平衡破坏,从而引发癫痫[9];(4)术后颅内感染造成脑组织、蛛网膜和硬脑膜等广泛粘连,形成脑-脑膜瘢痕,诱发癫痫。单因素分析显示,创伤性硬膜下血肿(包含蛛网膜下腔出血)为癫痫高危因素之一,而多因素分析时无统计学意义(P>0.05),笔者认为是由于大部分外伤性颅内出血或多或少都存在硬膜下出血及蛛网膜下腔出血,使得本组样本量较大(n=105,71.4%),造成多因素分析不存在统计学意义。另有研究表明,未成年颅脑外伤患者发生癫痫的几率高于成年患者[10],男性高于女性[2],但本研究中年龄、性别两个因素的分析均无统计学意义,可能与总体样本量较小有关。本研究的局限性在于术后颅骨去除与修补时间、术后抗癫痫药物使用时间长短以及术后第1次癫痫发生的时间等统计资料欠缺。
综上所述,脑挫裂伤(包含脑内血肿)、二次手术、颅内感染和术前GCS评分低是颅脑外伤术后癫痫发生的高危因素,临床应引起重视。此类患者术后应常规使用抗癫痫药物,必要时增加剂量,实现个体化治疗。
