Th17/Treg细胞平衡关系及其相关细胞因子在绝经后骨质疏松症发病机制中的作用研究*
2021-08-25顾祖超孙天威张学磊
罗 干 杨 虹 顾祖超 孙天威 张学磊
1 四川省成都市中西医结合医院骨科 610041; 2 成都中医药大学医学和生命科学学院/附属生殖妇幼医院; 3 天津市人民医院脊柱外科
骨质疏松症(Osteoporosis,OP)是一种以骨量低下、骨微结构破坏为特点,进而导致骨脆性增加和易于骨折为特征的全身性骨骼疾病[1]。绝经后骨质疏松症(PMOP)是一种与雌激素缺乏直接相关,骨密度降低、骨组织显微结构破坏为特征,导致骨脆性增加和易于骨折的代谢性骨病[2]。因其高发病率、高致残率、高死亡率的特点日渐成为一个世界性的健康问题,患者其他类型骨折如椎体骨折、前臂远端骨折等发生率也相应增高[3]。因此关于PMOP发病机制、治疗以及预防的研究一直都是骨科领域的热点。Arron等[4]提出骨免疫学概念,认为在骨质疏松症的发生发展过程中,免疫系统和免疫因子起到了至关重要的作用。Takayanagi等研究证明T细胞可分泌相关因子阻止骨吸收细胞的激活和生长。绝经后骨质疏松被认为是一种免疫炎症过程。Th17细胞加重炎症反应,国内外文献报道显示Th17可参与PMOP的发病。Treg细胞具有免疫抑制功能,可抑制骨质破坏。而关于Th17/Treg细胞平衡关系及其相关细胞因子在PMOP中的机制尚不明确,因此本研究通过观察PMOP外周血中Th17/Treg细胞平衡变化,探讨其在PMOP发病机制中的可能作用。
1 对象与方法
1.1 研究对象 随机选取2018年3月—2019年3月成都市第一人民医院骨科住院确诊的PMOP患者47例(实验组),年龄54~75岁,平均年龄(64.5±5.8)岁,其中骨质疏松患者均为单纯骨质疏松住院病例,因骨质疏松致疼痛入院治疗。选取同期健康绝经后体检者49例(对照组),年龄55~79岁,平均年龄(65.8±6.2)岁。实验组所有患者均符合原发性骨质疏松症诊疗指南(2017)诊断标准[5]。纳入标准:自然绝经1年以上的妇女,原发性绝经后骨质疏松患者,无其他并发疾病者。排除标准:存在除骨质疏松外其他代谢疾病或影响骨代谢的疾病者;患有严重的慢性疾病者;排除恶性肿瘤患者;存在影响骨代谢药物史者。两组在年龄上没有统计学差异(P>0.05)。且均已签署知情同意书,研究得到成都市第一人民医院伦理委员会批准。
1.2 方法
1.2.1 标本采集:于早晨7:00—8:00抽取空腹全血5ml,乙二胺四乙酸(EDTA)抗凝处理。离心3 000r/min,离心10min,分装血浆,按常规方法提取外周血单个核细胞,采集两组年龄、体质量指数(BMI)、谷草转氨酶(AST)、谷丙转氨酶(ALT)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、骨密度(BMD)的临床检查数据。其中骨密度(BMD)采用双能X线吸收测定法(Dual Energy X-ray Absorptiometry,DXA)检测患者腰椎(L2~4)骨密度以BMD表示,测得的骨密度值与白种人同性别年轻人峰值骨量相差的标准差个数即T值(Tscore)。
1.2.2 Th17、Treg细胞流式检测:空腹抽取外周血3ml,肝素钠抗凝。(1)Th17细胞数量及比例:早晨空腹抽取全血4ml,EDTA抗凝处理,1h内提取PBMCs,加入莫能霉素、离子霉素、佛波醇乙酯刺激,CO2细胞培养箱4h,然后加入异硫氰酸荧光素(FITC)染色的抗人CD3 mAb及藻红蛋白(PE)-抗人CD8 mAb,下一步加入固定液后破膜,再加入PERCP-CY5.5抗人IL-17A,加入固定液200μl,上机检测。(2)检查两组外周血PBMCs中Treg细胞数量:避光加入FITC-抗人CD3 mAb,PE-抗人CD8mAb,置于CO2细胞培养箱1h,加入同定液,避光1h,然后加入穿膜液,避光1h,再加入PERCP-CY5.5抗人FOXP3孵育2h,加入固定液200μl,上机待测;用Flowjo 7.6软件分析结果。
1.2.3 ELISA测两组外周血血浆中白介素-17(IL-17)、白介素-23(IL-23)、白介素-6(IL-6)、转化生长因子(TGF-β)、白介素-10(IL-10)炎性因子的表达水平:按照试剂盒说明书将标准品对倍稀释,将血浆按一定比例稀释后,将标准品及样品加入抗体包埋的板孔内,37℃下孵育,后洗涤3次,加入检测液A及B液,37℃下孵育,然后加入底物反应液,置于37℃下孵育,最后加入反应终止液。使用酶标仪对实验结果检测。操作方法根据试剂盒说明书进行。
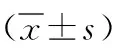
2 结果
2.1 临床资料比较 实验组BMI、BMD、T值显著低于对照组(P<0.05),其余临床资料未见显著差异(P>0.05),见表1。

表1 两组临床资料比较
2.2 Th17、Treg细胞比例比较 实验组外周血Th17细胞比例高于对照组(P<0.05)。实验组外周血Treg细胞比例低于对照组(P<0.05)。见表2。

表2 两组Th17、Treg细胞表达水平比较
2.3 外周血IL-17、IL-23、IL-6、TGF-β、IL-10炎性因子表达水平比较 实验组血浆中IL-17、IL-23、IL-6表达水平均高于对照组,差异有统计学意义(P<0.05)。实验组血浆中TGF-β、IL-10表达水平均低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组细胞因子表达水平比较
2.4 临床资料相关性分析 Spearman相关性分析发现实验组的Th17与IL-17呈正相关(r=0.775,P=0.041),与BMD负相关(r=-0.734,P=0.045);实验组患者Treg比例与BMD、TGF-β均呈正相关(r=0.657,P=0.036;r=0.647,P=0.041),其余指标间无显著相关性。见表4、表5。

表4 实验组Th17细胞与各指标相关性分析

表5 实验组Treg细胞与各指标相关性分析
3 讨论
大多数的研究发现T细胞上存在着雌激素受体,血清中雌激素水平的浓度变化可以使激素与受体结合产生不同的效应信号。绝经后妇女最显著的特征是雌激素水平降低,在体内T细胞上的雌激素受体接收到体内雌激素极度降低的信号后,直接影响T细胞特异亚群的增值、活化[6-7]。根据T细胞分化可知,Th17/Treg细胞功能相互抑制、负向调控。但它们的分化都需要TGF-β,当TGF-β单独存在时初始T细胞向Treg细胞分化,而存在感染或炎症时,IL-6、TGF-β同时增高,可诱导初始T细胞向Th17分化[8]。研究显示,Treg细胞通过负反馈抑制破骨细胞的形成及分化[9],在骨代谢平衡中发挥着至关重要的作用。Foxp3是Treg细胞的重要转录因子,提示产生的Treg细胞可通过分泌TGF-β、IL-10等细胞因子发挥免疫抑制调节作用,而参与抑制破骨,减少骨吸收[10]。本研究结果显示,实验组绝经期女性骨质疏松患者与对照组绝经期无骨质疏松患者相比,实验组Th17显著升高、Treg显著降低;同时,在实验组BMD与Th17呈负相关,与Treg呈正相关。该结果提示在PMOP患者可能存在Th17/Treg平衡失衡。PMOP患者Th17比例上调,Treg比例下降,推测该结果可能是由于Th17可作为主要的促炎性细胞因子大量表达RANKL,RANKL可以作用于破骨细胞前体,从而诱导破骨分化的发生[11]。本研究发现,参与骨代谢的相关细胞因子,如参与Th17细胞分泌或调节的细胞因子IL-17、IL-23、IL-6表达水平显著增高,既往研究结果表明Il-17、IL-23可协助骨破坏发生[12],IL-23、IL-6、IL-17共同存在进一步诱导初始T细胞向Th17细胞分化,使得IL-17大量产生,从而形成一个链式效应,使破骨效应持续,使得骨质疏松进一步加重。本研究中TGF-β、IL-10降低,可能因Treg细胞比例降低致其产生的细胞因子TGF-β、IL-10相应减少。实验组的BMD显著低于对照组,显示实验组的患者骨质疏松情况重,而BMI在实验组显著低于对照组。BMI是国际上常用的衡量人体肥胖程度和是否健康的重要标准,既往研究也发现骨密度与BMI呈正相关关系[13],其原因有研究认为增加体重有助于加强骨骼的强度,延缓骨质疏松的发生和降低OP程度有关[14-15]。
综上所述,实验组外周血中Th17细胞比例增高、Treg细胞比例降低,且Th17相关细胞因子IL-17、IL-23、IL-6表达水平增高,Treg相关细胞因子TGF-β、IL-10表达水平降低,说明在本研究中Th17/Treg失衡,初始T细胞向Th17分化,加重PMOP骨质疏松。同时,BMI可能作为PMOP的危险因素。但本研究纳入的研究样本较少,研究结果尚有局限,后期可进一步加大样本量同时可进一步对PMOP患者的Th17进行阻断观察进一步骨量丢失情况,以期为PMOP的发病机制及临床治疗提供参考依据。
