重型颅脑损伤后多器官功能衰竭发生的危险因素分析
2021-01-09庄仲伟
王 克 魏 亮 王 婷 庄仲伟
1.上海市东方医院吉安医院神经外科,江西吉安 343000;2.上海市东方医院神经外科,上海 200120;3.江西省吉安市吉州区白塘街道社区卫生服务中心预防保健科,江西吉安 343008
颅脑损伤是由于直接暴力或间接暴力所导致的 颅脑组织损伤,患者会出现恶心呕吐、意识障碍、头痛、感觉障碍等临床表现,重型颅脑损伤患者可能出现呼吸循环障碍、脑疝等并发症,进而对患者的生命安全造成较大威胁。多器官功能衰竭是指机体在受到严重损害后出现的两个或以上的器官功能障碍甚至衰竭的综合征[1-3],是ICU 患者死亡的独立危险因素[4]。多器官功能衰竭为重型颅脑损伤患者并发症中比较严重的一种,具有较高的死亡率且预后较差。本研究对重型颅脑损伤后多器官功能衰竭发生的相关危险因素进行总结分析,旨在制订针对性的预防措施以降低多器官功能衰竭发生率、改善预后效果,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2018年12月~2020年6月上海市东方医院吉安医院收治的80例重型颅脑损伤患者的临床资料,其中男52例,女28例;年龄为21~69岁,平均(44.56±5.39)岁;入院时格拉斯哥(GCS)评分为3~8分,平均(5.45±0.66)分;致伤原因:交通事故致伤46例,高空坠落伤17例,跌倒伤8例,暴力伤3例,其他6例;头颅CT 检查显示:广泛脑实质损伤56例,硬膜下血肿12例,硬膜外血肿12例;合并疾病:糖尿病5例,冠心病2例,高血压8例,病毒性肝炎6例,慢性支气管炎3例。纳入标准:①患者均存在明确的颅脑外伤史;②入院时昏迷时间超过6 h 或受伤后24 h因病情恶化再次昏迷时间超过6 h。排除标准:①存在先天畸形、恶性肿瘤的患者;②入院时GCS评分为9~15 分者;③存在严重代谢性疾病、结缔组织疾病的患者;④入院前存在器官功能衰竭者。本研究符合《世界医学协会赫尔辛基宣言》 中的伦理学原则,且经过医院医学伦理委员会审核批准。
1.2 方法
调阅80例患者的病历进行回顾性分析,整理重型颅脑损伤患者的年龄、性别、发病时间等一般资料,统计多器官功能衰竭发生情况,根据患者的各项资料分析导致多器官功能衰竭发生的相关危险因素,观察并计算患者入ICU 24 h 内的急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分,检测血清降钙素原(PCT)水平。
1.3 观察指标及评价标准
①观察80例重型颅脑损伤患者中的多器官功能衰竭发生情况和预后情况,并对相关危险因素(年龄、院时GCS评分、受伤类型、合并大器官损伤、并发感染、合并慢性基础疾病、发生脑疝、大量输血)进行分析;②分析器官功能障碍数同病死率之间的关系;③观察重型颅脑损伤患者的APACHE Ⅱ评分和PCT水平。
1.4 统计学方法
采用SPSS 21.0 统计软件对数据进行处理,计量资料以均数±标准差(±s)表示,采用t 检验,计数资料以百分率表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 多器官功能衰竭发生情况和预后情况分析
80例重型颅脑损伤患者中共死亡26例,死亡率为32.50%;80例患者中共出现多器官功能衰竭24例,发生率为30.00%,其中死亡率为54.17%(13/24);未合并多器官功能衰竭的患者共56例,死亡率为23.21%(13/56)。
2.2 多器官功能衰竭发生的危险因素
重型颅脑损伤后并发多器官功能衰竭的危险因素主要为年龄≥50岁、入院时GCS评分为3~5 分、广泛脑实质损伤、合并大器官损伤、并发感染、合并慢性基础疾病、发生脑疝、大量输血(P<0.05)(表1)。

表1 多器官功能衰竭发生的危险因素
2.3 危险因素数目同多器官功能衰竭发生率的相关性
80例重型颅脑损伤患者中,危险因素数目越多,多器官功能障碍发生率则越高,两者之间成正相关(r=0.617,P=0.012)(表2)。
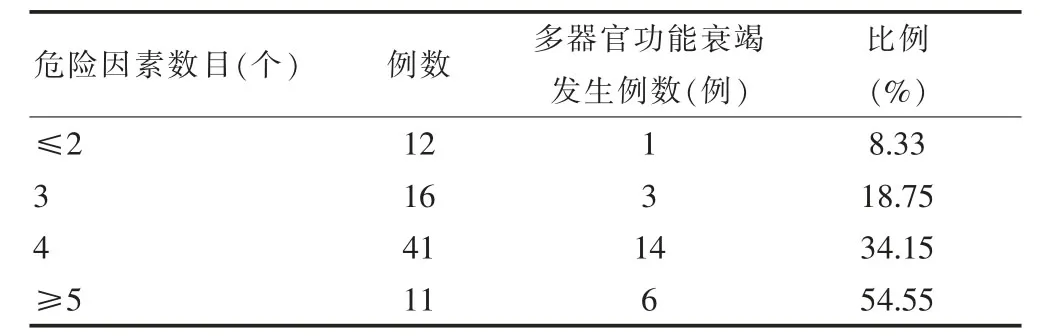
表2 不同危险因素数目多器官功能衰竭的发生情况
2.4 器官功能障碍数与病死率的关系
24例合并多器官功能障碍患者中,发生功能障碍的器官数目越多,病死率则越高,两者之间成正相关(r=0.711,P=0.008)(表3)。
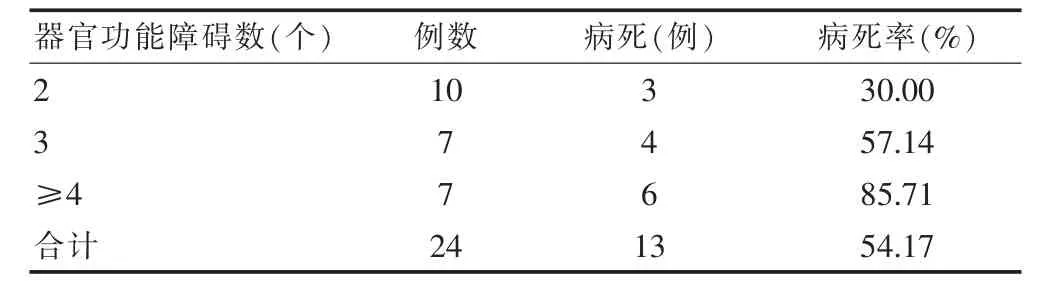
表3 不同器官功能障碍数病死率情况
2.5 APACHE Ⅱ评分和PCT 水平
24例合并多器官功能衰竭患者中,APACHE Ⅱ评分为0~10 分4例,PCT 水平为(4.30±1.16)μg/L;>10~20 分15例,PCT 水平为(7.81±2.35)μg/L;>20 分5例,PCT 水平为(10.91±3.82)μg/L。>20分组的PCT 水平高于>10~20 分组和0~10 分组,>10~20分组的PCT水平高于0~10 分组,差异有统计学意义(t=2.186、3.300、2.851,P=0.042、0.013、0.011)。预后情况:存活11例,PCT 水平为(4.88±1.17)μg/L;死亡13例,PCT水平为(11.92±3.80)μg/L。存活患者的PCT 水平高于死亡组,差异有统计学意义(t=6.356,P=0.001)。
3 讨论
目前,临床上尚未完全明确重型颅脑损伤后出现多器官功能衰竭的发生机制,但认为同多种炎症介质参与的、播散至远隔器官的全身炎症反应综合征存在相关性[5-6]。同时重型颅脑损伤后多器官功能衰竭的发生不仅同炎症失控并级联放大反应存在相关性,还与免疫系统、内分泌系统、神经系统等多个系统和各个器官的病理生理改变密切相关。现代医学虽然能够对某个或多个环节进行干预或阻断,但整个反应过程难以阻止。由于重型颅脑损伤后多器官功能衰竭的病情危重,目前临床上均比较重视该病的危险因素,并进行了一系列的研究。部分学者[7]认为重型颅脑损伤后肺部感染是导致多器官功能衰竭的常见诱因,但随着临床对该病病因病机的进一步研究,认为还存在更多的危险因素。本研究通过重型颅脑损伤后多器官功能衰竭发生的危险因素以及预后,旨在有效防治重型颅脑损伤患者多器官功能衰竭的发生,降低死亡率,改善预后效果。
本研究显示,80例重型颅脑损伤患者中合并多器官功能衰竭24例,多器官功能衰竭患者的死亡率、总死亡率分别为54.17%、32.50%,提示重型颅脑损伤后多器官功能衰竭发生率、死亡率均较高,故临床应对重型颅脑损伤患者的病情严重程度尽早进行客观评估,并采取有效措施预防多器官功能衰竭的发生,以促进患者转归和预后改善。通过分析发现,重型颅脑损伤后并发多器官功能衰竭的危险因素主要有以下几个方面。①年龄≥50岁、合并基础疾病:老年群体、合并慢性基础疾病的患者由于器官存在退行性改变、机体抵抗能力降低等情况[8-9],因此更容易出现并发症,加上重要脏器储备不足且对炎症反应耐受性差[10],多脏器功能衰竭发生风险较高。②GCS评分、广泛脑实质损伤、合并大器官损伤、发生脑疝:上述因素提示重型颅脑损伤患者的病情十分危重,其中低GCS评分、广泛脑实质损伤提示患者存在严重的中枢神经系统损害,合并伤会导致机体负担增加,引起系统性炎症反应综合征[11],进而损害多个器官;脑疝会对脑干功能造成损害,促使自主神经功能紊乱及激素分泌[12],损害靶器官功能,导致多器官功能衰竭发生风险增加。③合并感染:部分重型颅脑损伤患者受到长期昏迷、呼吸机的使用、误吸等因素的影响会导致肺部感染的发生,损害肺功能。④大量输血:大量输血会减少血小板,导致凝血因子缺乏、弥散性血管内凝血的发生,进而增加了多器官功能衰竭发生风险。
本研究还显示,多器官功能障碍发生率会随着危险因素数目的增加而升高,其死亡率会随着器官功能障碍数目的增高而升高;同时随着APACHE Ⅱ评分的增高,合并多器官功能衰竭患者的血清PCT 水平呈现升高趋势,且存活患者的血清PCT 水平更低,提示血清PCT 水平能够对多器官功能衰竭的发生、病情进展以及不良预后进行预测[13],从而为临床防治多器官功能衰竭提供参考。为了预防多器官功能衰竭的发生,针对上述危险因素可采取以下措施。①及时进行手术治疗,在脑疝发生之前将血肿清除,注意控制手术时间以及手术范围,同时积极治疗患者的基础疾病;②针对存在呼吸道梗阻、长期昏迷者,尽早进行气管切开术[14],予以抗感染、清除分泌物、呼吸机,保证通气良好和脑组织氧供充足;③术后应监测肾功能,避免药物损伤肾脏功能[15],防止因急性肾衰竭而导致其他器官进一步衰竭;④注意在符合输血指征的情况下合理控制输血量,密切监测PCT 水平的变化。
综上所述,导致重型颅脑损伤患者出现多器官功能衰竭的危险因素较大,临床应对病情进展进行及时、客观、准确的评价并实施相应的预防措施,减少多器官功能衰竭的发生。本研究未探讨治疗方法对重型颅脑损伤后多器官功能衰竭发生的影响,且样本量较少,需要在今后针对此问题进一步研究。
