中心静脉导管胸腔闭式引流治疗有分隔的结核性胸膜炎疗效观察研究
2021-01-09廖信辉刘晓妮张桂娟赖庆文
廖信辉 刘晓妮 钟 斌 张桂娟 林 海 赖庆文
赣南医学院第一附属医院呼吸内科,江西赣州 341000
结核性胸膜炎是结核杆菌初次入侵机体,进入胸膜腔引起的肺外结核病,临床表现为畏寒、发热、盗汗等全身中毒症状及胸腔积液[1-2]。因胸腔积液中清蛋白含量较高,且保护各种促纤维、促炎细胞因子,持续发展会引起纤维蛋白沉淀,致使胸膜不同程度黏连,形成多房分隔,甚至引起胸膜增厚,导致呼吸困难及肺功能损害,需手术治疗,不利于患者预后[3-4]。胸腔闭式引流是用于气胸、血胸、脓胸及开胸术后引流的一种方法,在疾病治疗中具有重要作用[5]。本研究探讨中心静脉导管胸腔闭式引流治疗有分隔的结核性胸膜炎的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1~6月我院收治的60例有分隔的结核性胸膜炎患者作为研究对象,按照入院时间顺序分为对照组与治疗组,每组各30例。对照组中,女14例,男16例;年龄26~64岁,平均(42.22±7.89)岁;病程2~8年,平均(5.21±1.16年);平均胸膜厚度(3.40±1.15)mm。治疗组中,女13例,男17例;年龄25~66岁,平均(42.27±7.85)岁;病程2~8年,平均(5.23±1.19)年;平均胸膜厚度(3.42±1.14)mm。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:①患者均符合结核性胸膜炎诊断标准[6];②患者彩超或胸部CT 检查提示胸腔积液有分隔;③患者年龄>18岁;④患者对本研究涉及药物耐受;⑤患者自愿签署知情同意书。排除标准:①参与研究前接受过系统的抗结合治疗者;②存在内分泌系统、肿瘤以及消化系统合并症者;③合并严重脏腑功能不全者;④存在凝血、免疫障碍或其他感染性疾病者。
1.3 方法
两组患者均采用2HRZE/4HR 抗结核方案治疗,并采用强的松片(重庆天致药业股份有限公司,国药准字H50020521)晨起顿服,0.5 mg/(kg·d)。①对照组患者采用胸腔穿刺抽液治疗:B超定位,胸腔穿刺抽液体,每次抽出液体小于1000 ml,2~3次/周,抽完后胸腔内注射30 ml 生理盐水+10万单位尿激酶,至积液不能抽出后B超复查。②治疗组患者采用中心静脉导管胸腔闭式引流治疗:常规B超定位,局部皮肤消毒、铺巾、局部浸润麻醉,采用中心静脉导管穿刺针进行胸腔穿刺,抽到积液后将导丝导入胸腔,并将穿刺针拔出,之后沿着导丝送入中心静脉导管,约12 cm,抽出导丝,连接注射器,确认引流通畅于胸壁处进行固定,引流管外端连接引流袋,自然流出积液,初次引流量低于1000 ml,之后夹管,次日再次引流,引流量减少后腔内注入30 ml 生理盐水+10万单位尿激酶,2次/周,至24 h 无胸液流出后B超复查,若胸腔积液量少或无积液,且引流管无积液引出时则拔管。③于患者治疗1、2、3、4 周后复查B超,治疗后1、3、6个月复查胸部CT,观察患者胸水吸收及胸膜肥厚情况。
1.4 观察指标及评价标准
比较两组患者的临床疗效、积液消失时间、住院时间、不良反应(包括胸膜反应、气胸、出血)总发生率及胸膜增厚发生率。
①疗效判断标准。显效:胸腔积液完全消失,无胸膜肥厚粘连;有效:胸腔积液消失,但发生胸膜粘连或肥厚;无效:胸腔积液消失后再次出现,或胸腔积液尚未完全消失,形成包裹性积液[7]。总有效率(%)=(显效+有效)例数/总例数×100%。②积液消失时间。穿刺抽液: 最后抽液后72 h,B超显示不能抽液;置管引流:引流管无积液流出,且夹闭引72 h后B超复查提示不能抽液。③胸膜增厚。最后引流之后6个月胸膜厚度较曾经胸膜最厚处高5 mm 以上。
1.6 统计学方法
采用SPSS 20.0 统计学软件进行数据分析,符合正态分布的计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,两组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗总有效率的比较
治疗组患者的治疗总有效率高于对照组,差异有统计学意义(P<0.05)(表1)。
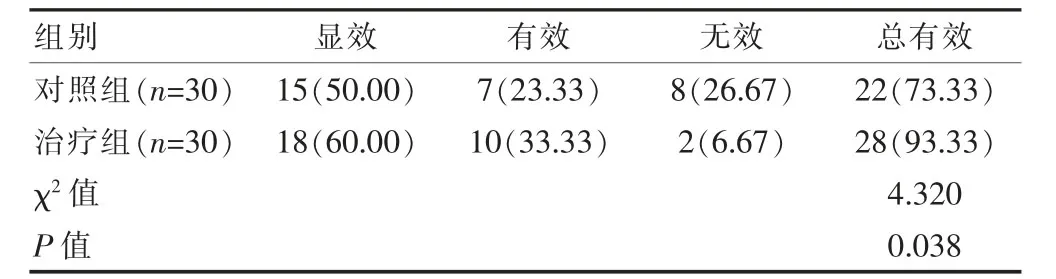
表1 两组患者临床疗效的比较[n(%)]
2.2 两组患者积液消失时间及住院时间的比较
治疗组患者的积液消失时间及住院时间均短于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者积液消失时间及住院时间的比较(d,±s)
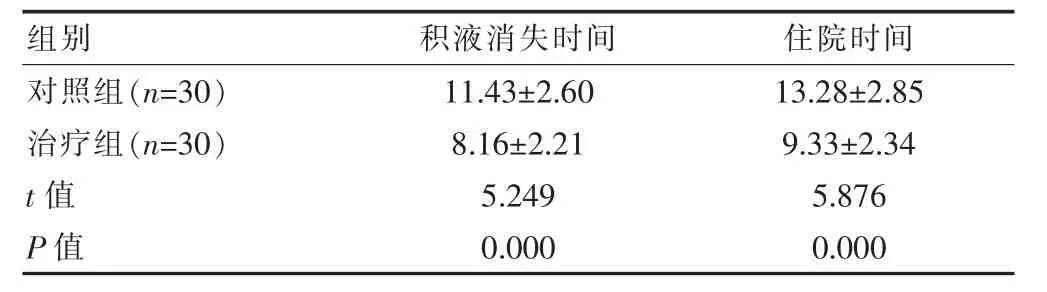
表2 两组患者积液消失时间及住院时间的比较(d,±s)
组别 积液消失时间 住院时间对照组(n=30)治疗组(n=30)t 值P 值11.43±2.60 8.16±2.21 5.249 0.000 13.28±2.85 9.33±2.34 5.876 0.000
2.3 两组患者不良反应总发生率及胸膜增厚发生率的比较
治疗组患者的不良反应总发生率及胸膜增厚发生率均低于对照组,差异有统计学意义(P<0.05)(表3)。
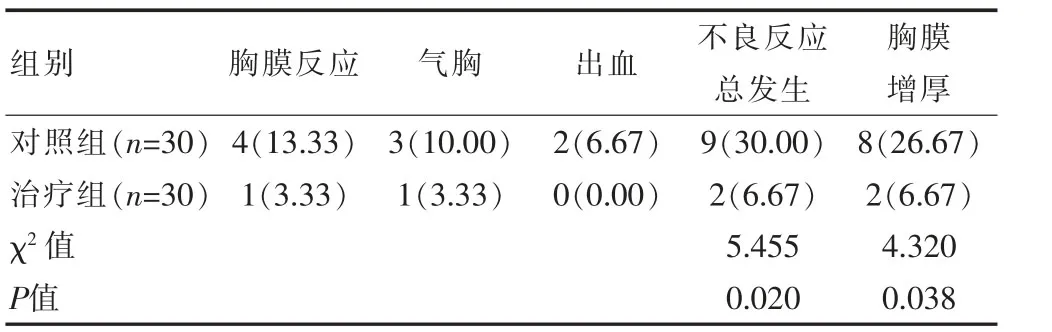
表3 两组患者不良反应总发生率及胸膜增厚发生率的比较[n(%)]
3 讨论
胸腔积液是结核性胸膜炎的典型表现,胸膜对结核毒素有高度反应,结核杆菌侵袭胸膜后,致使机体的变应性增高,进而引起渗出,导致胸腔积液及相关症状[8-9]。临床需尽快排净胸腔积液,以解除肺脏血管压迫,改善患者循环及呼吸功能,增强治疗效果[10-11]。
胸腔穿刺抽液是治疗胸腔积液的传统方法,可通过反复抽液解除积液引起的相关症状[12-13]。但反复进行胸腔穿刺会增加操作创伤,且抽液操作时会使患者胸腔内压力短时间内大幅度降低,极易引起循环障碍,导致气胸,不仅增加患者的痛苦,还不利于基础疾病的治疗,延长患者的治疗时间[14-15]。本研究结果显示,治疗组患者的治疗总有效率高于对照组,差异有统计学意义(P<0.05)。治疗组患者的积液消失时间及住院时间均短于对照组,差异有统计学意义(P<0.05)。治疗组患者治疗期间的不良反应总发生率及胸膜增厚发生率均低于对照组,差异有统计学意义(P<0.05)。提示中心静脉导管胸腔闭式引流在有分隔的结核性胸膜炎治疗中具有较高的应用价值,能够促进积液消失,增强治疗效果,促进患者恢复。中心静脉导管胸腔闭式引流是通过胸腔置入导管进行持续引流,只需进行单次有创操作,且胸腔引流速度均匀、缓慢,能够有效预防积液短时间内大量减少导致的胸腔压力下降,降低胸膜反应、气胸、出血的发生率,还能够充分引流,尽早清除胸腔积液,降低胸膜增厚的发生风险,增强治疗效果,缩短住院时间[16-18]。同时,植入胸腔内的引流管较细,且机体相容性好,能够减轻不适感及对其他组织器官的影响,在体弱或老年患者中适用度更高[19-20]。此外,本研究在两组患者中均同时采用尿激酶腔内注射治疗,不仅能够增强治疗效果,还可排除因治疗药物不同导致的的结果差异,提高研究结果的可信度。
综上所述,在有分隔的结核性胸膜炎患者中采用中心静脉导管胸腔闭式引流治疗效果显著,不良反应少,能够促进积液消失,预防胸膜增厚,缩短住院时间。
