女性出口梗阻型便秘患者的肛门测压特点研究及分析
2020-12-30王蓓蓓
王蓓蓓
便秘是临床常见病多发病,临床表现以排便次数减少、粪便量少、粪便性状干结、排便无力、排便不尽感等为主。研究数据显示我国的便秘发生率为2.5%~13.0%,随着年龄的增加便秘的发生率呈上升趋势,在我国的北方地区高于南方地区,多以中老年妇女常见,统计显示中老年妇女发生便秘的的主要原因为出口梗阻型便秘、慢性传输便秘和肠易激综合征,其中出口梗阻型便秘(outlet obstruction constipation,OOC)的发病率较高,约占70%,该病主要的临床特点为患者自觉排便无力,排便后不尽感、肛门重坠等,对患者进行肛门指检可在肛管、直肠内发现残余粪便,女性便秘患者的高发病率与自身的解剖学特点和心理特性相关,盆底肌功能障碍、盆腔器官脱垂是出口梗阻型便秘发生的重要因素[1]。目前对于慢性便秘患者的肛门动力学检查一直是医学检验的热点,传统的排便造影、结肠传输实验、钡餐造影只能是粗略的记录一下肛门直肠部位的运动情况,但是对于肛门直肠的详细的病理生理改变还需要借助于肛门直肠腔内的测压系统来完成,本文应用高清3D 肛门测压系统观察女性妊娠分娩情况与直肠压力和肛门松弛率,以期为临床诊治出口梗阻型便秘便秘患者提供更多依据,现报告如下。
1 资料与方法
1.1 一般资料 此次临床研究纳入2019 年1 月~2020 年5 月本院门诊及病房接受治疗的60 例出口梗阻型便秘患者,根据有无孕产史将患者分为有孕产史组和无孕产史组,每组30例。无孕产史组年龄24~65岁,平均年龄(41.8±10.5)岁;病程7 个月~3 年,平均病程(19.7±4.9)个月。无孕产史组年龄24~65 岁,平均年龄(41.6±11.8)岁;病程8 个月~3 年,平均病程(20.1±5.1)个月。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 西医诊断标准:采用罗马Ⅳ诊断标准诊断前症状:至少出现6 个月,近3 个月满足以下标准:反复发作的腹痛,最近3 个月内平均发作至少1 d/周,合并以下2 条及以上:①腹痛和排便相关;②发作时伴有排便频率改变;③发作时伴有大便性状(外观)改变。以下症状支持肠易激综合征(IBS)的诊断:①排便频率异常:每周排便<3 次或每天排便>3 次;②排便性状异常:块状便/硬便或糊状便/水样便;③排便费力;④排便急迫感或排便不尽感;⑤排黏液便;⑥腹胀。同时符合功能性便秘和(或)IBS 便秘型的患者。
1.3 排除标准 ①有肠道外伤、手术病史的患者;②剖宫产患者;③语言理解能力及表达能力差者;④倡导及全身器质性疾病者;⑤内分泌疾病的患者;⑥脑血管疾病、神经系统疾病患者;⑦结肠功能运输试验阳性者。
1.4 研究方法 观察检测两组患者的直肠压力情况和肛门肛门松弛率,具体方法:①直肠指诊:医生手消毒后佩戴手套将涂有液体石蜡油右手食指缓慢进入患者直肠,患者放松时分静息下的直肠压力,此压力分为正常、升高和减低3 个等级。后嘱患者做收缩肛门的动作,医生感受患者肛门的收缩是否正常,收缩运动分为分为:缩窄正常、缩窄力量不足缩窄过强3 个等级。进一步嘱患者持续收缩直肠肛门,另一只手初诊患者下腹部,评估患者腹部收缩情况,嘱患者做排便动作,放于患者直肠内的右手用来评估患者做排便动作时直肠压力有无升高、是否有盆隔下降以及肛管在排便动作时是否能有效放松,同时左手在下腹部感受腹部是否能在排便时正确用力。次动作嘱患者重复次,以便保证患者充分理解检查者的意思,使检查者可以得到较为准确的结果;②肛门指尖后应用美国ManoScan360 高分辨率肛门直肠测压仪测定肛门收缩压和肛门松弛率,嘱患者清洁灌肠后左侧卧位,将探头插入患者的直肠和肛管部位,记录患者的肛门静息压力和肛门收缩压:嘱患者收缩肛门,肛门括约肌收缩时的1 s 内的压力平均值,即肛门收缩压;记录患者的肛门松弛率:通过记录患者的肛门残余压和肛门静息压力计算肛门松弛率=(1-肛管残余压力/肛门静息压力)×100%;③记录模拟排便时的直肠压力:嘱患者做排便动作记录患者模拟排便时的直肠压力。
1.5 观察指标 比较两组肛门静息压力、肛门收缩压、肛门松弛率,直肠压力、持续收缩最长时间。
1.6 统计学方法 采用SPSS19.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组肛门静息压力、肛门收缩压、肛门松弛率比较 有孕产史组患者的肛门静息压、肛门收缩压均低于有孕产史组,肛门松弛率高于有孕产史组,差异具有统计学意义(P<0.05)。见表1。
表1 两组肛门静息压力、肛门收缩压、肛门松弛率比较()
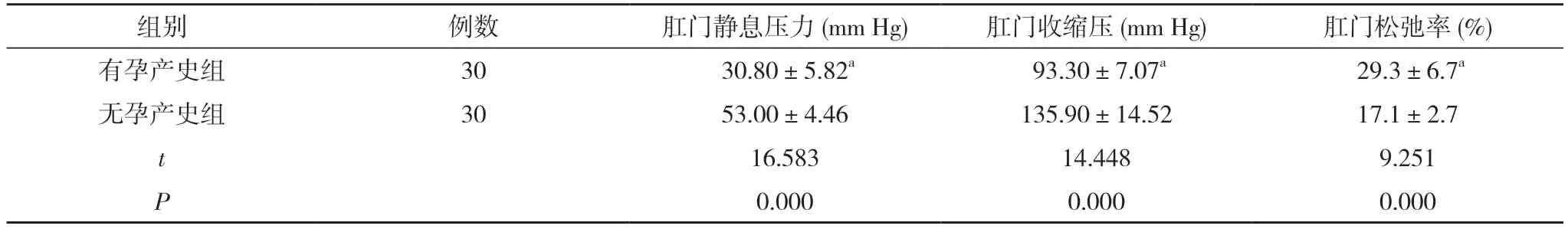
表1 两组肛门静息压力、肛门收缩压、肛门松弛率比较()
注:与无孕产史组比较,aP<0.05
2.2 两组直肠压力、持续收缩最长时间比较 有孕产史组患者直肠压力低于无孕产史组,差异具有统计学意义(P<0.05);有孕产史组持续收缩最长时间与无孕产史组比较,差异无统计学意义(P>0.05)。见表2。
表2 两组直肠压力、持续收缩最长时间比较()

表2 两组直肠压力、持续收缩最长时间比较()
注:与无孕产史组比较,aP<0.05
3 讨论
肛门直肠测压技术是目前广泛应用的安全、操作简单、无创伤的检查方法,近年来高分辨率的肛门直肠测压技术在便秘的诊断中发挥了重要的作用,该项技术目前还被辅助应用于出口梗阻型便秘的生物反馈治疗方面。由于其准确性和清晰度明显提升,准确的判断了肛门直肠功能,对疾病的研究提供了更多的生物学依据[2]。正常的排便过程是需要足够的排便力联合协同耻骨直肠肌群、肛门内、外肌群的松弛协调完成。足够的排便力由腹肌收缩进而直肠内压力升高,对直肠内的粪便产生足够的推动力,加之耻骨肌群、肛门内外肌群的舒张使肛门直肠较大改变,形成低阻力官腔,促进粪便的排出。当患者的上述排便过程的任一环节出现改变就有可能造成便秘的发生。出口梗阻型便秘是不能够产生足够的推动力,或者是盆底、肛门周围的肌肉群调节功能障碍[3,4]。本文选取2019 年1 月~2020 年5 月于本院门诊及病房接受治疗的60 例出口梗阻型便秘患者,进行肛门测压,研究显示:有孕产史组患者的肛门静息压和肛门收缩压均低于无孕产史组,差异有统计学意义 (P<0.05)。考虑妊娠后期子宫的增大及体内激素的波动使得盆底肌肉的膨胀、松动以及严重可以导致部分肌纤维的断裂和会阴部位的神经损伤,使得腹部肌肉、肠壁肌肉群收缩乏力,使排便的推动力降低。研究中还发现有孕产史的出口梗阻型便秘患者的严重程度更高,进一步支持了上述的研究结果,因此临床治疗上对于推动力不足的便秘患者临床治疗中应用渗透性腹泻剂或刺激性排泄药物往往会增加患者的痛苦,临床治疗此类患者往往选用生物反馈方法和手术方法等,生物反馈疗法是通过对患者的排便动作的持续强化练习、调节排便肌群的协调性,解决梗阻的根本病因,但是生物反馈疗法的效果仍不能十分令人满意,同样手术治疗出口梗阻型便秘患者的术后3 年的复发率及并发症发生率约为18%和17%,也不能完全达到理想的治疗效果,因此该病的诊治仍是目前研究热点[5]。
综上所述,直肠肛管测压是一种安全性较好的评估肛门括约肌功能的客观方法,无孕产史患者的出口梗阻型患者的直肠压力、肛门收缩压、肛门松弛率均优于有孕产史患者,对于女性出口梗阻型便秘的诊断及治疗具有一定的指导意义。
