妊娠期血清钙、磷、25(OH)D浓度与产后出血的相关性分析
2020-10-12张静
张 静
河南省郑州市第二人民医院 450000
产后出血(Postpartum hemorrhage,PPH)是分娩期严重的并发症,多发生在胎儿娩出后2h内。据文献数据[1],截至2015年,PPH占孕产妇死亡原因构成比例的21.1%,高居榜首。PPH的发病原因主要为子宫收缩乏力、软产道裂伤、胎盘因素及凝血功能障碍,各病因均存在相应的危险因素。钙、磷是人体内含量最多的两种电解质,具有广泛的生理功能,维持孕妇体内正常的钙、磷水平可保证孕妇正常的身体需要及腹中胎儿的健康[2]。此外,相关文献显示[3],钙离子是影响子宫收缩乏力的重要因素之一,其浓度与PPH密切相关。维生素D(Vitamin D,VD)是一种脂溶性维生素,其主要作用是调节人体的钙、磷代谢,促进肠内钙、磷吸收及骨质钙化,维持机体血清钙、血磷水平的平衡。VD在体内主要以25羟维生素D[25-hydroxyvitamin D,25(OH)D]的形式存在,25(OH)D常被用作评估机体VD水平的一项重要指标。已有大量研究显示[4],孕妇的VD缺乏或不足会导致钙的吸收和利用降低,胎儿出现佝偻病、骨软化症等疾病风险上升,还会增加孕妇罹患妊娠期糖尿病的风险。然而,目前关于孕妇VD水平与PPH相关性的研究报道较少。因此,本研究分析孕妇妊娠期血清钙、磷、25(OH)D浓度与PPH的相关关系,为临床预防、控制PPH提供资料。
1 资料与方法
1.1 一般资料 选取2018年2月—2019年2月于本院妇产科收治并诊断为PPH的孕妇93例为研究对象,纳入PPH组,平均年龄(26.58±3.12)岁。纳入标准:(1)PPH判定标准[5]:产妇分娩后24h内,阴道出血量>500ml;(2)年龄<35岁,均为自然分娩、单胎,产次<3次;(3)本研究经院医学伦理委员会审核,获得患者及家属的知情同意。排除标准:(1)巨大胎儿;(2)妊娠期严重并发症孕妇;(3)合并内科疾病、凝血功能障碍的孕妇。另选取本院同期收治的无PPH正常孕妇100例,作为对照组,平均年龄(26.18±3.47)岁,所有孕妇年龄均<35岁,自然分娩、单胎,产次<3次,经检查无妊娠期并发症、内科疾病及凝血功能障碍等。
1.2 观测指标 收集所有研究对象的临床一般资料,包括年龄、产时身体质量指数(Body mass index,BMI)、孕次、妊娠时间等资料。于所有孕妇分娩前,采集空腹静脉血,低温离心5min(2 000r/min),将样本保存于-80℃待检。孕妇的血清钙、磷浓度均采用全自动生化分析仪(日立全自动生化分析仪7600型)检测,25(OH)D浓度则以酶联免疫法(检测试剂盒购自英国IDS Ltd公司)检测,所有操作均严格遵循说明书要求。血清钙正常参考值范围为2.25~2.75mmol/L,血清钙<2.25mmol/L即为低钙。血清磷正常参考值范围为0.97~1.62mmol/L,血清磷<0.97mmol/L即为低磷。血清25(OH)D<50nmol/L时为VD缺乏状态,50nmol/L≤血清25(OH)D≤75nmol/L时为VD不足状态,血清25(OH)D>75nmol/L时为VD充足状态。

2 结果
2.1 两组孕妇一般资料对比 孕妇发生PPH与血清钙、25(OH)D水平相关。此外,PPH组孕妇中出现低钙(血清钙<2.25mmol/L)情况的孕妇占17.20%,显著高于对照组的7.00%(t=4.780,P=0.029);而两组孕妇VD缺乏[25(OH)D<50nmol/L]情况,经比较差异无统计学意义(t=1.857,P=0.173)。详见表1。
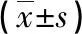
表1 两组孕妇一般资料对比
2.2 Logistic分析影响PPH发生的危险因素 Logistic回归模型显示,血清钙(OR=0.702,P=0.042)、25(OH)D(OR=0.900,P=0.040)均与PPH相关(P<0.05),是PPH发生的影响因素。详见表2。

表2 Logistic分析影响PPH发生的危险因素
2.3 血清钙和25(OH)D浓度与PPH之间的相关性分析 采用Pearson相关性分析后发现,孕妇的血清钙、25(OH)D两项指标水平均与PPH呈负相关(P<0.001),详见表3。
2.4 ROC分析血清钙、25(OH)D浓度对PPH的预测价值 血清钙、25(OH)D的AUC分别为0.791、0.736,血清钙、25(OH)D对PPH的预测具有较高的价值。两项指标联合时,AUC达到了0.856,较单一指标均显著上升(P<0.05),详见图1、表4。

表3 血清钙和25(OH)D浓度与PPH之间的相关性分析

图1 血清钙和25(OH)D浓度预测PPH的ROC曲线

表4 血清钙和25(OH)D浓度对PPH的诊断特性
3 讨论
近年来,PPH是我国乃至全球孕产妇死亡的主要原因。分析孕妇的各项代谢指标有助于预防PPH的发生,然而关于妊娠期血清钙磷、25(OH)D水平与PPH的相关性研究较少。鉴于此,本研究对比了PPH孕妇与无PPH正常孕妇的血清钙、磷、25(OH)D水平,旨在探讨其与PPH的相关性。
本研究结果显示,两组孕妇的血清磷含量差异并不显著;PPH组孕妇的血清钙浓度显著低于对照组孕妇,且PPH组孕妇中出现低钙情况较对照组更为严重,表明血清钙在孕妇的机体代谢中可能发挥重要的作用。胎儿在发育成熟期间,需要依赖母体为其提供各种营养物质,因此妊娠期妇女除了要保证自身钙、磷的足量摄入外,还要保证胎儿的供给[6]。若孕妇在妊娠期缺钙,会导致孕妇出现骨质疏松等疾病,而腹中胎儿也可能会出现先天性佝偻病等。钙、磷代谢对细胞的增长、分化及免疫功能均有十分重要的作用,近年来越来越多的学者开始关注孕妇分娩前血清钙浓度与PPH的关系。本研究Logistic分析显示,血清钙是PPH的影响因素。钙离子是子宫收缩的必需物质之一,其对于子宫肌肉收缩尤为重要[7]。通常,孕妇的血清钙浓度较正常人低,且在分娩期孕妇的血清钙浓度会处于最低值,孕期中胎儿的骨骼形成需要大量的钙,一旦孕妇的血清钙浓度低于一定水平,细胞钙离子通道就会无法开放,使得肌纤维蛋白、肌凝蛋白的结合点无法结合,从而引起子宫平滑肌收缩乏力等症状,继而造成PPH等严重后果。此外,本研究采用Pearson相关性分析结果显示,血清钙浓度与PPH呈显著负相关,表明血清钙浓度确实与PPH关系密切,维持孕妇妊娠期的血清钙含量对预防PPH可能有重要的积极意义。张红英等[8]研究显示,分娩时钙剂辅助应用于产妇有助于提高孕妇血清钙浓度,从而大大地降低PPH发生的风险,从侧面印证了血清钙浓度与PPH密切相关,提示血清钙离子浓度下降会诱发PPH,推测其原因与诱发宫缩乏力有关。
25(OH)D是VD代谢的中间产物,其具有浓度高、稳定性好、半衰期长等优势,常被用作一项标志物来反映机体的VD水平。本研究结果显示,PPH组孕妇的25(OH)D浓度显著低于对照组,差异具统计学意义,但两组孕妇的VD缺乏情况差异不显著。当孕妇体内的VD缺乏或不足时,会降低机体内钙的吸收利用率,同时还会增高孕妇罹患妊娠糖尿病等疾病的风险。本研究结果显示,25(OH)D也是发生PPH的一项影响因素,表明PPH的发生可能也与孕妇VD水平有关。蔡满红等[9]通过测定孕妇体内的25(OH)D水平,发现孕妇中VD缺乏现象较为普遍,且PPH产妇的25(OH)D水平显著低于产后正常产妇,提示VD缺乏在PPH中具有一定的意义,补充VD对于妊娠期孕妇是十分有必要的。本研究进一步分析25(OH)D水平与PPH的相关性发现,孕妇的25(OH)D指标水平与PPH呈显著负相关。此外,本研究对比发现,血清钙及25(OH)D对于预测PPH的发生具有较高的价值,且与单一指标相比,联合血清钙及25(OH)D的预测价值更高,表明两项指标联合可以提高预测PPH的精确度,对PPH的预防具有积极意义。季景环等[10]经单因素Logistic回归分析发现,血清钙、25(OH)D浓度均是影响正常阴道分娩产妇出现PPH的单因素,其浓度越低,发生PPH的概率越大,也从侧面证实了妊娠期孕妇补充VD对于预防PPH有积极意义。
综上所述,在正常阴道分娩的孕妇中,血清钙、25(OH)D指标水平降低是PPH发生的独立危险因素,且与PPH存在负相关关系,血清钙、25(OH)D联合检测对于预测PPH具有较高的价值。
