计划性脱机与经验性脱机在ICU脑出血患者中的应用比较
2020-10-09杨鑫杨金连符会涛
杨鑫 杨金连 符会涛


[摘要] 目的 比较计划性脱机与经验性脱机在重症监护室(ICU)脑出血患者中的应用效果。 方法 选取安徽省亳州市人民医院ICU 2018年1月—2019年12月收治的脑出血患者150例,按随机等分法分为经验组与计划组,每组75例。经验组采用经验性脱机,计划组采用计划性脱机。比较两组脱机成功率、通气时间及住院时间,统计两组并发症发生率。 结果 计划组预计脱机时的机械通气时间、全过程机械通气时间、ICU入住时间以及住院时间短于经验组,脱机成功率、脱机耐受率均高于经验组,并发症总发生率低于经验组,差异有统计学意义(P < 0.05)。 结论 与经验性脱机比较,计划性脱机的并发症发生率低,脱机成功率高,值得推广。
[关键词] 计划性脱机;经验性脱机;重症监护科;脑出血
[中图分类号] R000 [文献标识码] A [文章编号] 1673-7210(2020)08(a)-0090-04
[Abstract] Objective To compare the effect of planned offline and empirical offline in patients with intensive care unit (ICU) cerebral hemorrhage. Methods A total of 150 patients with cerebral hemorrhage who admitted to the ICU of Bozhou People′s Hospital from January 2018 to December 2019 were selected and they were divided into the experience group and the planning group according to the random equalization method, with 75 cases in teach group. The experience group adopted experiential offline while the planning group adopted planned offline. The success rate, ventilation time and hospitalization time of the two groups were compared, and the incidence of complications was counted. Results In the planning group, the estimated mechanical ventilation time, full-process mechanical ventilation time, ICU stay time, and hospital stay were shorter than those in the experience group. The success rate and tolerance rate of the offline group were higher than those in the experience group. The total incidence of complications rate was lower than the experience group, and the difference was statistically significant (P < 0.05). Conclusion Compared with empirical offline, the complication rate of planned offline is low, and the success rate of offline is high, which is worthy of promotion.
[Key words] Planned offline; Empirical offline; Intensive care unit; Cerebral hemorrhage
近年来,我国脑出血患病率呈逐年增加趋势,是脑卒中各类型中致残率、病死率最高的类型之一。脑出血是指非外伤性脑实质内血管破裂引起的出血,占全部脑卒中的20%~30%,急性期病死率高达40%[1]。脑出血病情危重、起病急,在进入医院重症监护室(ICU)后,常需机械通气。机械通气是ICU一项常用的治疗措施,但通气期间易损害患者的生理、心理功能,带来高额的治疗费用,并会导致呼吸机相关性肺损伤、住院时间延长等[2-3]。尤其是患者病情稳定、呼吸好转后,如何使患者安全撤离呼吸机成为医务工作者重点关注问题。脱机是指机械通气患者缓慢适应离开通气、减少通气的过程,大部分通气患者在脱机后,能很快恢复自主呼吸,仍有20%~30%患者出现脱机困难,甚至伴严重呼吸机依赖[4-5]。当前脱机时机存在极大的随意性,多依据临床医师经验进行脱机,争取缩短机械通气时间,可有5%~8%患者拔管失败,在神经科或内科失败率高达17%[6]。计划性脱机是现今机械通气期间常实施方案,以临床筛选及自主呼吸能力测试为依据,进而评估患者是否具备撤机条件[7]。本研究特对ICU脑出血患者分别采用计划性脱机与经验性脱机,比较其具体差异,以此为脱机选择提供依据,现报道如下:
1 资料与方法
1.1 一般资料
本研究经过安徽省亳医院州市人民医学(以下简称“我院”)医学伦理委员会审批标准。纳入标准:①符合《中國脑出血诊治指南(2014)》[8]中脑出血标准所有患者;②在ICU机械通气时间>48 h;③病情稳定,逐渐转入脱机阶段;④自发性脑出血;⑤患者及家属对研究持知情态度,签署同意书。排除标准:①转入ICU前已进行机械通气;②对机械通气出现依赖,且>2周;③入ICU机械通气24 h内死亡者;④意识障碍、认知异常者;⑤伴阻塞性肺疾病、支气管畸形等肺部疾病;⑥颅脑损伤出血和蛛网膜下腔出血及脑干出血。剔除标准:①研究资料不完整者;②参与其他研究者;③拒绝参与研究者。纳入我院2018年1月—2019年12月收治的ICU脑出血患者150例。按随机等分法分为经验组与计划组,每组75例。两组年龄、急性生理与慢性健康(APACHEⅡ)评分、性别、基础疾病比较,差异无统计学意义(P > 0.05),具有可比性。见表1。
1.2 脱机方法
经验组采用经验性脱机,由主治医师、副主任医师对患者病情进行评估,依据病情变化确定脱机时间。
计划组采用计划性脱机,患者插管呼吸机后,每日早晨行脱机筛查,若患者出现以下几种情况,则考虑进行3 min自主呼吸试验,并进行脱机:①脑出血疾病以改善或治愈;②血氧分压(PaO2)≥60 mmHg,吸氧浓度(FiO2)≤0.4,氧合指数(PaO2/FiO2)≥150;③呼吸末正压通气(PEEP)≤5 cmH2O(1 cmH2O=0.098 kPa);④体温≤38℃;⑤未使用多巴胺、小剂量镇静药物或血管升压药物;⑥每分钟通气量≤1 L/min,呼吸频率(RR)≤30次/min;⑦能主动用力咳嗽;⑧心率≤100次/min;⑨收缩压≥90 mmHg。
当患者满足以上条件后行3 min自主呼吸试验(SBT),若出现以下几种情况:①浅快呼吸指数(RSBI)≤105,气道闭合压(P0.1)≤4 cmH2O;②RR 9~35次/min;③自主呼吸潮气量(VT)≤4 mL/kg;④末梢血氧饱和度(SpO2)≥90%;⑤心率≤140次/min;⑥无心律失常。若患者出现以上条件,即可停止自主呼吸试验,试验成功考虑撤机。若失败者,给予试验前通气模式及参数,第2天再次评估,再次脱机试验。或患者有重度心肺疾病或通气时间≥7 d,使用PSV方法脱机,其余患者使用T管试验。T管脱机试验:①心率≥35次/min;②SpO2≤90%,持续30 s;③心率≥140次/min;④有心律失常;⑤收缩压≥180 mmHg;即需要停止T管试验。若患者耐受T管试验≥2 h,患者则可考虑拔管。
患者拔管后48 h内出现以下几种情况,即可需要再次机械通气:①动脉血二氧化碳分压(PaCO2)≥50 mmHg;②PaO2≤60 mmHg;③心率≥30次/min;④心率≥135次/min;⑤辅助呼吸机过度活动;⑥伴有心律失常、休克等症状。
1.3 观察指标
由专人负责及记录患者恢复情况,①比较两组患者全过程机械通气时间、ICU入住时间以及住院时间,记录患者预计脱机时的机械通气时间;②比较两组患者通气期间脱机成功率以及脱机耐受率;③比较两组患者机械通气期间相关并发症发生率,包括呼吸机相关性肺炎、气管切开、48 h内再插管、机械通气 >21 d等。
1.4 统计学方法
采用SPSS 20.0统计学软件对所得数据进行统计分析。计量资料以均数±标准差(x±s)表示,所有计量数据符合正态分布,采取t检验;计数资料用百分比率(%)表示,采取χ2检验。以P < 0.05为差异有统计学意义。
2 结果
2.1 两组恢复期间相关时间比较
计划组预计脱机时的机械通气时间、全过程机械通气时间、ICU入住时间以及住院时间均短于经验组,差异均有统计学意义(均P < 0.05)。见表2。
2.2 两组通气期间脱机成功率以及脱机耐受率比较
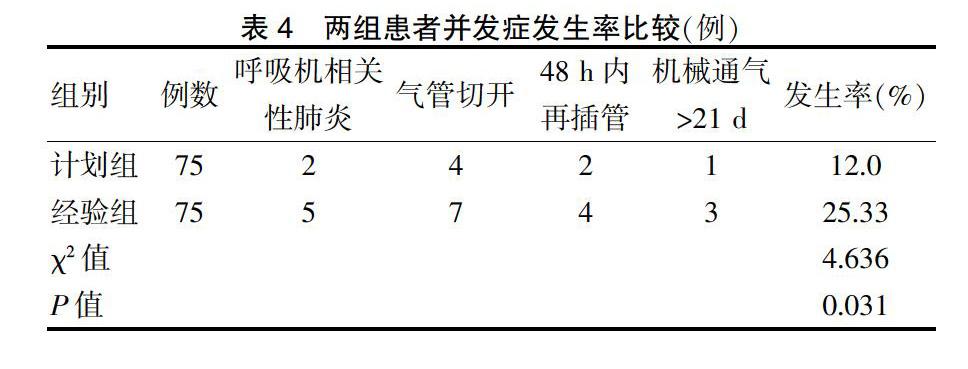
2.3两组并发症发生率比较
3 讨论
机械通气是重症医学科主要治疗手段,尤其是现代社会进展以及人口老龄化发展,使机械通气的使用率不断增加。脑出血是严重的脑血管疾病类型之一,多数患者病情危重,失去自主呼吸,肺部顺应性下降,出现以呼吸困难、低氧血症等表现的急性呼吸衰竭,进而在转入ICU后需尽快使用机械通气治疗[9-10]。机械通气能够挽救患者生命,但有创通气仍会诱发各种并发症,甚至产生高额治疗费用。脑出血患者呼吸状况改善、病情稳定后,可以考虑进行脱机试验,恢复自主呼吸。但脱机的过程复杂,有20%机械通气患者脱机困难,影响患者恢复效果[11-12]。
在进行脱机试验时,由于机械通气患者在进行脱机时,其过程较为复杂,且脱机时间具有极高的随意性,常根据临床医师的经验及判断确定脱机时机。有研究[13]指出,临床医师需确定呼吸机撤离的时间及速度,在最短时间内撤离通气机。尽可能缩短通气时间,及时脱机能够缩短重症医学科患者的住院时间,降低住院病死率。但经验性脱机仍存在一定争议,有15%脱机患者48 h内需再次插管,且拔管失败率高[14-15]。因此确定最佳的脱机时间及参数,采用计划性脱机,以此改善通气效果,降低脱机失败率。ICU脑出血患者脱机时采用计划性脱机时,若病情稳定,可在每日清晨有效评估脱机情况,待具备相应脱机条件后,可进行相应的脱机准备。一般脱机入选标准:患者病情稳定,导致呼吸衰竭的病因控制,血流动力学稳定,呼气末正压通气<5 cmH2O,氧合指数>200,未使用镇静鎮痛药物[16]。本研究中,计划组患者预计脱机时的机械通气时间、全过程机械通气时间、ICU入住时间以及住院时间短于经验组,差异有统计学意义(P < 0.05)。研究发现,ICU脑出血患者机械通气期间使用计划性统计,能够显著缩短患者机械通气时间,且患者过早恢复自主呼吸,有助于恢复患者病情,缩短其住院时间。其结论与连运兴等[17]研究结论相一致。
ICU脑出血患者脱机前需重点评估患者神经系统,确保患者意识情况良好,呼吸频率恢复,无电解质异常,脱机前未使用镇静、肌松等药物,睡眠过程中未出现呼吸暂停等情况;同时确定患者的呼吸系统是否得以改善,比如无气道阻力升高、肺顺应性降低、胸腔积液等症状,有无呼吸肌疲劳、呼吸衰竭;另外老年患者在脱机期间是否出现心力衰竭,监测心率、痰液性状、肺部湿啰音变化,严格遵循脱机原则,给予强心、利尿、扩血管药物等处理,必要时使用无创通气缓解呼吸机疲劳,减少耗氧量。目前常用的脱机指标包括临床症状和体征、呼吸功能力学(呼吸频率、分钟通气量、潮气量、气道阻力、最大吸气负压等)、血气分析指标(血氧饱和度、动脉血气分析、分流率、氧供量等),但这些参数单独评价脱机的成功率。因此在计划性脱机时加用自主呼吸试验,适当增加患者呼吸做功[18-21]。测量患者P0.1时,即在功能残气位关闭气道,测定吸气开始0.1 s时的气道压力值,可反映中枢驱动的功能,确定有无压力变化,但不受气道阻力、肺部顺应性、肺牵张反射功能等因素的影响。若呼吸肌负重增加、呼吸中枢代偿性增强、呼吸肌受损等因素均会升高P0.1水平,预示患者脱机失败[22]。本研究中,计划组脱机成功率、脱机耐受率均高于经验组,并发症发生率低于经验组,差异有统计学意义(P < 0.05)。研究提示,ICU脑出血患者机械通气使用计划性脱机时,与经验性脱机比较,能够提高患者脱机成功率,降低通气以及脱机时的并发症发生率。
对脱机困难患者,多建议采用气管切开术进行治疗,而气管切开能够提高吸痰的便利性,改善患者的舒适性,但仍没有足够的证据确定早期气管切开有利于改善病情。随着对呼吸机通气模式、肺呼吸生理学、肺保护对策等具体指标进行深入研究后,仍存在较高的失败率。通过分析脱机失败者进行原因分析发现可能是与生理学指标变化、原发疾病恶化等因素相关。其中生理学指标变化有动脉血pH值降低、循环功能异常、电解质紊乱等导致肺部感染,使机体营养水平持续下降。部分患者长期机械通气更受到自身因素的影响,①患者因合并颅脑损伤,病情危重,伴随着中枢神经系统受损,或使用镇静药物、阿片类药物导致的精神障碍;②呼吸机设置参数不合理,人工气道护理不合理,进而导致呼吸肌疲劳过度;③不合理的营养干预造成水电解质紊乱;④心功能下降导致心力衰竭;⑤长期依赖机械通气,进而害怕撤机。因此在脱机时,需综合评估患者呼吸、血气、电解质等综合指标,并做好患者的心理干预,进而提高脱机成功率。
综上所述,与经验性脱机比较,计划性脱机在ICU脑出血患者中的应用,能够提高脱机成功率,缩短患者机械通气时间,降低并发症发生率,临床价值高,值得推广应用。
[参考文献]
[1] 黄武,王明海,孙彦军,等.60岁及以下幕上高血压脑出血血肿体积的危险因素分析[J].中华神经外科杂志,2018, 34(7):688-689.
[2] Fontela PC,Prestes RB,Forgiarini LA Jr,et al. Variable mechanical ventilation [J]. Rev Bras Ter Intensiva,2017,29(1):77-86.
[3] Meligy BS,Kamal S,El Sherbini SA. Mechanical ventilation practice in Egyptian pediatric intensive care units [J]. Electron Physician,2017,9(5):4370-4377.
[4] 徐超,李文龙,张华.高流量湿化氧疗在重症肺炎患者脱机后的应用[J].临床医学,2018,38(6):62-63.
[5] 赵慧颖,罗建,吕杰,等.外科ICU患者脱机后序贯经鼻高流量氧疗的特点及治疗失败的危险因素分析[J].中华危重病急救医学,2019,31(6):689-693.
[6] 陈元杰,孙莉,彭琳,等.高流量湿化氧对危重患者脱机后呼吸功能的保护作用[J].中国呼吸与危重监护杂志,2018,14(3):259-262.
[7] 孙烯辉,杨丽,黄德斌,等.胸部综合物理治疗对机械通气患者脱机趋势的影响[J].护理学杂志,2019,34(15):25-28.
[8] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国脑出血诊治指南(2014)[J].中华神经科杂志,2015,48(6):435-444.
[9] Nonoyama ML,McKim DA,Road J,et al. Healthcare utilisation and costs of home mechanical ventilation [J]. Thorax,2018,73(7):2017-2111.
[10] 王飞飞,朱晓萍,张常晶,等.机械通气对AECOPD患者膈肌收缩功能的影响[J].中华危重病急救医学,2017, 29(11):988-993.
[11] 张树柳,张丽丽,田昭涛,等.左西孟旦治疗严重风湿性心脏病伴呼吸衰竭脱机困难1例[J].实用医药杂志,2016, 33(8):675-675.
[12] 张宏泽,石斌,唐克强,等.左心功能不全对AECOPD机械通气患者脱机困难影响研究[J].临床急诊杂志,2016, 17(10):756-759.
[13] 龚露,胡兰.电子支气管镜在儿童重症监护室脱机困难患儿中的应用[J].中国当代儿科杂志,2016,18(8):731-735.
[14] 林丽芳,胡小凤,郭舒婷,等.呼吸机加温湿化器在机械通气患者脱机给氧中的应用[J].国际护理学杂志,2018, 37(18):2585-2587.
[15] 王妍妍,徐宏,闫岩,等.综合功能锻炼对住院危重肌肉萎缩患者脱机后再插管的影响[J].中国实用护理杂志,2019,35(9):681-684.
[16] 郭润玲,王颖,王耀勇,等.文丘里联合MR850在气管切开患者脱机状态下的应用研究[J].中华危重病急救医学,2018,30(10):943-945.
[17] 连运兴,卢柏春,陈宏达.经验性脱机和计划性脱机在机械通气患者中的应用效果比较[J].临床医学工程,2018, 25(6):709-710.
[18] 田悦明,邹敏,张琪琪.ICU机械通气患者成功脱机拔管的影响因素分析[J].中国医药导报,2018,15(1):60-63.
[19] 赵敏,倪卫星,郑永科,等.床旁多脏器联合超声在重症患者机械通气脱机风险评估中的应用价值[J].中华医学超声杂志:电子版,2019,16(2):95-101.
[20] 杨晓云,石钟山,文生全,等.气囊漏气测试指导脱机拔管在行机械通气气管插管患者中的应用[J].中国医学装备,2018,15(7):91-94.
[21] 譚哲君,莫文庆,万军,等.慢性阻塞性肺疾病急性加重期患者有创机械通气脱机困难相关危险因素分析[J].中国医药科学,2019,9(5):213-215,226.
[22] 张斌,曹薇,吴秀,等.综合脱机指数预测机械通气脱机价值的Meta分析[J].中华重症医学电子杂志,2019,5(3):243-248.
(收稿日期:2020-04-02)
