腹腔镜与开腹手术治疗宫外孕的效果对比分析
2020-02-25徐珍珍
徐珍珍
(苏州市姑苏区社区卫生管理中心 江苏 苏州 215000)
宫外孕是妇科常见危急重症,是育龄期女性的常见妊娠疾病,主要是由于受精卵未在宫腔内着床,而着床到宫腔以外的区域。流行病学统计显示,本病发病率不断升高,且向年轻化趋势发展。本病的发病与盆腔炎、盆腔手术、宫内节育器、人工流产史等有密切关联,导致受精卵无法正常运行到宫腔内着床[1]。本病对患者的危害较大,若未及时发现并治疗可引发妊娠囊破裂大出血,直接危及生命。因此,及时明确诊断,对有破裂危险的患者尽早手术清除宫外妊娠组织,有重要的临床意义[2]。开腹手术和腹腔镜手术均是临床常用手术,腹腔镜以其微创、高效等优势获得临床的亲睐。本研究探讨对比腹腔镜与开腹手术治疗宫外孕的效果,现具体汇报如下。
1.资料与方法
1.1 一般资料
将2019 年1 月—12 月在我院妇科手术治疗的94 例宫外孕患者随机分为两组。观察组47 例,年龄23 ~45 岁,平均年龄(31.7±5.6)岁,停经时间(57.8±4.6)d,输卵管壶腹部妊娠29 例,输卵管伞部妊娠4 例,输卵管峡部妊娠14 例;对照组47 例,年龄22 ~47 岁,平均年龄(32.1±5.9)岁,停经时间(58.2±4.9)d,输卵管壶腹部妊娠31 例,输卵管伞部妊娠3 例,输卵管峡部妊娠13 例;所有患者均经B 超、血β-HCG 检查确诊为宫外孕,B 超显示宫腔内无妊娠囊,但在附件区部位可见妊娠包块,提示为异位妊娠,血β-HCG 提示妊娠,但低于正常停经日期的数值,且有明确停经史;所有患者妊娠囊均较大,有破裂危险,或经保守杀胚治疗无效,妊娠囊仍在增大,符合手术指征;排除有手术禁忌者、合并严重躯体疾病者;对比两组的年龄、停经时间、妊娠部位等资料无显著差异(P>0.05),具有可比性。
表1 两组各项手术指标比较(±s)
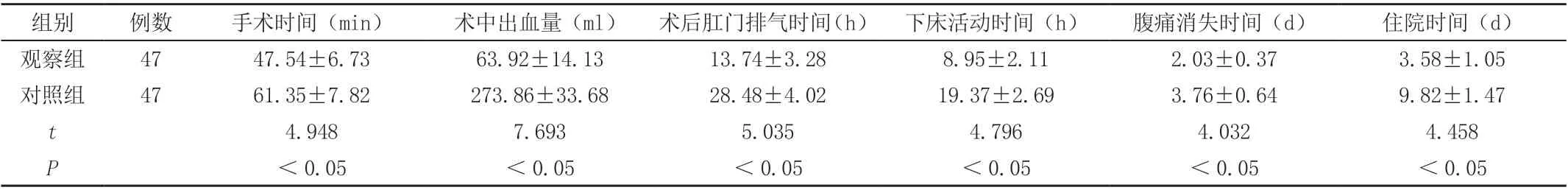
表1 两组各项手术指标比较(±s)
组别 例数 手术时间(min) 术中出血量(ml) 术后肛门排气时间(h) 下床活动时间(h) 腹痛消失时间(d) 住院时间(d)观察组 47 47.54±6.73 63.92±14.13 13.74±3.28 8.95±2.11 2.03±0.37 3.58±1.05对照组 47 61.35±7.82 273.86±33.68 28.48±4.02 19.37±2.69 3.76±0.64 9.82±1.47 t 4.948 7.693 5.035 4.796 4.032 4.458 P<0.05 <0.05 <0.05 <0.05 <0.05 <0.05
1.2 方法
对照组进行常规开腹手术,硬膜外麻醉,仰卧位,于脐下5cm 处做一横切口,长约5 ~7cm,进入腹腔后清除部分积血,有生育要求者切开输卵管,取出妊娠组织,无生育要求者直接行输卵管切除术或选择输卵管病灶清除术;最后清理盆腔积血,关腹结束手术[3]。观察组行腹腔镜手术,全身麻醉,取高仰卧位,以脐孔为穿刺点,穿刺进入腹腔,建立人工气腹,再做一小切口,置入10mm 套管针,再于左右麦氏点各做一操作孔,置入10mm 和5mm 套管针,根据患者有无生育要求选择相应术式;有生育要求者,在腹腔镜直视下切开输卵管,取尽妊娠组织,无生育要求者,行输卵管切除术或选择输卵管病灶清除术;采用电凝止血法彻底止血,最后用生理盐水冲洗腹腔,彻底抽吸干净,撤出器械,排出CO2气体,缝合切口,结束手术[4]。两组术后均常规抗感染治疗1 ~2d。
1.3 观察指标
记录手术时间、术中出血量、术后肛门排气时间、下床活动时间、腹痛消失时间、住院时间;观察有无切口感染、腹腔感染、切口出血、脏器损伤等并发症发生;随访3 ~6 个月统计宫内妊娠率、再次宫外孕率、未孕率。
1.4 统计学方法
应用SPSS23.0 统计学软件,计数资料用率(%)表示,用χ2检验,计量资料用均数±标准差(±s)表示,用t检验,P<0.05 为有统计学意义。
2.结果
2.1 两组各项手术指标比较,见表1
观察组手术时间、术中出血量、术后肛门排气时间、下床活动时间、腹痛消失时间、住院时间均明显少于对照组(P<0.05)。
2.2 两组并发症发生率比较,见表2
观察组切口感染、腹腔感染、切口出血、脏器损伤等并发症发生率明显低于对照组(P<0.05)。

表2 两组并发症发生率比较(例)
2.3 两组再次妊娠情况比较,见表3
观察组术后宫内妊娠率明显高于对照组,而再次宫外孕、未孕几率明显低于对照组(P<0.05)。
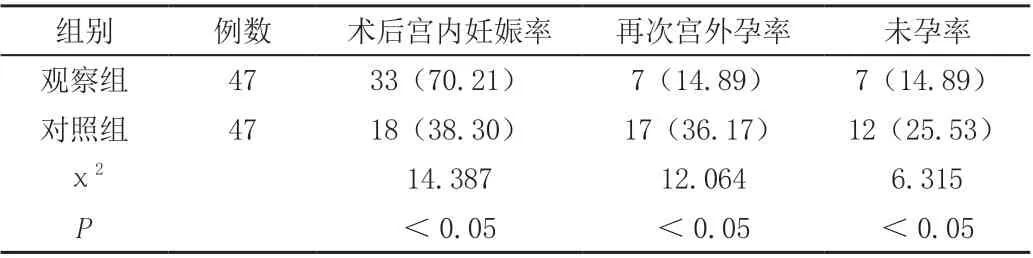
表3 两组再次妊娠情况比较[n(%)]
3.讨论
宫外孕是女性常见的异位妊娠类型,是由于受精卵未着床于宫腔内的一种特殊妊娠。本病具有一定危险性,部分患者可因妊娠早期未发现或未就诊而导致妊娠囊持续增大,最终破裂,引发大出血,从而危及生命[5]。因此,临床十分重视本病的治疗,一旦确诊应合理评估病情,对于有破裂风险或保守杀胚治疗效果不佳者,果断进行手术治疗。
开腹手术是传统手术方式,虽能在直视下彻底清除妊娠组织,但创伤大、出血多、对盆腔脏器影响大、术后恢复时间长,术后容易发生输卵管炎症、粘连或堵塞,导致术后发生再次宫外孕或不孕的几率较高[6]。同时在腹壁遗留明显瘢痕,不符合患者对美观的要求。此外还容易在术后发生盆腔脏器粘连,甚至需要二次手术,给患者带来较大痛苦[7]。因此,整体疗效并不理想。
随着临床医疗技术的不断发展,腹腔镜手术在妇科各类手术中开展广泛,已逐步代替传统开腹手术,成为宫外孕手术的主流术式。由于宫外孕的发病主要与输卵管炎症所致的输卵管狭窄、粘连、堵塞等有关,导致输卵管功能异常,受精卵无法通过输卵管进入子宫内,导致了大部分宫外孕均为输卵管妊娠[8]。腹腔镜手术在腹腔密闭的环境下开展,能有效避免腹腔脏器暴露于污染环境中,能够减少外界因素对盆腔脏器的刺激[9]。同时,腹腔镜下视野清晰、可实施精细化操作,能准确对毛细血管进行止血,能最大限度的清除妊娠组织并保留功能正常的输卵管,减轻输卵管的机械性损伤,使其恢复畅通,避免了输卵管切除,有助于术后尽早恢复生育功能,避免再次发生输卵管堵塞,降低了再次宫外孕率和不孕率[10]。此外,腹腔镜仅需在脐孔和左右麦氏点共做3 个操作孔,体表切口不明显,且目前也有单孔腹腔镜技术,完全可做到体表微创、甚至几乎无创。因此,腹腔镜手术治疗宫外孕可达到较为满意的效果,既确保了妊娠组织的完全清除,又最大限度保留了输卵管、恢复输卵管的生理功能,从而增加了术后的宫内妊娠率,降低再次宫外孕率和不孕率,受到了临床医生和患者的普遍欢迎。
综上所述,腹腔镜手术与开腹手术相比,对宫外孕的治疗效果更好,微创、术后恢复快、并发症发生率低、术后宫内妊娠率高,应用优势明显。临床应早期明确诊断,尽早进行手术,以降低手术风险,提高手术疗效。
