社区孕妇孕前体重自我管理和一般自我效能状况调查
2020-02-24刘炜栾召华龚定宏魏素平
刘炜 栾召华 龚定宏 魏素平
摘 要 目的:分析孕婦孕前体重自我管理和一般自我效能的现状以及影响孕前体重控制的因素。方法:以2017年1月至2018年4月在上海市某社区早孕建册的833名孕妇为研究对象,按照体重指数(BMI)分为孕前体重正常组(595名)和孕前超重肥胖组(238名)。采用孕前体重管理问卷和一般自我效能量表(GSES)进行调查。结果:本次研究对象中,孕前体重正常孕妇的一般自我效能感平均分高于孕前超重或肥胖组(2.71±0.56比2.57±0.62,P=0.003);Logistic回归分析显示:年龄大、主要零食为蜜饯、吃夜宵频率高、不注重营养搭配、经产妇是孕前超重肥胖的危险因素,一般自我效能感高、文化程度高、外地户籍、平时进餐规律是孕前超重或肥胖的保护因素。结论:社区医生需利用社区资源,筛选出具有孕前超重肥胖高危风险的女性,并给予有针对性的合理饮食、运动及心理干预和指导,控制孕前体重。
关键词 孕妇;孕前体重;自我管理;一般自我效能;影响因素
中图分类号:R173 文献标志码:A 文章编号:1006-1533(2020)02-0047-05
Survey of weight self-management and general self-efficacy status of pregnant women before pregnancy in the community
LIU Wei, LUAN Zhaohua, GONG Dinghong, WEI Suping
(Womens Health Division of Hudong Community Health Service Center of Pudong New District, Shanghai 201512, China)
ABSTRACT Objective: To analyze the weight self-management and general self-efficacy status of pregnant women before pregnancy and the factors influencing weight control before pregnancy. Methods: Eight hundred and thirty-three pregnant women who registered early pregnancy in a community in Shanghai from January 2017 to April 2018 were taken as the research objects, and according to body mass index(BMI) they were divided into a normal pre-pregnancy weight group with 595 cases and a prepregnancy overweight and obesity group with 238 cases. The pre-pregnancy weight management questionnaire and general selfefficacy scale(GSES) were used to investigate. Results: Among the objects surveyed in this study, the average score of general self-efficacy of pregnant women with normal weight before pregnancy was higher than that of the pre-pregnancy overweight or obese group(2.71 ± 0.56 vs. 2.57 ± 0.62, P=0.003); Logistic regression analysis showed that: the older, candied fruits as main snacks, high frequency of eating night snack, no attention to nutrition matching and postpartum women were the risk factors for overweight and obesity before pregnancy, and high general self-efficacy, high level of education, non local household registration and regular meals were the protective factors of overweight or obesity before pregnancy. Conclusion: Community doctors need to use community resources to screen out women who are at high risk of overweight and obesity before pregnancy, and give targeted and reasonable diet, exercise and psychological intervention and guidance to control the weight before pregnancy.
KEY WORDS pregnant women; pre-pregnancy weight; self-management; general self-efficacy; influence factor
超重和肥胖在育龄期女性中越来越常见[1]。有研究显示,超重或肥胖不但使女性发生孕期并发症及不良妊娠结局的风险增加[2],如流产,糖耐量受损,睡眠呼吸暂停,先兆子痫,绒毛膜羊膜炎和早产等[3-4];而且分娩过程中和分娩后发生并发症的附加风险也增加,包括分娩过程中需要引产和剖宫产,以及产后出血[5]。在整个孕期和分娩后,超重或肥胖女性发生静脉血栓的风险也更高[6]。孕前体重是影响孕期体重增长及产后滞留体重的重要因素,孕前体重指数(BMI)属于超重的妇女孕期体重增加远大于建议值[7]。超重或肥胖妇女的新生儿发生巨大儿的风险也增高,巨大儿可使新生儿发生产伤和产妇发生并发症的风险增加[8]。巨大儿也被认为是引起后续儿童和成年肥胖及其相应后果的危险因素[9]。本研究旨在分析孕妇孕前体重自我管理和一般自我效能的现状以及影响孕前体重控制的因素。
1 对象与方法
1.1 对象
选择2017年1月至2018年4月在上海市沪东社区建立《上海市孕产妇保健手册》的孕妇进行问卷调查。纳入标准:(1)早孕期(<13周)在社区建册初筛的;(2)单胎妊娠;(3)孕前体重指数(BMI)≥18.5 kg/m2;(4)知情同意,自愿参与调查。排除标准:(1)多胎妊娠;(2)不能配合回忆孕前体重运动情况,不配合回答問卷者;(3)孕前BMI<18.5 kg/m2;(4)合并有精神病患者;(5)因流产等各种原因中途终止妊娠者;(6)孕前接受心理干预者;(7)孕前患有可引起病理性肥胖的遗传性疾病、代谢性疾病、内分泌疾病、免疫性疾病者、前次妊娠有妊娠合并症者、服用糖皮质激素者、患有慢性高血压等内科疾病者。孕前体重指数判定:BMI≥24.0 kg/m2为超重,BMI≥28 kg/m2者为肥胖[10]。
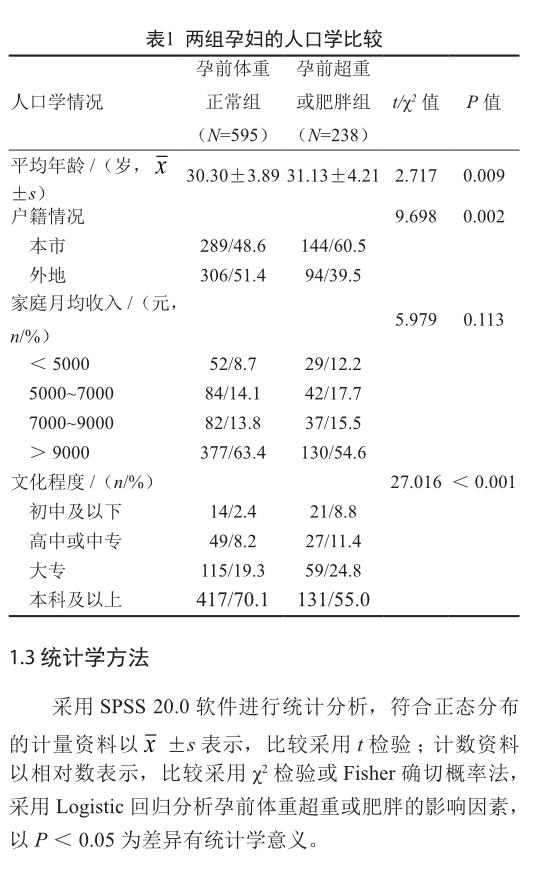
本次研究回收问卷867份,有效问卷833份,有效率96.1%。将595名孕前BMI为18.5~23.9 kg/m2者分为孕前体重正常组,238名孕前BMI≥24.0 kg/m2者为孕前超重或肥胖组。两组孕妇人口学情况见表1。
1.2 方法
采用自行设计的调查表采集调查对象的人口学特征及孕前体重自我管理情况,如饮食情况,孕前运动,是否有控制体重行为等。采用张建新等[11]编译的中文版一般自我效能感量表(General Self-Efficacy Scale,GSES)采集一般自我效能感信息。该量表内部一致性系数Cronbachs α=0.87[12]。GSES量表共含10个条目,以Likert 4点方式计分,各条目评分范围为1~4分,“完全不正确”为1分,“有点正确”为2分,“多数正确”为3分,“完全正确”为4分[13]。量表总分为10个条目的分数总和再除以10,总分为1~4分。分数越高表示个体对本身的能力期望越高。由孕妇在早孕建册时按自己实际情况独立回答。
2 结果
2.1 两组孕前自我体重管理影响因素单因素分析
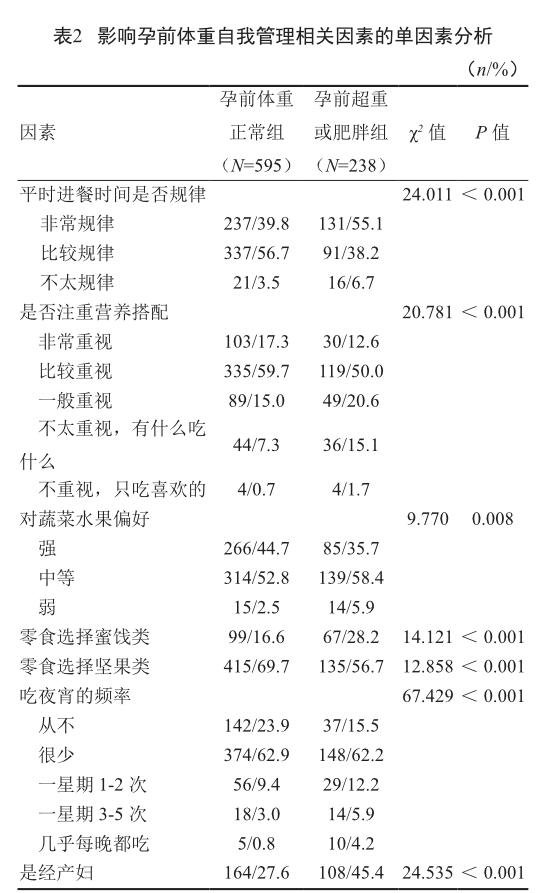
两组孕妇进餐时间是否规律、是否注重营养搭配、对蔬菜水果偏好、零食选择蜜饯类、零食选择坚果类、吃夜宵频率及是否经产妇的差异有统计学意义(P<0.05,表2)。孕前体重超重或肥胖孕妇与孕前体重正常孕前曾参与体育运动分别为58.4%和58.7%,差异无统计学意义(P>0.05)。孕前体重正常组及孕前体重超重或肥胖组每周运动少于1次的占比分别为41.2%及41.6%,每周1次运动者分别占比16.5%和10.5%,每周2次运动者分别占比20.2%和23.5%,每周3次运动者分别占比12.6%和15.1%,每周运动4次分别占比2.7%和3.8%,差异无统计学意义(P>0.05)。
2.2 两组孕妇一般自我效能情况
孕前体重正常组的一般自我效能得分为(2.71±0.56)分,孕前超重或肥胖组的一般自我效能得分为(2.57±0.62),差异有统计学意义(t=3.010,P=0.003)。
2.3 孕前体重控制影响因素的多因素Logistic回归分析
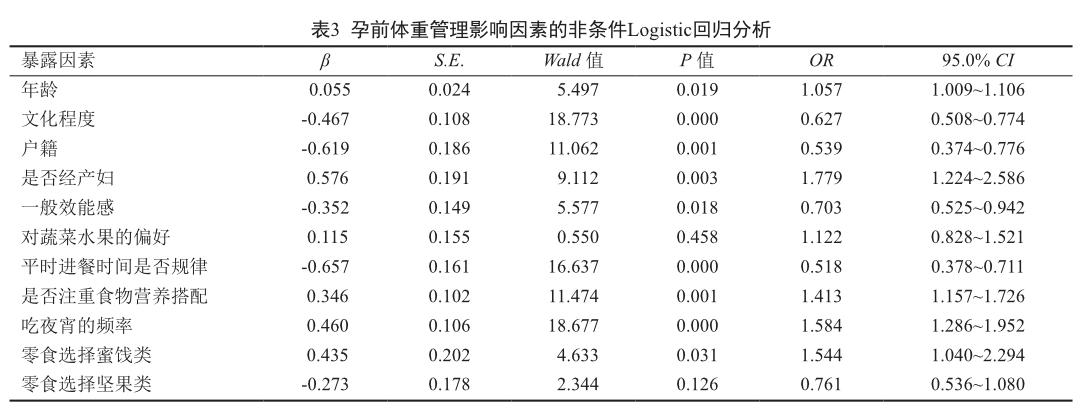
根据单因素分析结果,以孕前体重指数是否正常为因变量,以年龄、文化程度、一般自我效能得分为自变量进行非条件Logistic回归分析。结果显示,一般自我效能感、年龄、文化程度,户籍、经产妇、进餐是否规律、是否注重饮食搭配、吃夜宵的频率及零食选择蜜饯类是孕前体重控制的影响因素(P<0.05,表3)。
3 讨论
世界卫生组织(WHO)对于超重和肥胖的定义是可损害健康的异常或过量脂肪累积。姜勇[14]的研究结果显示,我国18~64岁成年女性超重率达29.1%,肥胖率达11.7%。2009年一项针对上海市20~45岁人群的调查结果显示,已婚女性超重或肥胖的发病率为21.39%,明显高于未婚女性的2.14%[15],国外研究也表明超重和肥胖在育龄期女性中均越来越常见[16-17]。超重或肥胖已是育龄期女性不可轻视的健康问题。
本研究结果显示,年龄是孕前超重或肥胖的危险因素。Meta分析发现高脂饮食、饮酒及年龄是中国成人的超重或肥胖的危险因素[18]。因此社区医师在对育龄女性进行围婚期宣教时需对年龄较大女性加强体重管理宣教。因计划生育政策放开,生育二胎人数增多,经产妇人数较前增加。本次研究结果显示,经产妇是孕前超重或肥胖的危险因素。一项沈阳地区的研究也提示经产妇及高龄孕妇孕前超重现象明显[19],与本次研究结果相符。目前社区暂时无法进行生育意愿排摸,多数经产妇只有在生育咨询时才接触到社区医生,所以如何加强对经产妇孕前体重管理的教育还需要进一步研究。
本研究结果发现,文化程度较高孕妇的体重管理要好于文化程度较低的孕妇。外地户籍孕妇在孕前超重或肥胖组中占比低于本市户籍孕妇,提示社区医生需加强对本市户籍孕妇的孕前体重管理宣教。
本次研究多因素分析发现,饮食不注重营养搭配和吃夜宵频率是孕前超重或肥胖的危险因素。夜间身体活动减少,夜间进食导致摄入能量大于消耗能量,可导致肥胖[15]。本研究还显示零食选择蜜饯为主是孕前体重超重的危险因素,可能是因蜜饯含有较多的糖分及食品添加剂易引起肥胖。这与上海20~45岁人群的调查结果一致[15]。本次研究结果显示,饮食规律为孕前体重超重或肥胖的保护因素。有研究结果提示,对育龄妇女宣传妊娠前和孕期母亲营养的重要性,并促进其生活方式的改变,可有利于保持健康体重[20]。因此,社区医生需加强健康饮食的宣传,指导备孕期女性注意饮食营养搭配,并改变吃夜宵和吃蜜饯类零食的习惯。
本次研究的两组女性孕前参与运动及运动频率之间差异无统计学意义。国外研究显示,运动训练在没有配合饮食控制时,需要很大的运动量才有可能达到减肥目的,而这些训练强度很难完成和坚持,因此减重效果有限[21]。另外,本研究中两组孕妇孕前每周运动小于1次的占比最高,提示社区育龄妇女的孕前运动频率是不足的。
本研究结果显示,孕前超重和肥胖孕婦的一般自我效能感平均得分低于体重正常的孕妇。自我效能最早由美国斯坦福大学著名心理学家Bandura[22]在1977年提出。自我效能感主要是指个体对自己是否有能力为完成某一行为所进行的推测与判断,主要作用是调节和控制行为。国外研究有证据表明,包括饮食和/或身体活动改变在内的生活方式或行为干预,是可以短期,甚至长期地帮助患者减重[23]。但也有多项研究提示这类干预的有效性常常有限,价格高昂,并且体重恢复是常见的[24-28]。在对身体活动和健康饮食等行为进行干预的荟萃分析提示,更有效的干预措施需将自我监测与至少一种源于控制理论的其他技术结合起来(例如意向形成,特定目标设定)[29]。因此社区医师可以在早孕时对孕妇进行自我效能感评估,加强对自我效能感较低孕妇的管理。
综上所述,社区医生应结合社区资源,在组织新婚夫妇进行新婚期讲座或宣传时,加强对体重控制的宣传,同时寻找合理方案,尽早筛出超重或肥胖人群,结合一般自我效能感量表,给予有针对性的合理饮食及运动指导,减少孕前超重和肥胖的发生。
参考文献
[1] Mission JF, Marshall NE, Caughey AB. Obesity in pregnancy: a big problem and getting bigger [J]. Obstet Gynecol Surv, 2013, 68(5): 389-399.
[2] Athukorala C, Rumbold AR, Willson KJ, et al. The risk of adverse pregnancy outcomes in women who are overweight or obese[J]. BMC Pregnancy Childbirth, 2010, 10:56. doi: 10.1186/1471-2393-10-56.
[3] Frederick IO, Qiu C, Sorensen TK, et al. The prevalence and correlates of habitual snoring during pregnancy[J]. Sleep and Breathing, 2013, 2(17): 541-547.
[4] 李盼盼, 徐庆. 孕前体重指数与妊娠期糖尿病的关系[J].上海医药, 2015, 36(24): 56-58.
[5] Catalano PM, Ehrenberg HM. The short- and long-term implications of maternal obesity on the mother and her offspring[J]. BJOG, 2006, 113(10): 1126-1133.
[6] Gray G, Nelson-Piercy C. Thromboembolic disorders in obstetrics[J]. Best Pract Res Clin Obstet Gynecol, 2012, 26(1): 53-64.
[7] 赖建强, 滕越, 董文兰, 等. 北京市妇女孕前体重与孕期体重增加及产后滞留体重的关系[J]. 中华预防医学杂志, 2011, 45(9): 794-797.
[8] 谢幸, 苟文丽. 妇产科学[M]. 北京: 人民卫生出版社, 2013: 116-117.
[9] 阮慧娟, 汤庆娅, 沈秀华, 等. 儿童肥胖与出生体重、胎龄及宫内营养的关系[J]. 中华围产医学杂志, 2009, 12(4): 253-256.
[10] 中国肥胖问题工作组数据汇总分析协作组. 我国成人体重指数和药物对相关疾病危险因素异常的预测价值: 适宜体重指数和腰围切点的研究[J]. 中华流行病学杂志, 2002, 23(1): 5-10.
[11] Zhang JX. Schwarzer, R. Measuring optimistic self-beliefs: A Chinese adaptation of the General Self-efficacy Scale[J]. Psychologia, 1995, 38(3): 174-181.
[12] 胡中锋, 刘勇. 一般自我效能感量表的信度和效度研究[J]. 应用心理学, 2001, 7(1): 37-40.
[13] 汪向東, 王希林, 马弘. 心理卫生评定量表手册[J]. 中国心理卫生杂志, 2001, (增订版): 137-139.
[14] 姜勇. 我国成人超重肥胖流行现状、变化趋势及健康危害研究[D]. 北京: 中国疾病预防控制中心, 2013.
[15] 刘健惠. 上海20-45岁人群超重/肥胖情况调查及相关行为特征分析[D]. 上海: 复旦大学, 2009。
[16] Catalano PM. Management of obesity in pregnancy[J]. Obstet Gynecol. 2007, 109: 419-433.
[17] Lieshout RJ, Taylor VH, Boyle MH. Pre-pregnancy and pregnancy obesity and neurodevelopmental outcomes in offspring: a systematic review[J]. Obes Rev. 2011, 12(5): e548-e559.
[18] 张莹, 焦怡琳, 陆凯, 等. 中国成年人超重肥胖影响因素meta分析[J]. 中国公共卫生, 2015, 31(2): 232-235.
[19] 刘学敏, 王桂喜, 王伟, 等. 沈阳地区孕妇孕前体重和孕期体重增加情况的调查分析[J]. 现代妇产科进展, 2009, 18(11): 809-812.
[20] Cetin I, Laoreti A. The importance of maternal nutrition for health[J]. Journal of Pediatric and Neonatal Individualized Medicine, 2015, 4(2): e040220.
[21] Swift DL, Johannsen NM, Lavie CJ, et al. The Role of exercise and physical activity in weight loss and maintenance[J]. Prog Cardiovasc Dis. 2014, 56(4): 441-447.
[22] Bandura A. Self-efficacy: toward a unifying theory of behavioral change[J]. Psychol Rev, 1977, 84(2): 191-215.
[23] Avenell A, Broom J, Brown TJ, et al. Systematic review of the long-term effects and economic consequences of treatments for obesity and implications for health improvement[J]. Health Technol Assess, 2004, 8(21): 1-182.
[24] Knowler WC, Barrett-Connor E, Fowler SE, et al. Diabetes Prevention Program Res G. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin[J]. New Engl J Med, 2002, 346(6): 393-403.
[25] Tuomilehto J, Lindstrom J, Eriksson JG, et al. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance[J]. New Engl J Med, 2001, 344(18): 1343-1350.
[26] Simpson SA, Shaw C, McNamara R. What is the most effective way to maintain weight loss in adults[J]. Br Med J, 2011, 343: d8042. doi: 10.1136/bmj.d8042
[27] Dansinger ML, Tatsioni A, Wong JB, et al. Meta-analysis: the effect of dietary counseling for weight loss[J]. Ann Intern Med, 2007, 147(1): 41-50.
[28] Franz MJ, VanWormer JJ, Crain AL, et al. Weight-loss outcomes: a systematic review and meta-analysis of weightloss clinical trials with a minimum 1-year follow-up[J]. J Am Diet Assoc, 2007, 107(10): 1755-1767.
[29] Michie S, Abraham C, Whittington C, et al. Effective techniques in healthy eating and physical activity interventions: a meta-regression[J]. Health Psychol, 2009, 28(6): 690-701.
