新生儿无乳链球菌脑膜炎临床特征分析
2019-11-25许小慧黄碧茵谭宝莹刘郴州
许小慧,黄碧茵,谭宝莹,刘郴州
(广东省江门市中心医院/中山大学附属江门医院儿科重症监护室 529030)
无乳链球菌(GBS)又称B组链球菌,是一种常存在于女性生殖器官及胃肠道的革兰阳性球菌。GBS在围产期感染中占据重要地位,是欧美国家新生儿感染的首位病原菌。全球范围内有10%~30%的孕妇受到GBS的感染。新生儿由于受到感染母亲在分娩前或分娩期间垂直传播的影响,可导致严重感染,如败血症、肺炎、脑膜炎等[1],病死率及致残率较高。我国对新生儿GBS感染的报道较少,但近年来我国GBS感染引起的新生儿败血症及化脓性脑膜炎发病率呈上升趋势[2]。本研究回顾性分析本院儿科重症监护室2015年1月至2018年9月GBS和非GBS化脓性脑膜炎新生儿的临床特征,以提高对新生儿GBS脑膜炎的认识,为临床诊断及治疗提供帮助。
1 资料与方法
1.1一般资料 收集2015年1月至2018年9月在本院住院患儿33例,符合第4版《实用新生儿学》[3]化脓性脑膜炎诊断标准的新生儿,所有患儿均排除先天性脑发育畸形、缺氧缺血性脑疾病及颅内出血等疾患。根据血培养和(或)脑脊液培养为GBS者诊断为GBS脑膜炎作为GBS组(试验组),共8例,其中男3例,女5例;顺产5 例,剖宫产3例;培养结果非GBS者为非GBS组,共25例,其中男16例,女9例;顺产 17例,剖宫产8例。两组患儿一般资料比较差异无统计学意义(P>0.05),见表1。本研究通过本院医学伦理委员会批准[审批编号2018(50)号],研究对象监护人知情同意。
1.2方法 所有病例均完善血培养(双份)及脑脊液检查,GBS组血培养阳性6例,脑脊液培养阳性6例,血培养及脑脊液均阳性3例;非GBS组血培养和(或)脑脊液培养阳性6例,其中3例大肠埃希菌,1例屎肠球菌,1例表面葡萄球菌,1例中间型葡萄球菌,余19例无明确病原体。分析两组的临床症状、实验室检查、住院时间、费用、治疗及预后情况。
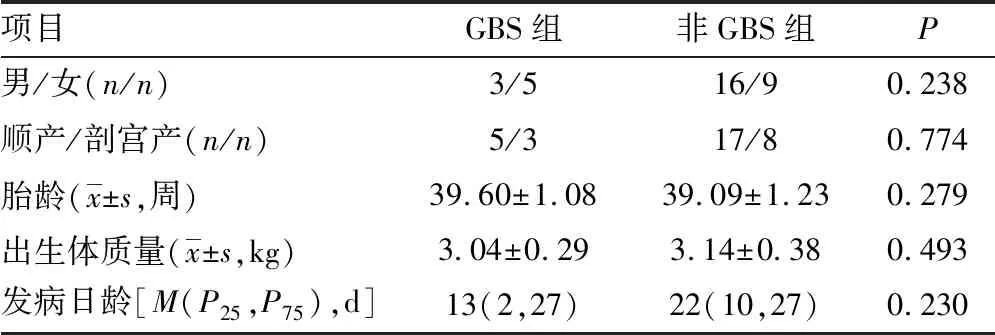
表1 两组一般资料的比较
2 结 果
2.1两组临床表现比较 两组患儿均有发热症状,其次为呼吸异常(如呻吟、气促)、喂养困难等,少数伴神经系统表现如肢体抖动、抽搐。GBS组患儿发热热峰明显高于非GBS组,差异有统计学意义(t=2.53,P=0.016),两组患儿肢体抖动、抽搐比较差异无统计学意义(P>0.05),见表2。

表2 两组临床表现
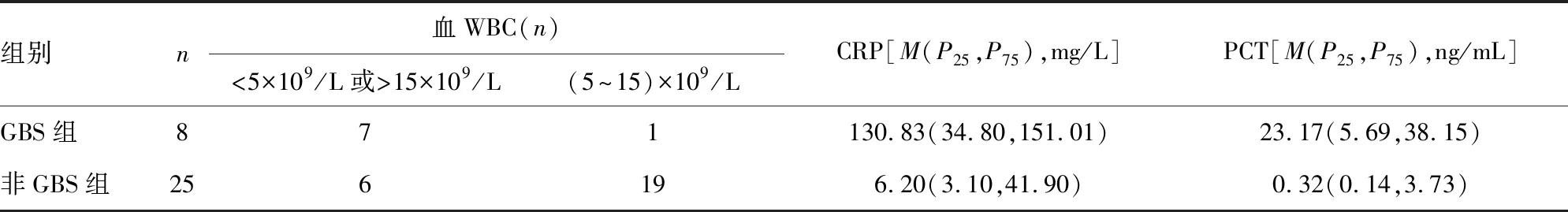
表3 两组外周血WBC、CRP、PCT水平比较
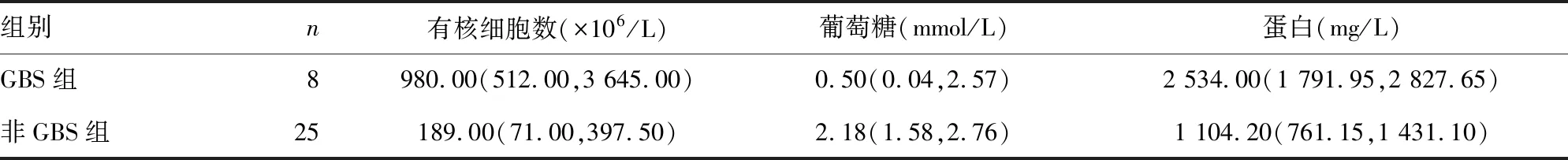
表4 两组脑脊液结果比较[M(P25,P75)]
2.2两组实验室检查比较 GBS组患儿外周血白细胞(WBC)异常改变与C反应蛋白(CRP)、降钙素原(PCT)升高均较非GBS组明显,差异有统计学意义(P=0.003;Z=-2.64,P=0.008;Z=-3.34,P=0.001),见表3。与非GBS组比较,GBS组患儿脑脊液有核细胞数、蛋白明显升高,差异有统计学意义(Z=-1.99,P=0.045,Z=-2.87,P=0.004),葡萄糖明显降低,差异有统计学意义(Z=-2.206,P=0.027),见表4。
2.3两组住院时间、住院费用比较 GBS组患儿住院时间、住院费用均明显高于非GBS组,差异有统计学意义(Z=-3.238,P=0.001;Z=-2.605,P=0.009),见表5。

表5 两组住院时间和住院费用的比较[M(P25,P75)]
2.4GBS药敏分析、治疗及转归 GBS药敏试验显示抗菌药物耐药率从高到低分别为克林霉素80%(8/10)、红霉素80%(8/10)、氧氟沙星10%(1/10),对利奈唑胺、万古霉素、美罗培南、青霉素的敏感性均为100%。根据临床经验与药敏结果调整抗菌药物,3例患儿感染严重且高度怀疑脑膜炎,入院即予美罗培南联合利奈唑胺;4例根据临床经验先予三代头孢,1例因反复高热升级为头孢曲松联合利奈唑胺,1例发热、抽搐,改为万古霉素联合美罗培南,1例根据药敏直接改为美罗培南,1例不更改抗生素;最后1例先予美罗培南,仍发热,加用利奈唑胺联合抗菌治疗。抗菌疗程21~96 d,住院期间及时根据患儿体质量增长调整用药剂量,保证有效药物浓度。7例复查腰穿正常,好转出院,1例抗菌治疗28 d,临床症状完全缓解拒绝复查腰穿签字出院。8例患儿均完善MR增强检查,仅2例有轻度脑积水。出院3个月后随访精神运动发育均与同龄婴儿相仿。
3 讨 论
新生儿免疫功能低下、皮肤黏膜屏障功能较差、血脑屏障发育未成熟是发生败血症、化脓性脑膜炎等重症感染的易感因素。迄今为止,严重感染性疾病仍是我国和其他国家新生儿最常见的死亡原因[4]。GBS是导致新生儿及小婴儿严重感染的常见致病菌,尤其是欧美等发达国家。
新生儿GBS感染分为早发型感染(出生0~6 d)和晚发型感染(7~89 d)[5],本研究中GBS组有3例早发型,5例晚发型。在西方国家研究中,早发型感染的患病率和病死率明显高于晚发型,早发型感染与垂直传播明显相关,随着预防GBS感染指南的不断修订,成功地减少了早期发病率,但并没有影响晚期疾病的发生率[6]。我国对GBS的研究起步晚,尚未开展产前筛查及使用分娩前抗生素预防。所以,我国开展妊娠妇女GBS筛查和进行新生儿GBS预防,减少垂直传播引起的早发型GBS感染尤其重要。
新生儿化脓性脑膜炎缺乏特异性的临床表现,本研究中多数以发热为主要症状,少数有神经系统表现如肢体抖动、抽搐,均无脑膜刺激征及意识障碍,可能与新生儿前囟和颅缝的缓冲作用有关。GBS脑膜炎高热比非GBS脑膜炎更明显,与耿海峰等[7]报道一致。GBS组感染指标包括外周血WBC异常改变及CRP、PCT升高均较非GBS组明显,这与报道类似[8]。HEMMATI等[9]认为CRP对GBS感染早期诊断有较高的价值,对CRP明显升高的新生儿脑膜炎,应警惕GBS感染。GBS脑膜炎脑脊液有核细胞数、蛋白升高,葡萄糖下降,与国内研究结果相似[10]。国内外研究表明,脑脊液葡萄糖水平低下是脑膜炎患儿不良结局的独立危险因素[11-12]。GBS组有5例脑脊液葡萄糖小于1.5 mmol/L,且其中有3例住院时间长达86~95 d,而非GBS组25例中仅4例脑脊液葡萄糖小于1.5 mmol/L。
近年来有研究发现,GBS耐克林霉素和红霉素菌株的检出率逐步上升,相比美国等国家,我国情况更严峻,近期研究表明我国耐克林霉素和红霉素的水平可高达87.5%和92.5%[13]。本研究GBS药敏分析中显示,克林霉素和红霉素的耐药性均为80%。国内有学者认为对确诊GBS脑膜炎的患儿应及早使用对阳性球菌效力强,易通过血脑屏障的抗生素,如万古霉素、利奈唑胺、碳青霉烯类等,持续用药4~6周或以上[14]。由于GBS致颅内感染控制困难等原因,GBS脑膜炎住院时间、住院费用均明显大于其他脑炎[15]。国内有报道在对新生儿GBS败血症合并脑膜炎的临床研究中发现大部分新生儿复查脑脊液提示原治疗效果不佳,建议必要时联合用药,可联合使用头孢曲松、美罗培南、万古霉素、利奈唑胺等[16]。本研究中最终结局良好,并发症少,可能与早期使用高级抗生素(如万古霉素、利奈唑胺、碳青霉烯类),联合用药,及时根据患儿体质量增长调整用药剂量等因素有关。
综上所述,新生儿GBS脑膜炎临床症状不典型,炎症指标及脑脊液改变明显,住院时间长、费用大,并发症发生率高。应逐步开展妊娠妇女GBS筛查和进行新生儿GBS预防。临床上对于新生儿出现高热、炎症指标明显升高时,应警惕GBS脑膜炎可能,需及早完善腰穿检查。一旦检测证实,应尽早给予强有效、足量、足疗程的抗菌治疗,必要时联合用药,并对并发症进行严密监测,改善预后。
