基于术中X线成像系统建立乳腺癌腋窝淋巴结转移的nomogram预测模型研究*
2019-07-03陈小清张国淳王钰雷任重阳廖宁
陈小清, 张国淳, 王钰雷, 任重阳, 廖宁△
1南方医科大学第二临床医学院(广东广州 510515); 2广东省人民医院(广东省医学科学院) 乳腺科(广东广州 510080)
据2018年发表在《CA Cancer》杂志上的《cancer statistics》最新数据显示乳腺癌是最女性最常见的癌症[1],据估算2020年全球乳腺癌确诊的新增病例达到1 670 000万[2]。腋窝淋巴结受累已被确定为预后不良的指标之一[3],了解乳腺癌患者腋窝淋巴结情况不仅有利于疾病分期,判断患者预后情况,更能为患者精准化治疗提供依据。腋窝淋巴结术中冰冻病理无疑是金标准,然而术中冰冻延长了手术时间,增加患者手术及麻醉的风险,同时增加患者的医疗负担。本文通过分析乳腺癌腋窝淋巴结的BioVision成像特征,探讨乳腺癌腋窝淋巴结成像特征在协助淋巴结转移中的诊断意义,并从影像学角度为手术设计及临床治疗提供更多可靠且个体化的信息支持。
1 资料与方法
1.1 一般资料 回顾收集广东省人民医院2016年12月至2018年2月共225例(616枚淋巴结)乳腺癌患者信息。收集患者临床特征因素:发病年龄、月经状态、原发肿瘤大小、原发肿瘤位置。病理特征:原发肿瘤类型、组织学分级、分子分型、雌激素受体(estrogen receptor, ER)、孕激素受体(progesterone receptor, PR)、人表皮生长因子受体 2(human epidermal growth factor receptor 2, HER2)、增殖细胞核抗原(Ki-67 protein, Ki-67)。淋巴结BioVision成像特征:淋巴结大小、形态、是否存在淋巴结门、是否伴钙化及钙化特点(形态、数目、大小、分布)。纳入标准:同时满足以下所有条件,女性,病理确诊为乳腺癌,临床早期(参考第8版AJCC TNM分期标准[4]:T1-3N0-1M0),未接受新辅助治疗,术中进行患侧腋窝淋巴结BioVision系统成像并有完整结果存档的患者。排除标准:接受过新辅助治疗。
1.2 主要试剂及仪器 数字X射线标本BioVision成像系统(美国 Faxitron 公司),检查结果淋巴结特征时,参照乳腺钼靶诊断标准[5]。
1.3 研究方法 外科手术行 SLNB后将切除的淋巴结立即进行数字X射线标本BioVision成像系统检查后送往病理冰冻切片检查,登记前哨淋巴结(sentinel lymph node, SLN)影像特征并记录术中冰冻结果,术后行常规病理记录:SLN 检出状态、原发肿瘤组织学分级,ER、PR、HER2、Ki-67表达情况,HER2(2+)则进行原位免疫荧光杂交(FISH)检测[6],有扩增者为阳性。根据肿瘤细胞 ER、PR表达阳性百分比分为阴性、+、++、+++,超过 10%细胞染色则为阳性。Ki-67 若细胞核染色比例>14%定为阳性,≤14%定为阴性[7]。病理结果均由两位病理科医生确认。根据 2017 年 St.Gallen专家共识[8]及NCCN指南[9]进行分子分型。根据肿瘤细胞 ER、PR、HER2 表达情况分为 Luminal A 型(HR+/HER2-),Luminal B 型(HR+/HER2+),HER2 过表达型(HR-/HER2+),三阴性(HR-/HER2-)。
1.4 统计学方法 使用 SPSS 20.0(SPSS Inc., Chicago, IL)及“R”(version 3.1.0)软件进行统计分析。将收集到的数据进行分组,分为模型组(共185例患者500枚淋巴结)及验证组(共40例患者115枚淋巴结),采用软件 SPSS 20.0对模型组各项因素进行单因素分析和多因素分析,计算出预测淋巴结转移风险的方程。采用软件“R”绘制nomogram图,并对预测模型进行验证,计算受试者工作特征(ROC)曲线下面积(AUC)以评估模型的预测准确性。计数资料使用2检验,计量资料使用t检验。以P<0.05为差异有统计学意义,所有统计检验均为双侧。
2 结果
2.1 腋窝淋巴结转移相关因素 模型组185例患者(500枚淋巴结)中与淋巴结状态相关因素为:原发肿瘤大小(P=0.004)、发病年龄(P=0.026)、病理因素包括:Ki-67(g)(P=0.010);淋巴结BioVision成像中最长径(P<0.001)、钙化(P<0.001)、淋巴结门(P=0.032)。见表1。
2.2 构建及验证乳腺癌腋窝淋巴结转移nomogram预测模型 将表1中相关因素进行多因素 logistic 回归分析建立回归模型(表2)。根据模型组样本分析结果,构建出nomogram预测模型并用该500例淋巴结进行内部验证,得到AUC值为0.836(95%CI=0.796~0.871)(图1)。根据模型组样本分析结果构建出预测模型(图2),用116 例淋巴结进行外部验证,得到 AUC 值为 0.767(95%CI=0.705~0.822)(图3)。
2.3 计算腋窝淋巴结转移低风险患者 将模型组185例及验证组40例患者相关临床病例特征及淋巴结BioVision成像信息纳入nomogram模型中进行淋巴结转移风险值计算,发现淋巴结转移预测风险概率<5.34%的淋巴结,术后病理检查提示均未发生淋巴结转移,见表3、4。nomogram模型在筛选模型和验证组淋巴结转移低危患者时,预测敏感性及准确率均达 100% 的风险值分别需要低于 5.34%和 5.77%。
3 讨论
本研究结果显示乳腺癌腋窝淋巴结BioVision系统成像特征中淋巴结最大径>2 cm、淋巴结门消失、伴钙化均为淋巴结转移状态的独立预测因素。乳腺癌腋窝淋巴结转移nomogram预测模型的预测结果AUC值分别为为0.836(95%CI=0.796~0.871)vs0.767(95%CI=0.705~0.822),提示该模型具有较好的预测能力。
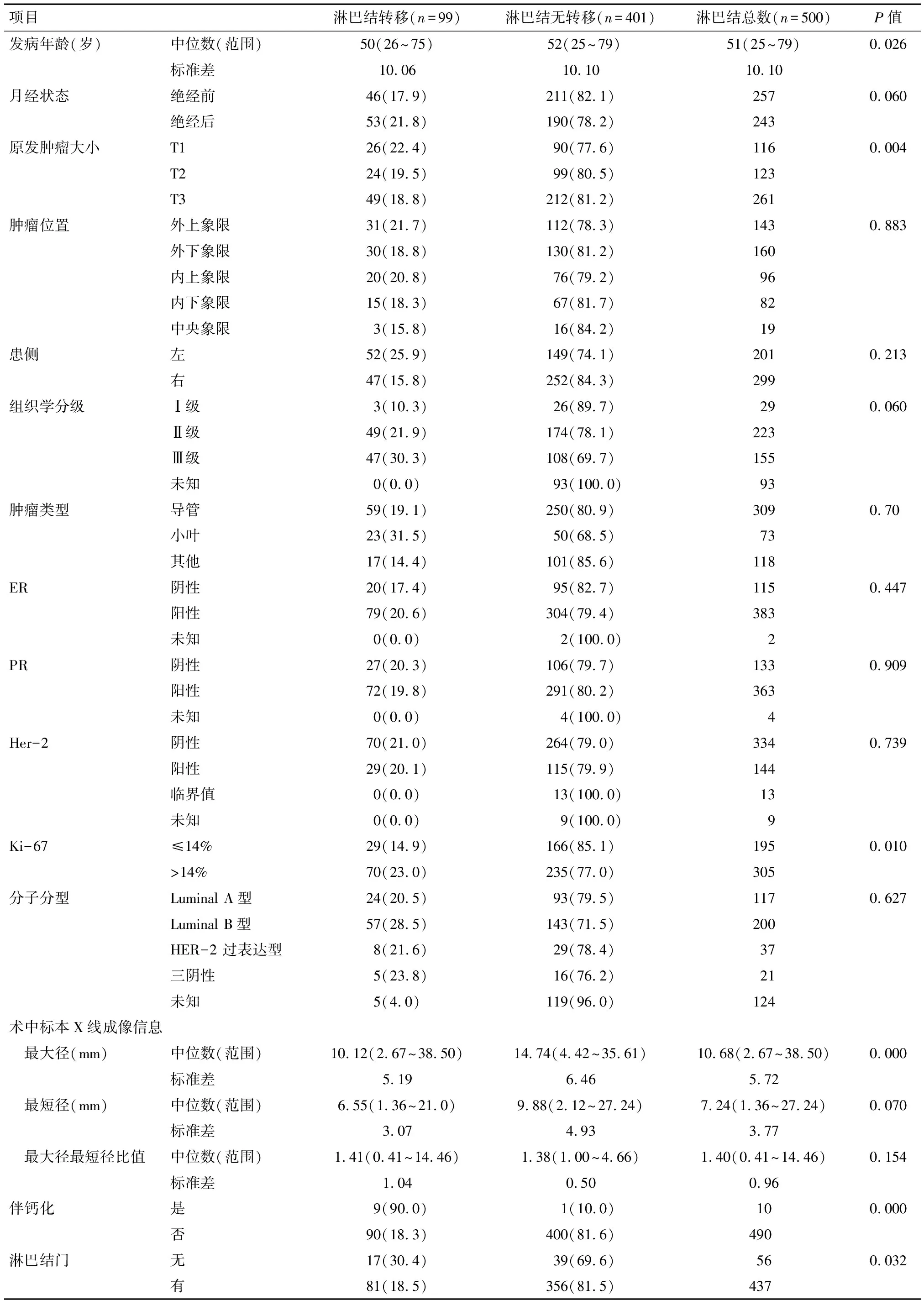
表1 模型组样本单因素分析淋巴结转移的相关因素 枚(%)
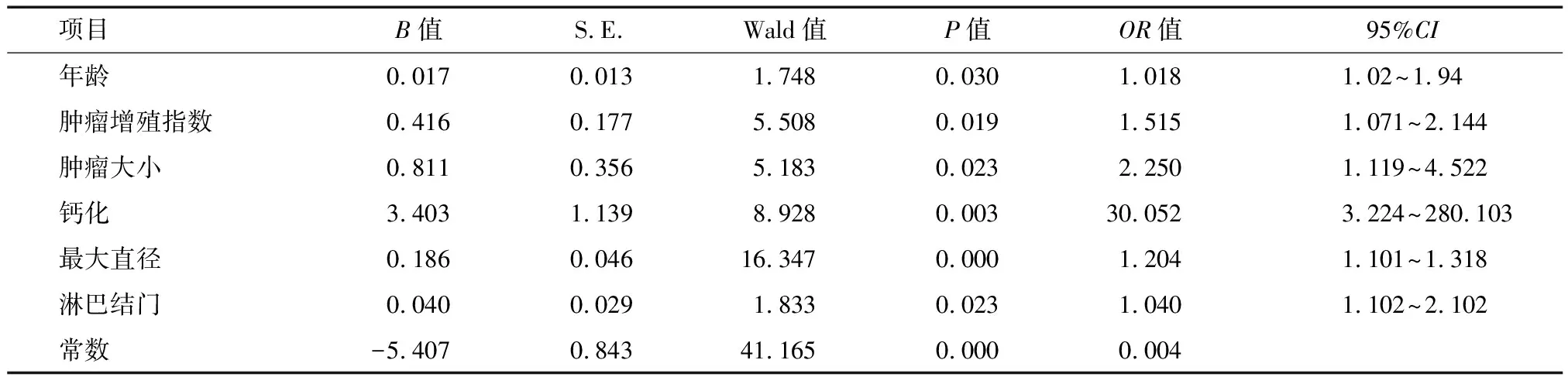
表2 模型组样本多因素 logistic 回归分析结果
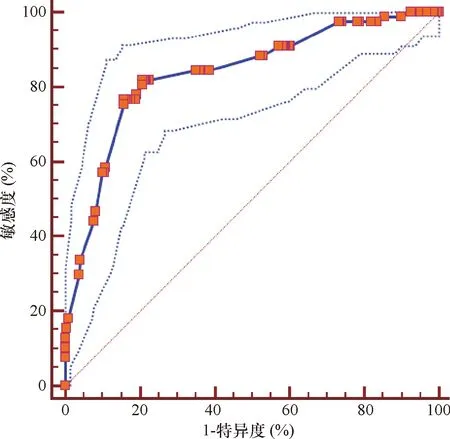
图1 模型组样本ROC曲线(AUC=0.836)
乳腺癌患者的腋窝淋巴结影像学评估已得到广泛研究[10-12]。钼靶运用了淋巴结异常特征的组合来将淋巴结进行分类,包括大小>2 cm,圆形,高密度,淋巴结门缺失,不规则或有毛刺的边缘和结内钙化[11-14]。Kvistad等[15]分析了76例乳腺X线检查中发现的腋窝淋巴结肿大异常患者,尤其淋巴结长度>33 mm被用作恶性淋巴结的预测指标时,特异度为97%,敏感度为31%。这是由于钼靶定位时,腋窝淋巴结可能会钼靶夹板挤压而影响淋巴结成像,最终导致乳房X射线照相术的敏感性较低[16]。
因此,本研究旨在探索排除乳房X线照相术在成像技术上的困难之后,利用同一原理的BioVision系统成像分析乳腺癌腋窝淋巴结成像特征。本研究纳入研究淋巴结X像成像特征包括:大小、是否伴有钙化、是否存在淋巴结门进行分析。在淋巴结大小、是否伴钙化、是否有存在淋巴结门是淋巴结形态学观察中较为直观,也是受到观察者因素影响最小的指标,而淋巴结的边缘及形态在手术中取出后被进行周围脂肪及淋巴结管等组织进行剪切处理后影响成像,产出偏移较大,遂未纳入统计分析。同其他研究相似,我们使用淋巴结的最长轴及最短轴的测量作为淋巴结最大径及最小径值。

Age:年龄;Ki67:肿瘤增殖指数;Tumor Size:肿瘤大小;Calcification:钙化;Maximum long diameter:最大直径;fatty hilum:淋巴结门;Total Points:风险值总和;Risk:转移风险概率。Nomogram预测图判读:通过计算模型中每个指标的风险值总和,查找对应转移风险概率
图2乳腺癌腋窝淋巴结转移nomogram预测图

图3 验证组样本ROC曲线(AUC=0.767)
本研究将术中淋巴结BioVision成像特征因素结合其他临床病理因素一起进行分析,单因素分析结果显示:淋巴结BioVision成像中最长径(P<0.001)、最短径(P<0.001)、是否伴有钙化(P<0.001)、有无淋巴结门(P=0.032)与淋巴结转移的相关性均有统计学意义,而与大量文献报道相符合[11-12,14,17]。在本研究中发现淋巴结BioVision系统成像资料中伴钙化的淋巴结占4.9%(10/225),均为成簇钙化淋巴结。目前认为成簇钙化个数>5 枚/cm2一般为恶性的结论[18]。然而由于样本量过少,仍需扩大样本量证实伴成簇钙化与转移性淋巴结之间是否存在强的相关性。
目前现有的预测淋巴结转移状态的模型,采用的预测因素很多。MSKCC 模型[19]使用了发病年龄、肿瘤原发灶大小、肿瘤类型、淋巴脉管浸润、肿物位置、多灶性、ER、PR因素。Viale等[19]分析4 351例患者的资料,发现淋巴结转移与良好肿瘤分型(黏液癌、髓样癌)和 PR 表达存在明显负相关,与肿瘤大小、肿瘤多灶性和脉管癌栓浸润存在明显正相关。Reyal等[20]发现 ER 和 HER2 的联合表达。李学瑞等[21]发现分子标记物PR、Ki-67 的表达情况都可作为 淋巴结的预测因素。Aitken等[22]认为肿物>5 cm 是淋巴结转移的强有力预测因子。几乎所有研究均采用类似的统计学方法,通过单因素和多因素分析,得出与淋巴结转移的相关性因素。在已被采用的众多预测因素中,Patani等[23]Meta分析的结果显示:年龄、肿瘤大小、脉管侵犯、组织学分级是淋巴结转移的独立危险因素,这些影响因素均已被认可,但对于其他影响因素,目前尚无统一观点。与多数研究结论相似,本研究通过对185例乳腺癌患者多因素分析发现:原发肿瘤大小(P=0.004)、发病年龄(P=0.026)、Ki-67(P=0.010)均为淋巴结转移的独立预测因素。本研究中乳腺癌患者的原发肿瘤大小、发病年龄、Ki-67表达情况均可在术前获取,若及早用本研究的模型预测患者淋巴结转移情况后,则可以帮助临床医师更好地制定治疗方案。
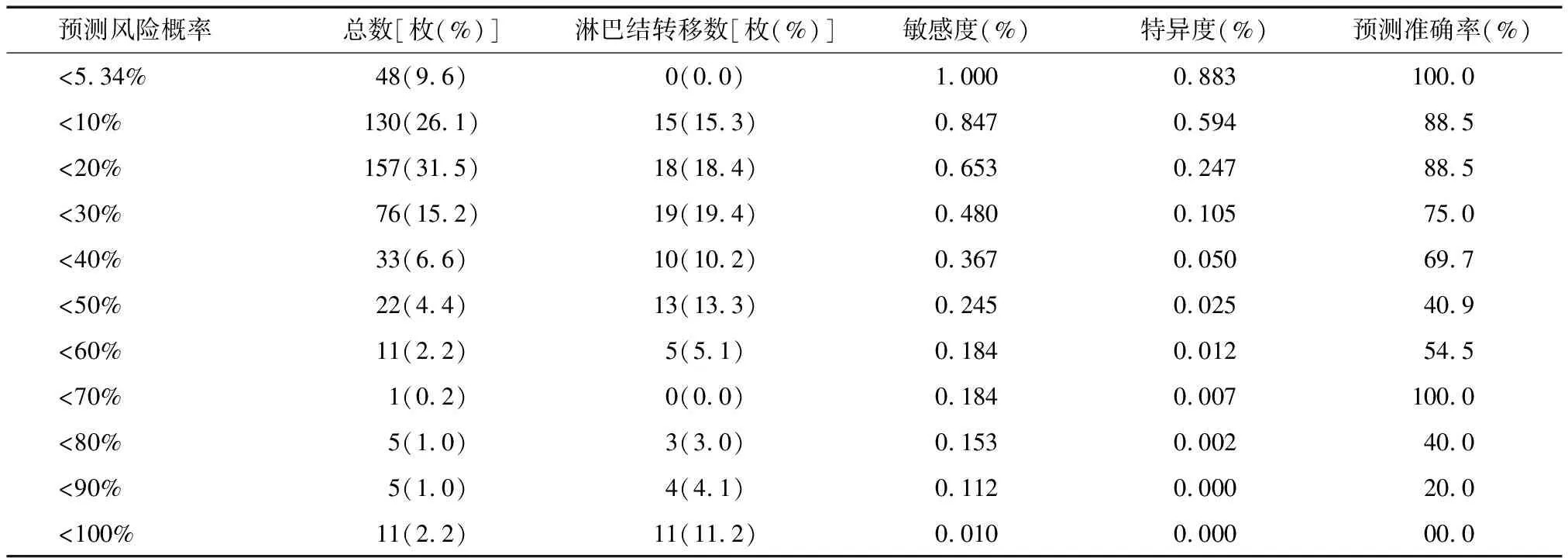
表3 nomogram模型在模型组中对转移低风险淋巴结的预测结果
模型组(n=499):淋巴结转移阳性(n=98,19.6%),淋巴结转移阴性(n=401,80.4%)

表4 nomogram模型在验证组中对转移低风险淋巴结的预测结果
验证组(n=115):淋巴结转移阳性(n=23,20.0%),淋巴结转移阴性(n=92,80.0%)
此外,综合分析现有预测腋窝淋巴结的模型可以发现,各个模型分析的临床病理因素均未包含影像学检查因素。本研究将术前腋窝淋巴结临床触诊阳性及阴性、影像学腋窝淋巴结阳性及阴性淋巴结均纳入分析,通过收集术中影像学资料联合术前临床资料、部分病理资料进行建模分析各个因素与最终淋巴结病理结果的相关性,在一定程度上放宽了研究入组条件,使更多患者可以通过模型进行预测,适用性更广。
由本研究的分析结果可知,以术中BioVision成像检查所见淋巴结特征诊断淋巴结性质,不管单因素分析还是多因素分析,可用预测因素相对客观,有助于预测模型的构建及提升预测准确性和稳定性,也有助于临床更加准确、客观地判断腋窝淋巴结状态。
现有的预测模型预测准确率均为中等水平,AUC 值波动于0.70~0.78[21, 24-26]。本研究以 40例患者(116枚SLN)进行外部验证,得到的 AUC 值为0.767,预测准确率与现有的大多数预测模型相符。本研究入组的患者中,由nomogram预测模型计算得出淋巴结转移风险<5.34%的淋巴结,术后病理检查提示均未发生淋巴结转移,从数据上验证了其可行性及安全性。
对于构建预测模型,采用分析的因素本身就可能存在误差,如被多个模型采用的肿瘤大小因素可能产生人为测量误差。本研究采用的术中Biovision成像系统成像因素中直径测量结果也可能因临床医生及影像科医生的经验产生测量误差。因此提升预测模型的预测准确性,需要尽量选取误差小且缺项少的数据,同时应可能增加建模病例,经多中心验证后才能确定其预测准确性及稳定性。此外,我们的研究有几项缺陷,同所有回顾性研究相似,本研究存在选择性偏倚,且受到小样本量的限制。今后,我们将进一步增加样本量,以得出更高级别的循证医学证据,并进一步探讨乳腺癌患者腋窝淋巴结转移预测模型的可行性。
