血清甲状腺激素水平在小儿原发性肾病综合征中的临床意义
2019-06-10邓建荣林小芹
邓建荣 林小芹
[摘要]目的 探讨血清甲状腺激素在小儿原发性肾病综合征中的临床意义。方法 选择我院2015年4月~2016年9月纳入的20例原发性肾病综合征患儿为观察组,在我院体检的20例健康儿童作为对照组,分别检测其血清甲状腺激素水平,对比两组检测结果。结果观察组(活动期)的FT3、FT4、TT3以及TT4水平低于对照组,但24h尿蛋白、血浆白蛋白高于对照组(P<0.05);观察组(缓解期)的FT3、FT4、TT3、TT4、24h尿蛋白及血浆白蛋白水平与对照组无统计学差异(P>0.05);且三组TSH水平无明显差异(P>0.05)。观察组的活动期FT3、FT4水平与24h尿蛋白呈负相关性(r=-0.684,-0.508,P<0.05),与血浆白蛋白呈正相关性(r=0.109,0.582,P<0.05)。结论 小儿原发性肾病综合征可导致甲状腺激素水平暂时性下降,而病情缓解后激素水平可逐渐恢复,同时甲状腺激素水平与其肾病综合征具有密切相关性。因此,定期监测肾病综合征的甲状腺功能,可体现患者病情变化,为临床治疗及预后提供参考依据。
[关键词]临床分析;血清甲状腺激素;促甲状腺激素;原发性肾病综合征
[中图分类号]R726.9
[文献标识码]A
[文章编号]2095-0616(2019)02-74-04
原发性肾病综合征(nephrotic syndrome,NS)是小儿肾脏的常见疾病,主要是由多种病因导致肾小球滤过膜破坏所致,临床上以高度水肿、大量蛋白尿、低血浆白蛋白以及高脂血症为特征,严重影响患儿正常生活以及生长发育,受到临床广泛关注[1]。根据相关报道显示[2-3],小儿原发性肾病综合征会牵连患儿体内甲状腺激素水平发生变化,随着病情不断发展,部分患儿可能出现低甲状腺激素综合征,主要表现为T3、T4的水平下降而TSH正常,即低T3、T4综合征。因此我院对此展开研究,选择我院2015年4月~2016年9月纳入的20例原发性肾病综合征患儿作为研究对象,探讨小儿原发性肾病综合征在活动期和缓解期患儿的血清甲状腺激素水平变化,现报道如下。
1 资料与方法
1.1 一般资料
选择我院2015年4月~2016年9月纳入的20例原发性肾病综合征患儿为观察组,在我院体检的20例健康儿童作为对照组。均经过我院伦理委员会批准同意。观察组男11例,女9例,年龄2个月~4岁,平均(1.5±0.4)岁;对照组男8例,女12例,年龄4个月~4岁,平均(1.7±0.5)岁。对比两组一般资料差异无统计学意义(P>0.05),具有可比性。
纳入标准:(1)患儿均符合2000年中华医学会儿科学分会肾脏病学组制定的《小儿肾小球疾病的临床分类、诊断及治疗》中诊断标准[4];(2)经过所有患儿及家属同意并自愿加入本次研究中;(3)资料齐全,精神或者意识状态较好者,能够配合医护人员安排进行研究。排除标准[5]:(1)合并下丘脑、垂体、甲状腺疾病史者;(2)合并严重心肺功能异常疾病;(3)资料不全,依从性较差者,无法配合研究;(4)研究前三个月服用任何影响甲状腺激素水平的药物。
1.2 方法
清晨取所有患儿空腹静脉血,选择我院罗氏Hotline全自動免疫分析仪器以及配套试剂,以电化学发光法严格按照说明书要求分别检测其FT3、FT4、TSH、TT3以及TT4水平,总共检测三次,取其平均值。
1.3 观察指标
分别记录活动期患儿及健康儿童的FT3、FT4、TSH、TT3、TT4、24h尿蛋白及血浆白蛋白水平;活动期患儿采取针对性治疗,一年后再次记录缓解期患儿的各项指标水平,对比检测结果。
1.4 统计学处理
采用SPSS18.0统计软件,计量资料以(x±s)表示,采用方差分析F检验,t检验,活动期患儿的
FT3、FT4水平与尿蛋白、白蛋白的相关性采用Pearson相关性分析方法,并用r表示并进行假设检验,P<0.05为差异有统计学意义。
2 结果
2.1 血清相关指标水平比较
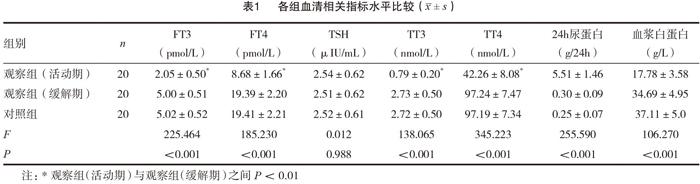
观察组(活动期)的FT3、FT4、TT3以及TT4水平低于对照组,24h尿蛋白、血浆白蛋白高于对照组(P<0.05);观察组(缓解期)的FT3、FT4、TT3、TT4、24h尿蛋白及血浆白蛋白水平与对照组相比差异无统计学意义(P>0.05);三组的TSH相比差异无统计学意义(P>0.05)。见表1。
2.2 相关性
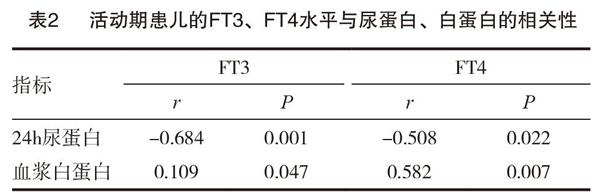
观察组的活动期FT3、FT4水平与24h尿蛋白呈负相关性(r=-0.684,-0.508,P<0.05),与血浆白蛋白呈正相关性,差异有统计学意义(r=0.109,0.582,P<0.05)。见表2。
3 讨论
甲状腺激素是指甲状腺所分泌的激素,健康儿童体内的甲状腺激素主要以游离状态以及结合方式存在,并经过相互转化的方式保持正常能力。目前临床上检测的甲状腺激素包括FT3、FT4、TT3以及TT4等。FT3与FT4均属于机体血液循环中甲状腺激素的活性成分,具有较高生物活性,其水平不受甲状腺结合球蛋白的影响,在血液中维持相对稳定状态,因此即使在患儿因生理及病理情况下造成血浆甲状腺结合球蛋白浓度与结合力变化时,FT3与FT4也能够准确体现甲状腺功能[6-7],是甲状腺功能在体外实验中的灵敏指标。TT3与TT4均在甲状腺滤泡上皮细胞中合成,是甲状腺激素的存储和运输方式,其中TT3与甲状腺球结合球蛋白的特异性结合量高达99.7%以上,而TT4与特异的血浆蛋白结合量也高达也是99.98%,因此机体血液循环中甲状腺素结合球蛋白与血浆蛋白出现变化时,TT3与TT4同样出现相应变化,临床上常与FT3、FT4联合应用于甲状腺疾病的诊断、评估以及疗效监测[8]。TSH属于大脑腺垂体分泌的调节甲状腺功能的主要激素,能够有效改善甲状腺上皮细胞的代谢,并促进胞内核酸以及蛋白质发生合成反应,从而使细胞发生高柱状增生反应,扩大腺体[9],促进甲状腺激素的合成与分泌。反过来在下丘脑-垂体-甲状腺轴的反馈机制调节下,TSH又受甲状腺激素的负反馈调节,当甲状腺激素显著降低时,TSH有可能升高,但NS急性期甲状腺功能的异常是暂时性和可逆的,所以对垂体影响不大。
小儿原发性肾病综合征主要是由于多种病因导致肾小球的滤过膜以及带有静电的屏障遭受损坏,既往研究中认为此病对患儿肾脏具有较大伤害,从而牵连机体内各激素的代谢紊乱,其中与甲状腺激素水平密切相关[10-12]。大量蛋白从肾脏丢失,其中包括与甲状腺激素结合的甲状腺素结合球蛋白以及白蛋白,前白蛋白等,不断丢失的蛋白自然会造成甲状腺激素水平的下降,同时因为NS患儿有高度水肿,临床上多采用低盐饮食,往往会出现碘的摄入不足,低蛋白血症会降低血浆胶体渗透压,使胃肠道黏膜呈现充血水肿的状态,影响到肠道对蛋白质的摄取,导致合成甲状腺激素原料的不足,从而降低甲状腺激素生成水平[13]。而且部分患儿需长期大剂量使用糖皮质激素治疗,糖皮质激素会抑制甲状腺素结合球蛋白(TBG)的合成,从而导致甲状腺激素水平低下,因此临床上通常认为原发性肾病综合征通常合并甲状腺激素代谢异常[14]。NS患儿甲状腺激素出现暂时性的降低是人体的自我保护机制,既可减少非蛋白氮的生成和过多蛋白质的消耗,又可降低基础代谢率,减轻肾脏负荷。但是人体内糖皮质激素受体也会因甲状腺激素降低而减少,导致激素疗效差。临床上通过适当补充左旋甲状腺素,一方面增加人体对糖皮质激素的亲和力,提升对激素的敏感性,使病情得到缓解;另一方面甲状腺激素在人体内保持游离状态,进入细胞前,主要在肾脏其结构中的酚基与巯基相结合;进入细胞后,通过结合胞质内受体、核酸及线粒体,产生系列的生物反应,使肾的血流灌注增加,肾小球基底膜得以修复,保护肾小球结构,促进肾功能恢复。并且甲状腺激素还可提升人体血浆心钠素浓度,利尿排钠,增加肾小球的滤过滤,促进胆固醇的分解,使胆固醇水平降低,改善NS的治疗效果[15]。本研究通过对小儿原发性肾病综合征的活动
期与缓解期及正常儿童血清相关指标水平的比较,结果表明观察组(活动期)的FT3、FT4、TT3以及TT4水平低于对照组,但24h尿蛋白、血浆白蛋白高于对照组(P<0.05);另外三组的TSH水平无明显差异(P>0.05)。提示NS活动期FT3、FT4、TT3以及TT4降低,TSH水平与健康者无变化,其原因可能是甲状腺激素水平虽然降低但尚不足以引起TSH反馈分泌增多,也说明NS患儿暂时性低T3、T4血症对垂体功能影响不大。NS活动期FT3、FT4水平与24h尿蛋白呈负相关性(P<0.05),与血浆白蛋白呈正相关性(P<0.05)。提示甲状腺激素水平的变化与NS患儿蛋白的丢失有关,大量蛋白尿丢失甲状腺素结合球蛋白等蛋白同时也会伴有血清甲状腺激素的丢失,从而造成了甲状腺激素水平的下降。缓解期FT3、FT4、TT3以及TT4与正常儿童无显著差异,说明NS患儿急性期存在暂时性甲状腺功能低下状态,随着病情缓解,尿蛋白转阴,甲状腺激素水平可逐渐恢复。
综上所述,小儿原发性肾病综合征容易发生甲状腺激素水平变化,出现甲状腺功能减退,而甲状腺功能减退又可加重原发性肾病综合征的病情,两者互相影响,关系紧密。因此,NS患儿要常规动态监测甲状腺激素水平,在原有治疗的基础上适当补充小剂量左旋甲状腺素,有利于尿蛋白转阴,缩短病程,对提高NS的缓解率,疾病的恢复有着积极作用。
[参考文献]
[1]吴小梅,何爱琴,鲁一兵,等.糖尿病肾病患者甲状腺激素水平变化及其与肾功能的关系[J].山东医药,2015,55(37):37-39.
[2]胡蓉,刘剑,吴学毅,等.原发性肾病综合征并发甲状腺功能异常关系分析[J].临床医学研究与实践,2016,1(9):23.
[3]张茜,董丽华,叶卫丰,等.原发性肾病综合征合并非甲状腺疾病综合征患者甲状腺功能与主要生化指标相关性分析[J].临床和实验医学杂志,2018,17(6):615-618.
[4]中华医学会儿科学分会肾脏病学组.小儿肾小球疾病的临床分类、诊断及治疗[J].中华儿科杂志,2001,39(12):746-749.
[5]管娜,丁洁,杨霁云,等.基于病例对照研究的儿童肾病综合征低白蛋白血症诊断标准探讨[J].中国循证儿科杂志,2017,12(2):131-134.
[6]王艷,李慧华,沈丽莎,等.老年2型糖尿病患者亚临床甲状腺功能减退与糖尿病肾病的关系[J].中华老年医学杂志,2017,36(12):1301-1303.
[7]韦小庆,汪宏.原发性甲状腺功能减退症与肾损伤的相关性研究[J].现代医药卫生,2016,32(6):883-885.
[8]周强,干正琦,方立曙,等.糖尿病肾病不同分期的甲状腺功能分析[J].浙江实用医学,2016,21(2):103-105.
[9]左龙梅,戴伯华.肾脏疾病患者低T3、T4水平检测的临床价值[J].检验医学与临床,2017,14(Z1):306-307.
[10]周琪,黄琦.2型糖尿病肾病早期甲状腺激素及自身抗体的研究[J].浙江临床医学,2017,19(5):916-918.
[11]吴欣梅.女性甲状腺激素水平对糖尿病肾病的影响[J].实用妇科内分泌电子杂志,2015,2(5):122-123.
[12]侯王君,庄贺,宿晶,等.糖尿病肾病中医证型与甲状腺激素水平的关系[J].西部中医药,2015,28(5):89-91.
[13]徐光标,陈丹,陈伟珍,等.膜性肾病患者甲状腺功能变化[J].中国中西医结合肾病杂志,2015,16(3):258-259.
[14]韩洁,许婧,曹宁,等.2型糖尿病肾病患者甲状腺自身抗体及甲状腺功能的研究[J].临床与病理杂志,2015,35(12):2102-2107.
[15]杜新,齐卡.内科疑难病例丛书(泌尿分册)[M].北京:人民卫生出版社,2010.
