关节镜治疗髋臼盂唇损伤的疗效分析
2019-03-21欧阳侃王大平陆伟朱伟民李皓钟名金许鉴柳海峰彭亮权冯文哲陈康李瑛
欧阳侃,王大平,陆伟,朱伟民,李皓,钟名金,许鉴,柳海峰,彭亮权,冯文哲,陈康,李瑛
(深圳市第二人民医院 运动医学科,广东 深圳 518035)
盂唇撕裂是髋关节镜手术中最常见的病变,也是最常引起髋关节机械症状的病变。其在髋关节疼痛患者中占22%~55%,是导致髋关节退行性变的重要原因之一[1-3]。临床、生物力学及有限元研究均提示,盂唇在维持髋关节功能方面有重要作用[4-5]。盂唇撕裂会导致髋关节微不稳、减少关节软骨的营养,从而导致软骨损伤[6]。本研究拟探讨关节镜下盂唇修复的临床疗效。
1 资料与方法
1.1 一般资料
前瞻性研究2012年9月—2015年9月在深圳市第二人民医院接受髋关节镜手术的63例患者。患者年龄为20~59岁,平均年龄36.7岁。其中,男性24例,年龄20~43岁,平均32.3岁;女性39例,年龄21~59岁,平均37.5岁。Cam撞击伴盂唇损伤14例,Pincer撞击伴盂唇损伤11例,混合撞击伴盂唇损伤27例,单纯盂唇损伤11例。11例患者伴髋臼软骨损伤,其中女性7例,男性4例;6例软骨损伤为Outerbridge I型,5例为Outerbridge Ⅱ型。所有软骨损伤位于髋臼边缘、盂唇软骨交界处,清理不稳定软骨后没有进行特殊处理。3例患者盂唇损伤为术中确诊,术前MRI不能确定诊断。随访时间12~36个月,平均26个月。纳入标准:①腹股沟区疼痛伴或不伴机械症状,非手术治疗≥6个月无效(包括调整运动方式、口服非甾体类抗炎药、物理治疗等);②术中发现盂唇损伤并进行盂唇修复术。排除标准:①术前X射线检查提示髋骨性关节炎(Tönnis分级≥2级);②术前均有痛性活动受限,查体髋前方撞击试验阳性(屈曲、内收及内旋激发疼痛);③术前影像检查包括X线平片(骨盆正位和蛙氏位)、单侧髋关节MRI。Pincer撞击诊断标准包括X射线片上的交叉征阳性、坐骨棘征阳性、CE角>40°等[7-8]。Cam型撞击诊断标准包括X线平片上手枪柄样畸形,α角>55°等。所有MRI由高年资肌骨骼影像学医生阅片,并由高年资临床医生审核。如盂唇损伤位于盂唇软骨交界处,术中发现骨床处理后血运良好且盂唇组织无退变,则进行关节镜下盂唇修复。如果影像学及术中均发现存在髋撞击,则行相应的骨赘磨削术。
1.2 手术方法
所有手术由同1名医生完成。患者取仰卧位,平卧于牵引床上,患肢牵引,行气管插管全身麻醉,置硅胶会阴柱,足部置于牵引足套内;透视下建立前外侧入路,然后关节镜监视下建立改良前方入路[9],在2个入路间作关节囊切开,用70°镜作全面的诊断性关节镜探查,如存在Pincer撞击,则行髋臼成型及髋臼沿新鲜化,髋臼软骨损伤采用Outerbridge分型[10],清理不稳定的软骨,打磨髋臼沿骨床至新鲜出血,以利于缝合的盂唇愈合,锚钉缝合盂唇,然后放松牵引。如果存在Cam撞击,则进行头颈交界区骨赘磨削。对不存在骨性撞击的患者,则在髋臼沿进行适当新鲜化后缝合盂唇。见附图。

附图 26岁男性患者盂唇损伤
1.3 术后康复
盂唇缝合修复术后,患肢3周内不负重,早期进行髋关节被动活动锻炼,以防关节粘连并促进早期功能康复,术后第2周开始行主动髋关节活动训练及各方向髋关节肌力抗阻训练。
1.4 术后随访
术后2周、3个月、6个月门诊复查,之后每半年门诊复查1次,随访时间≥1年。采用改良Harris髋关节评分(MHHS)、髋关节功能评分(hip outcome score, HOS)及日常生活髋关节功能评分(hip outcome score-activities of daily living, HOS-ADL)进行临床疗效评估[11-12]。随访中不常规包括MRI检查。
1.5 统计学方法
数据分析采用SPSS 21.0统计软件。计量资料以均数±标准差(±s)表示,比较用配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术前后患者MHHS、HOS及HOS-ADL评分比较
手术前后MHHS、HOS及HOS-ADL评分比较,经t检验,差异有统计学意义(P<0.05);术后MHHS、HOS及HOS-ADL评分较术前提高。见附表。
附表 手术前后患者MHHS、HOS及HOS-ADL评分比较 (n =63,分,±s)
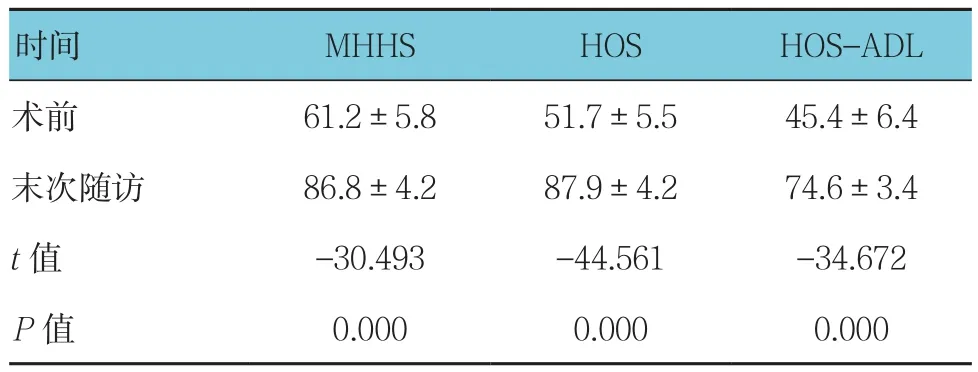
附表 手术前后患者MHHS、HOS及HOS-ADL评分比较 (n =63,分,±s)
时间 MHHS HOS HOS-ADL术前 61.2±5.8 51.7±5.5 45.4±6.4末次随访 86.8±4.2 87.9±4.2 74.6±3.4 t值 -30.493 -44.561 -34.672 P值 0.000 0.000 0.000
2.2 患者并发症和随访情况
患者无严重并发症发生(包括神经损伤、感染及压疮)。到末次随访为止,无患者需要修正手术或更进一步手术。
3 讨论
近年来,国外有部分学者开展关节镜下髋关节盂唇修复手术,总体疗效满意。KAMATH等[13]评估52例平均年龄42岁关节镜下盂唇修复的患者,84%的患者能重新恢复运动或恢复手术前的娱乐活动,髋关节镜手术对大多数盂唇损伤患者安全、可靠。PHILIPPON等[14]评估112例髋撞击患者治疗结果,患者满意率高。THOMAS等[15]报道100例髋撞击患者的治疗结果,关节镜下治疗髋撞击及盂唇损伤疗效良好。LARSON等[16]评估94例髋撞击盂唇损伤患者,比较盂唇修复和盂唇清理/部分切除的治疗效果,临床及功能结果修复组优于切除组,术后1年和2年,盂唇修复组髋关节功能好于切除组[17]。本组研究结果和前述研究相似,末次随访时MHHS、HOS及HOSADL结果比术前提高。
盂唇修复的临床疗效优于单纯的盂唇清理手术,这可能与支持关节镜下修复盂唇撕裂,并同时治疗可能存在的骨性结构异常(如各类型的髋关节撞击综合[6,17,19])有关。一项关节镜下盂唇清理和盂唇修复的对比研究显示,术后平均MHHS清理组为88.9分,而修复组为94.3分[17],清理组67%的患者结果优良,而修复组为90%。另一项研究28位男性国家曲棍球运动员,患者有顽固性的髋关节疼痛,影响职业生涯,X线片均有CAM型撞击表现[6],平均年龄27岁,所有患者均由同1个高年资外科医生行髋臼沿清理、盂唇缝合,平均恢复滑冰时间为3.8个月,术后平均参加94场比赛,术后平均MHHS为95分,术后满意度评分由1~10表示,中位数为10。另一项研究显示,修复盂唇而非单纯行清理术是独立的预测良好术后疗效的指标之一[18]。
髋关节盂唇修复最大的手术风险是在置入锚钉时,可能会穿破髋臼关节面。为避免这种风险,笔者经验是在进行盂唇缝合前,应该彻底清理髋臼沿,以提供良好的锚钉置入角度。另1个风险是修复后髋关节内疤痕组织的形成,文献报道的术后关节镜2次清理疤痕的发生率不一,主张术后不应过早进行髋关节主动运动,以减少关节内疤痕组织的形成。最近Meta分析显示,66篇文献报道该手术的并发症,包括股神经损伤、下肢深静脉血栓等[7],尽管严重并发症的发生率很低,但仍需重视发生并发症的可能。
盂唇修复短期内能同时改善患者症状、提高关节功能,令高水平运动员重返赛场。成功的盂唇修复能预防和延迟髋关节骨性关节炎的发生,临床还需要更多的研究来明确恢复盂唇结构在髋关节自然退变过程中的作用。
综上所述,髋关节盂唇撕裂且无骨关节炎X射线表现的患者(Tönnis 1级或以下),关节镜下行盂唇损伤修复术临床疗效良好,其远期临床疗效还有待进一步观察。
