超声引导中心静脉留置导管在血透患者中的应用
2019-03-04曹慧敏赵冰峰杨赟赟邹志强
曹慧敏 赵冰峰 杨赟赟 邹志强
中心静脉置管处置是目前临床上常见的一种广泛应用于临床的有创治疗措施,以颈内静脉、股静脉和锁骨下静脉为主要穿刺静脉[1,2],血液滤过技术为临床重要和常见操作之一,针对急性肾损伤患者,需要进行临时性血液透析,或维持性血液透析(Maintenance hemodialysis,MHD),当造瘘术失败时,中心静脉穿刺置管是血液滤过主要临时血管通路,而锁骨下静脉可能导致中心静脉狭窄和发生严重并发症[3],所以以颈内静脉和股静脉为主。在临床的实际应用中,多数采用根据体表解剖标志经皮盲穿的方法进行中心静脉置管,但由于部分患者中心静脉解剖变异及医务人员工作经验不足,导致操作失败或操作时间过长,容易出现误穿动脉、血气胸、血肿等并发症,严重者可导致大血肿、呼吸困难甚至死亡。中国血液透析用血管通路专家共识和美国肾脏病基金会建议使用超声引导下中心静脉置管,以减少并发症,增加成功率与安全性[4,5]。因长期导管较临时导管复杂,穿刺中更易出现血肿等并发症,所以长期导管置管更应该在超声引导下进行。基于此,我们选择我院收治的血液透析患者,采取不同方式引导下中心静脉留置导管,探讨其成功率与安全性,为临床患者置管方法选择提供参考。
1 材料与方法
1.1 一般资料入选标准:①急性肾损伤者;②急诊透析者;③MHD 患者的通路失败;④病情需要尽快透析者;⑤不能建立动静脉内瘘、肾移植者;⑥严重动脉血管病、老年者;⑦低血压不能维持内瘘血流量者;⑧同意并签署知情同意书,年龄≥18 岁。
排除标准:①不能配合者;②病情危重需要行床旁连续性肾脏替代疗法的中心静脉置管患者;③严重凝血功能障碍患者。
选择我院肾内科近三年来需要行中心静脉置管术的患者240 例,男156 例,女84 例;年龄18~92岁,平均(56.6±10.2)岁,其中A1 组(临时导管盲穿组)128 例,A2 组(临时导管超声引导组)52 例,B1组(长期导管盲穿组)32 例,B2 组(长期导管超声引导组)28 例。A1 组和A2 组,B1 组和B2 组患者性别、年龄、身高、血肌酐比较差异均无统计学意义(P>0.05),具有可比性,见表1。
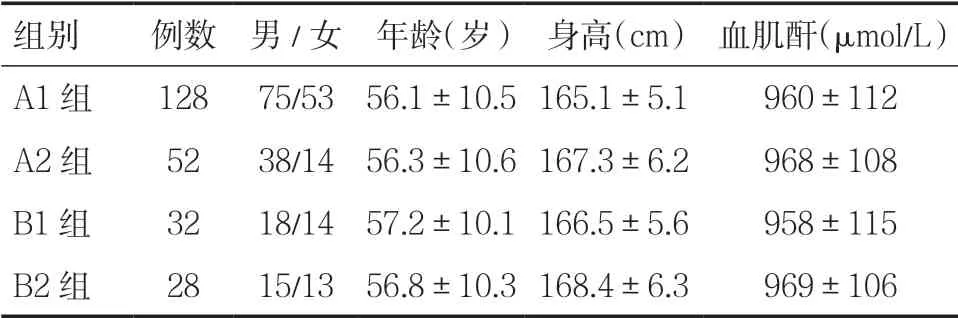
表1 四组患者一般资料比较
1.2 仪器与方法
1.2.1 仪器 临时导管采用ABLE 艾贝尔导管,型号:双腔12Fr-16cm/20cm,长期导管采用Palindrome,型号:14.5Fr/Ch(4.8mm)×19cm。彩超:飞利浦HD15超声诊断仪,探头频率7.5~11MHz。操作者由肾内科血透中心具有独立完成重症超声检测资质,副主任以上的医师及B 超室主任完成。
1.2.2 方法 首选穿刺部位:右颈内静脉,其次为股静脉。均采取平卧位,常规消毒、铺巾、2%利多卡因局部麻醉。
1.2.2.1 A1 组 ①颈内静脉穿刺,取胸锁乳突肌胸骨头与锁骨头夹角顶点为穿刺点,以Seldinger 法穿刺,穿刺成功后置入导丝,稍扩大穿刺口,置入导管,退出导丝。②股静脉穿刺,以Seldinger 法穿刺,取腹股沟韧带下2cm、股动脉搏动内侧0.5cm 处为穿刺点,穿刺成功后留置导丝,稍扩大穿刺口,置入导管,退出导丝。
1.2.2.2 A2 组 采用飞利浦HD15 彩色超声诊断仪,探头频率7.5~11MHz 进行B 超探查,探头用无菌手套包裹。①颈内静脉穿刺,超声下明确颈内静脉后,先用7#细针试穿,探明位置、方向和深度,边进针边回抽,并保持一定的负压,进入血管确认为静脉血后改用17G 穿刺针穿刺,穿刺针与体表呈45°,进针方法同前,此时在声像图上可清晰显示穿刺针进入颈内静脉,用注射器顺利回抽暗红色血液证实穿刺成功。沿穿刺针放入导丝,拔出穿刺针,留置导丝,稍扩大穿刺口,置入导管,退出导丝。②股静脉穿刺,超声显像明确股静脉后,余操作方法同颈内静脉穿刺。
1.2.2.3 B1 组 患者取平卧位,常规消毒、铺巾、2%利多卡因局部麻醉。①颈内静脉穿刺,取胸锁乳突肌胸骨头与锁骨头夹角顶点为穿刺点,以Seldinger法穿刺颈内静脉,穿刺成功后置入导丝,稍扩大穿刺口,放入带有撕脱鞘的扩张器,将已经做好皮下隧道的留置导管通过撕脱型外鞘送入血管,在送入导管的同时,撕开外鞘管并拉出。置管完毕后即刻超声显示导管尖端位于上腔静脉根部或右心房入口处即可。②股静脉穿刺,取腹股沟韧带下2cm、股动脉搏动内侧0.5cm 处为穿刺点,以Seldinger 法穿刺股静脉,余操作方式同颈内静脉穿刺方法。
1.2.2.4 B2 组 采用飞利浦HD15 彩色超声诊断仪,探头频率7.5~11MHz 进行B 超探查,探头用无菌手套包裹。①颈内静脉穿刺,超声显像明确颈内静脉后,使用2%利多卡因局部麻醉后进行穿刺。先用7#细针试穿,探明位置、方向和深度,边进针边回抽,并保持一定的负压,进入血管确认为静脉血后改用18G 穿刺针穿刺,穿刺针与体表呈45°,进针方法同前,此时在声像图上可清晰显示穿刺针进入颈内静脉,用注射器顺利回抽暗红色血液证实穿刺成功。沿穿刺针放入导丝,拔出穿刺针,放入带有撕脱鞘的扩张器,将已经做好皮下隧道的留置导管通过撕脱型外鞘送入血管,在送入导管的同时,撕开外鞘管并拉出。置管完毕后即刻超声显示导管尖端位于上腔静脉根部或右心房入口处即可。②股静脉穿刺,超声显像明确股静脉后,麻醉与穿刺方法同颈内静脉穿刺。
1.2.2.5 手术结束前处理方法 入组患者均用注射器检查导管血流通畅。肝素盐水封管后缝线固定导管,观察穿刺部位无渗血、血肿,无菌纱布包扎。
1.3 观察指标观察传统盲穿和超声引导两种方法的一次性穿刺成功率、总穿刺成功率、手术时间及并发症发生情况(误穿动脉、气胸、血肿)。
1.4 统计学方法采用SPSS 19.0 统计软件包进行处理分析。计量资料采用±s表示,采用t检验;计数资料采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 A1 组、A2 组患者观察指标比较A1 组与A2组一次性穿刺成功率、总穿刺成功率、手术时间、误穿动脉发生率、局部血肿发生率比较,差异均具有统计学意义(P<0.05);A1 组与A2 组气胸发生率比较,差异无统计学意义(P>0.05)。见表2。
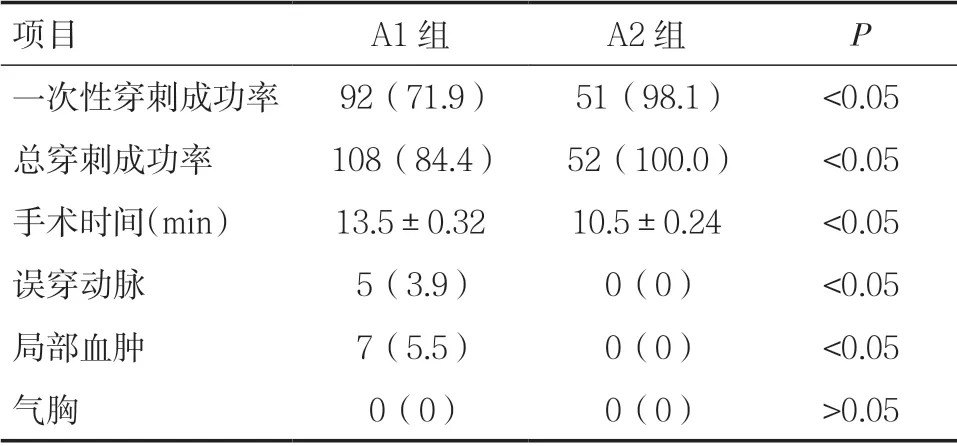
表2 A1 组与A2 组患者观察指标比较[n(%)]
2.2 B1 组、B2 组患者观察指标比较B1 组与B2组一次性穿刺成功率、总穿刺成功率、手术时间、误穿动脉(B1 组误穿动脉1 例,导致中量心包积液转至ICU,后转至外院后死亡)、局部血肿发生率比较,差异均具有统计学意义(P<0.05)。B1 组与B2 组气胸发生情况比较,差异无统计学意义(P>0.05)。见表3。

表3 B1 组与B2 组患者观察指标比较[n(%)]
3 讨论
近年来,急性肾损伤、肾衰竭、肾功能不全等疾病的发病率呈上升趋势,血液透析在治疗中发挥重要作用,其作为一种重要的肾替代治疗手段,将血液引出体外后,借助透析膜分隔血液和透析液为血液透析工作原理,其主要目的为达到物质交换并清除体内的代谢产物、调节水电解质平衡等。能否顺利进行血液透析,建立良好的血管通路并维持通畅,是血液滤过的必备条件,而成功与否则直接关系到治疗效果及长期生存率。目前血液透析通路主要有临时中心静脉置管、自体与人工血管动静脉内瘘。血液透析中心静脉留置导管(CVC)分为临时导管和长期导管。虽然中国血液透析用血管通路专家和美国肾脏病基金会建议血管通路应该首选自体动静脉内瘘,但有分析表明60%的血液透析患者第一次透析采用中心静脉留置导管[4,5],由此可见安全留置中心静脉导管非常重要。传统的中心静脉穿刺置管术主要依靠解剖标志点定位盲探操作,但中心静脉解剖位置并不是固定于每个人的体表位置,随着年龄、血管、生活、疾病、体质情况的不同,个体差异较大。中心静脉置管术有传统盲穿法和超声引导穿刺,传统的中心静脉穿刺置管主要依靠解剖标志定位,属于“盲探性”穿刺,盲穿的成功与否依赖于操作者的技术经验及血管情况,即使操作熟练的医师也会失误,因此在操作过程中可能出现误穿动脉,穿透静脉出血,引起各种并发症,如误出血、动静脉瘘、气胸、血气胸等,严重时危及患者生命。尤其对肥胖、颈短的患者,由于体表标志不明和中心静脉距离皮肤较深,穿刺有一定的难度,失败率和并发症发生率较高[6]。有研究对90 例患者进行右侧颈内静脉、股静脉超声扫描后发现,其解剖位置都分别与颈总动脉和股动脉有重叠和异位关系,此时传统盲穿易失败[3]。而在临床诊治中发现,由于急性肾损伤患者常伴随多种问题,反复多次穿刺影响预后。中国血液透析用血管通路专家共识建议超声引导、定位穿刺,尤其肥胖、儿童、颈部问题的特殊患者[4]。
自血液透析中使用中心静脉留置导管以来,在临时性血液透析中发挥了重要作用,对于难以建立动静脉内瘘的患者来说,长期导管已经作为永久性通路使用。在美国研究中指出,有25%的透析患者使用长期性双腔留置导管[7]。盲穿法已经逐步被B 超引导所代替。在超声引导甚至实时监控下,可以帮助术者看到血管的走行情况,帮助术者鉴别血管变异情况,准确定位血管,提高穿刺率,降低并发症[8]。在穿刺前进行相关的探查工作,可以发现条件较好,适合穿刺的血管,完成正确的评估后,再进行有效的穿刺。既节省了穿刺时间,又减轻穿刺痛苦。在本研究中无论临时导管组还是长期导管组,B 超引导穿刺一次性穿刺成功率、总穿刺成功率均明显高于传统盲穿组,手术时间明显短于传统盲穿组,误穿动脉率及局部血肿发生率明显低于传统盲穿组。
超声引导穿刺中注意事项:①穿刺前先用B 超探察穿刺血管情况,有无血栓形成、狭窄、有无变异等;②操作前严格消毒铺巾,体位摆放标准,严格使用无菌探头,要求超声科操作医师经验丰富;③穿刺过程中麻醉问题:不要心急,不要凭经验进行局麻,建议B 超探查好血管后再进行局麻,如果B 超未探察好凭经验局麻有可能麻醉位置不准确,给患者带来痛苦;④在B 超引导下一般选择血管短轴面作为穿刺点,可以清晰看到穿刺针的走向及是否进入血管,确定是静脉血后置入导丝后超声查看位置,可以提高穿刺成功率,且无需调整进针方向[9];⑤穿刺前应对患者进行有针对性的健康指导并大致讲解穿刺过程,使患者对手术情况有一定的了解,降低恐惧害怕心理,进而提高患者的配合度。而在穿刺过程中应加强对患者的指导与安抚,必要时采取心理疏导或转移注意力等方式,尽量保证患者全身心的放松,减少机体紧张状态,以减少应激反应,尽量以维持呼吸平稳为主要前提。因患者紧张时在超声下对术者正确找到血管走形造成一定的干扰,影响穿刺成功,造成患者多次穿刺,增加并发症的发生率并增加患者痛苦,因此保证患者的配合度也是置管成功的一个重要因素。
总之,超声引导中心静脉置管较传统的盲穿方法,可以缩短操作时间,提高穿刺成功率,进而减少穿刺失败所造成的费用增加与并发症,更能减轻反复穿刺给患者带来的痛苦,是一种准确、高效、安全的方法,值得在临床推广应用。
