腹腔镜直肠癌手术与传统开腹直肠癌手术的近远期疗效对比分析
2019-02-15黄丽君朱量张海涛唐远志
黄丽君 朱量 张海涛 唐远志
直肠癌是消化系统的常见恶性肿瘤之一, 早期手术切除是根治的最佳方法。但直肠癌发病部位偏低, 解剖结构复杂,手术切除很难达到彻底根治的效果, 具有较高的复发率。腹腔镜是近年来外科手术中发展迅速的微创手术方法, 其技术运用在临床上也越来越娴熟, 已在临床普遍开展[1]。但腹腔镜直肠癌手术的近远期疗效与传统开腹直肠癌手术相比是否更优越, 临床尚无定论。本研究进一步分析腹腔镜直肠癌手术与传统开腹直肠癌手术的近远期疗效, 现报告如下。
1 资料与方法
1.1 一般资料 选择2012年5月~2016年5月在本院外科治疗的60例直肠癌患者作为研究对象, 所有患者均符合直肠癌诊断标准, 经病理活检确诊;按TNM分期Ⅰ期26例、Ⅱ期25例、Ⅲ期9例;排除Ⅳ期直肠癌者、有手术禁忌者。将患者随机分为观察组和对照组, 每组30例。观察组男16例,女14例;年龄32~79岁, 平均年龄(54.7±11.3)岁。对照组男15例, 女15例;年龄30~79岁, 平均年龄(55.2±11.9)岁。两组患者性别、年龄等一般资料对比差异无统计学意义(P>0.05), 具有可比性。
1.2 方法 对照组患者采用传统开腹直肠癌手术, 全身麻醉后, 取肿瘤部位下腹切口, 长约20 c m, 开腹后寻找到肿瘤,观察与周围组织情况, 依据全直肠系膜切除(TME)原则, 切除肿瘤及周边组织, 清扫淋巴结, 常规吻合直肠, 放置引流管, 逐层缝合切口[2]。观察组患者采用腹腔镜直肠癌手术,取头低左侧高的改良截石位, 分别于脐部、左右下腹部、右中腹部及耻骨上做5个孔, 脐部为观察孔, 其余为操作孔,内侧入路, 沿Toldt's间隙分离, 游离出肠系膜下动脉, 将其根部结扎, 游离结肠, 清扫第3站淋巴结, 之后按TME原则,游离直肠周围间隙, 裸化肠管, 用腔镜专用的直线切割闭合器切断并闭合远端直肠, 将左下腹穿刺孔扩大5 c m, 取出标本, 切断近端肠管, 置入抵钉座, 荷包缝合, 将肠管放入腹腔内, 再次建立气腹, 经肛门置入管形吻合器, 重建消化道, 止血、冲洗腹腔后缝合[3];Miles手术在会阴距肛门2~3 c m处做梭形切口, 与腹腔创面会合后移除标本, 在左下腹行乙状结肠造瘘;Hartmann手术则直接在闭合远端肠管后行乙状结肠造瘘[4]。
1.3 观察指标 记录两组患者各项手术指标, 包括手术时间、术中出血量、术后排气时间、进固体食物时间、住院时间, 评估近期疗效;统计两组患者术后有无吻合口漏、切口感染、肠梗阻、肺部感染等并发症发生;随访1~2年, 复查两组患者有无局部复发、远处转移、切口种植、切口疝等发生, 评估远期疗效。
1.4 统计学方法 采用SPSS 19.0统计学软件对研究数据进行统计分析。计量资料以均数±标准差(±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者近期疗效对比 观察组手术时间、术后排气时间、进固体食物时间、住院时间均短于对照组, 术中出血量少于对照组, 差异具有统计学意义(P<0.05)。见表1。
表1 两组患者近期疗效对比( ±s)

表1 两组患者近期疗效对比( ±s)
注:与对照组对比, aP<0.05
组别 例数 手术时间(min) 术中出血量(ml) 术后排气时间(h) 进固体食物时间(d) 住院时间(d)观察组 30 128.9±15.4a 104.5±20.3a 38.7±6.9a 4.2±0.5a 12.6±3.4a对照组 30 154.3±18.6 186.2±31.5 85.8±17.4 5.7±0.6 15.8±3.7 t 5.76 11.94 13.78 10.52 3.49 P<0.05 <0.05 <0.05 <0.05 <0.05
2.2 两组患者远期疗效对比 观察组局部复发、远处转移、切口种植、切口疝等总发生率为30.00%, 与对照组的33.33%对比差异无统计学意义(P>0.05)。见表2。
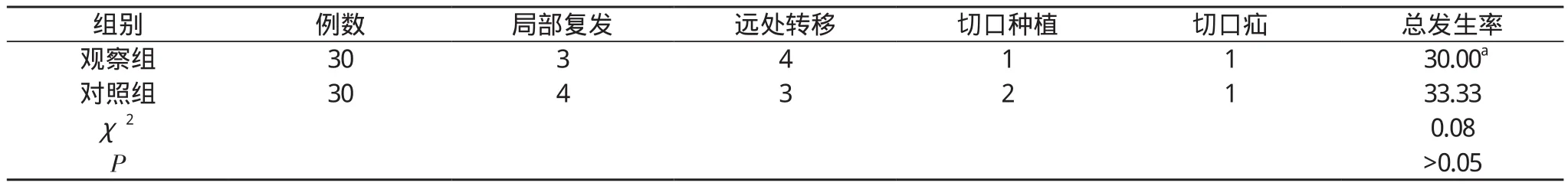
表2 两组患者远期疗效对比(n, %)
2.3 两组患者并发症发生情况对比 观察组患者并发症发生率为16.67%, 明显低于对照组的43.33%, 差异具有统计学意义 (P<0.05)。见表 3。

表3 两组患者并发症发生情况对比(n, %)
3 讨论
近年来, 腹腔镜直肠癌手术已广泛应用于临床。由于直肠癌的解剖部位特殊, 多处于盆腔深部, 而盆腔结构狭窄,传统开腹手术创伤大, 且组织结构往往不能充分显露, 不利于术者彻底清除病灶, 也增加了对周围组织的损伤[5]。而腹腔镜微创的优势明显, 创伤小, 术野清晰, 结扎组织血管的次数明显减少, 对周围组织的影响较小, 出血量也较少, 有利于保护神经功能。本研究结果显示, 观察组手术时间、术后排气时间、进固体食物时间、住院时间均短于对照组, 术中出血量少于对照组, 差异具有统计学意义(P<0.05), 说明腹腔镜手术的微创更有利于缩短手术时间和减少术中出血量,提升了术后胃肠道功能的恢复速度, 加快术后排气和进食恢复, 缩短住院时间, 因此腹腔镜手术的近期疗效更佳。而远期疗效方面, 观察组局部复发、远处转移、切口种植、切口疝总发生率为30.00%, 与对照组的33.33%对比差异无统计学意义(P>0.05), 说明腹腔镜并不会对预后产生明显不利影响。而观察组患者并发症发生率为16.67%, 明显低于对照组的43.33%, 差异具有统计学意义(P<0.05), 说明腹腔镜手术操作更为精细, 术中盲区少, 可有效避免脏器损伤, 减少体液流失, 有利于降低术后并发症发生率[6-8]。
综上所述, 腹腔镜直肠癌手术的近期疗效及安全性优于传统开腹直肠癌手术, 但两者远期疗效相当, 临床可优先选择腹腔镜直肠癌手术。
