探讨乳腺增生症的超声诊断及其分型标准
2018-04-22赵建军杨凯峰宋国超
赵建军 ,杨凯峰 ,宋国超 ,曹 红 ,许 俊
(1.同济大学附属上海市第十人民医院崇明分院超声科,上海 202157;2.上海市交通大学附属新化医院崇明分院消化内科,上海 202150)
乳腺增生症是女性多发的与性激素分泌相关的非肿瘤性疾病,多伴有经前期乳腺胀、痛,影响女性生活和工作。乳腺增生症超声表现多样,而且各家医院超声诊断标准及诊断结果也不一致,可能会影响临床医生对患者的诊疗措施。本研究针对我科对乳腺增生症超声诊断的分析,探讨超声对乳腺增生症的诊断标准。
1 资料与方法
1.1 临床资料
随机抽取2015年8月—2016年8月在本院超声科接受乳腺检查的患者,去除乳腺肿瘤性疾病后共计106例,其中诊断为乳腺增生症的患者78例,其诊断结果经钼靶、病理、随访等证实。年龄21~72岁。平均年龄47岁。
1.2 仪器与方法
使用GE voluson730、Philips IE33彩色多普勒超声仪,探头频率10~13 MHz。患者脱去上衣,平卧位,双手放于后枕下,充分暴露乳房和腋窝。检查时以乳头为中心,从乳腺外上象限开始,从中心向边缘放射状,沿顺时针方向连续扫查,最后检查乳腺及乳晕部。观察乳腺腺体厚度及回声高低、乳腺导管数量及内径大小、有无结节样回声,同时询问受检查是否有乳腺胀痛。左右乳腺分开记录。超声检查医师为具有十年以上经验的执业超声医师。
1.3 乳腺增生分型标准
最新WTO乳腺肿瘤组织学分类取消了 “纤维性囊性乳腺病”、“乳腺结构不良症”及“乳腺增生症”等病名。将乳腺增生性病变分为小叶性肿瘤、导管内增生性病变、良性上皮增生和肌上皮病变等[1-2]。
本研究的乳腺增生症诊断分型参考以往国内权威超声分类[3]及乳腺最新病理学分类,将其超声结论分为5型:①小叶增生型;②导管增生型;③纤维腺病型;④纤维化结节型;⑤囊肿增生型。
小叶增生型:乳腺腺体增厚,呈现大片或小片低回声,回声均匀,边缘欠清,无包膜,无球体感。多伴有乳腺胀痛。见图1。
导管增生型:乳腺导管呈节段性或区域性增粗,以外上及外下象限多见。一般内径大于2.0 mm,管腔内可为无回声或低回声,多伴有乳腺胀痛。低回声乳腺导管增生与小叶增生的区别是导管呈长条状回声,有分支,导管中央可见“内膜样”线状强回声。见图2。
纤维腺病型:呈小灶状低回声,回声欠均匀,外周回声较中央稍高,边缘较清,无包膜,无“伪足样”突起,有一定球体感,但形态欠规则,可伴有乳腺胀痛。见图3。
纤维化结节型:呈低回声结节,回声均匀,边界清楚,无包膜,有球体感,形态较规则,多不伴乳腺胀痛。见图4。
囊肿增生型:呈圆形或椭圆形无回声,囊壁薄,囊内透声好,后方回声增强,较大的囊肿后方有侧方声影,多不伴乳腺胀痛。见图5。
1.4 统计分析
使用SAS 8.1版统计分析软件,以卡方检验分析比较各年龄组乳腺增生总的发病率、不同类型增生的各自发病率和乳腺胀痛发生率。以直线相关检验分析不同类型增生与乳腺胀痛的相关性。以P<0.05为有统计学意义。

图1 小叶增生型。图2 导管增生型。图3 纤维腺病型。图4 纤维化结节型。图5 囊肿增生型。Figure 1.Lobular hyperplasia.Figure 2.Ductal hyperplasia.Figure 3.Fibroadenosis.Figure 4.Fibrosis nodules.Figure 5.Cystic hyperplasia.
2 结果
106例患者中经超声诊断为乳腺增生者78例,共计录156侧乳腺。49例超声诊断结果与病理检查结果相符,其余29例经乳腺钼靶检查排除乳腺肿瘤性疾病,然后经过为期6月以上的临床治疗及随访证实。超声检查显示有些不同类型增生性病变可同时发生于一个乳腺内。因为发现左右两侧乳腺各类型增生的发病率并无明显区别,所以两侧乳腺资料合并计算。具体结果见表1和表2。
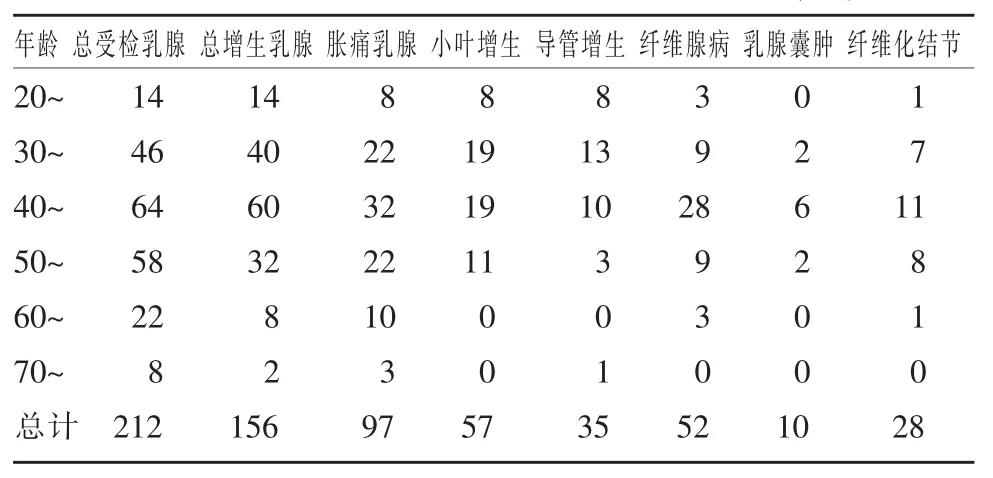
表1 不同年龄组乳腺增生超声检查结果(例)
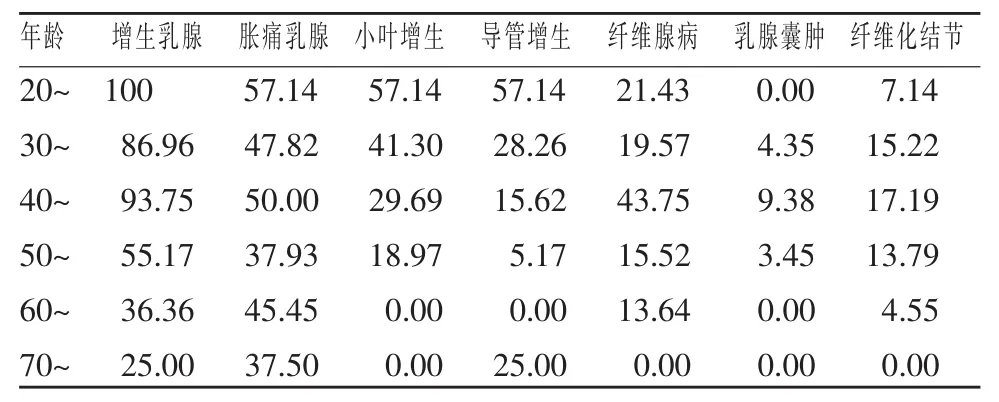
表2 不同年龄组增生乳腺、乳腺胀痛及各类型增生发生率(%)
78例患者从20岁开始以每10年为一组共分为6组,然后以年龄为列变量对增生乳腺数、胀痛乳腺数及不同类型乳腺增生数做列有序的列联表卡方检验,结果见表3。

表3 以年龄组为列变量卡方检验结果
因为60岁以上及70岁以上年龄组患者乳腺增生发病率低,另外老年人肩颈痛多见,部分自诉乳腺痛可能为肩颈痛牵扯、放射所致,所以分析不同类型乳腺增生与乳腺胀痛的相关性时未包含这两组患者资料。经直线相关检验分析,与乳腺胀痛正相关并且相关系数大于0.5的分别为乳腺小叶增生型(0.91)和乳腺导管增生型(0.89)。
3 讨论
女性乳腺做为性激素的靶器官,会随雌激素、孕激素在月经中的周期性变化经历增生和复原的组织变化过程,并可能伴有经前的乳房胀痛,这是正常的生理过程。但是,当多种内分泌激素失衡和乳腺靶细胞受体表达异常的情况下[4],导致本来应该复原的乳腺增生组织得不到复原或复原不全。随时间发展,乳腺结构紊乱,表现为乳腺腺体增厚、乳腺导管扩张、乳腺小叶增生、纤维增生,出现结节样病灶等变化,即为乳腺增生性病变。其病理改变以乳腺小叶、乳腺导管和纤维组织增生为特征,早期主要表现为小叶腺泡上皮增生,腺泡及小叶数目增多,体积增大;乳腺导管上皮细胞增多,管腔增宽,可称为小叶增生;中期乳腺小叶内及小叶间纤维组织明显增生,致使乳腺小叶的腺泡受压变形、体积缩小,称纤维化腺病;后期纤维化腺病继续发展,乳腺小叶纤维化,腺泡上皮萎缩甚至消失,称纤维硬化症[5]。
乳腺囊肿病以小叶末梢导管和腺泡高度扩张成囊为特征。应该是增生的纤维组织压迫乳腺导管使小叶末梢导管和腺泡内液体潴留所致。
在我院超声检查中与乳腺增生症的早期病理对应的诊断可分为导管增生和小叶增生;与乳腺增生症的中晚期病理变化对应的超声诊断可分为纤维腺病和纤维化结节,两者形态回声类似,但后者一般不伴有乳腺胀痛。乳腺囊肿病对应的超声诊断为乳腺囊肿型增生。
我们在超声检查中观察到乳腺的增生是不均匀的,少部分人是整个乳腺都增生或只有一种类型增生,多数是乳腺的一部分发生增生,而且是多种增生类型并存。经统计分析不同年龄组的增生乳腺、小叶增生、导管增生的分布差异有统计学意义(P<0.001)。年轻女性患者乳腺增生发病率高,类型多样,其中小叶增生和导管增生以20岁组发病率最高(均为57.14%)。随年龄增长和性激素水平的降低,乳腺腺泡,导管逐渐退化,而纤维增生较多见。乳腺纤维腺病以40岁组发病率最高 (43.75%),纤维化结节也以40岁组发病率最高(17.19%)。到60岁以后,大部分女性乳腺腺体都出现明显萎缩,乳腺增生发病率明显降低。
本研究发现有些乳腺增生类型,比如小叶增生、导管增生与乳腺胀痛明显相关(相关系数分别为0.91和 0.89),而囊肿型、纤维腺病和纤维化结节与乳腺胀痛相关不明显。我们认为雌、孕激素的分泌高峰会促进乳腺小叶和乳腺导管的增生和腺体的分泌,刺激局部感觉神经末梢产生胀、痛的感觉;但是随着乳腺小叶内外纤维组织的增生,腺泡上皮细胞会萎缩甚至消失,即使再出现雌、孕激素的分泌高峰,因为乳腺小叶和乳腺导管内靶细胞的消失,不会出现增生和分泌,也就不会刺激局部感觉神经末梢产生胀痛的感觉,所以纤维化结节病灶一般不伴有胀痛。
以往乳腺增生症超声诊断名称曾用名乳腺结构不良、纤维囊性乳腺病、乳腺小叶增生等。乳腺结构不良并未突出其病理增生的特点。纤维囊性乳腺病,考虑了纤维增生、乳腺导管及腺泡的扩张,但并未包含小叶增生、导管增生两种病变。而小叶增生只是乳腺增生症的一种早期表现,不能代替全部的乳腺增生症。另外超声也难以区分乳腺组织的良性增生与非典型增生。所以笔者认为用乳腺增生症做为乳腺内各种增生性病变的超声诊断名称比较合适。
综上所述,本研究所采用的乳腺增生症及分型的超声诊断与乳腺不同病理阶段的组织增生有较高的一致性,而且与患者的年龄变化、临床表现的相关性较好,有利于临床医生更准确的掌握患者病情。
