内外结合序贯治疗中风后肩手综合征180例临床疗效观察
2016-10-08吴名波廖荣鑫杨红华李娜凌宏礼刘
吴名波 廖荣鑫 杨红华 李娜 凌宏礼 刘秀辉 巫剑鸣 熊森林 刘四军
[摘要]目的观察临床经验内服和外敷方对中风后肩手综合征(SHS)患者序贯治疗效果,为临床应用提供科学依据。方法选取符合纳入标准的180例SHS患者,随机分为三组,即中药组、针刺组、对照组。中药组在康复理疗的基础上,按照疾病“急性期一缓解期”的发展趋势,序贯予以“痹证1号方内服+外敷1号方外用一痹证2号方内服+外敷2号方外用”。针刺组在康复理疗的基础上予以针刺治疗:根据经络循行相表里的特点,即对上肢相表里的太阴肺经与阳明大肠经、厥阴心包经与少阳三焦经、少阴心经与太阳小肠经进行分组针刺。对照组仅给予康复理疗。上述各组均连续治疗3周后评定临床疗效。结果在实验干预前,三组的年龄、性别、疼痛指数以及上肢运动功能评分两两比较都无显著性差异(P>0.05),具有可比性。实验干预后,中药组与对照组及针刺组比较,疼痛指数显著降低,上肢运动功能评分显著升高(P<0.05)。中药组的总体疗效也明显优于针刺组以及对照组(P<0.05)。结论内外结合序贯疗法,序贯予以“痹证1号方内服+外敷1号方外用一痹证2号方内服+外敷2号方外用”,对SHS具有良好的临床效果,特别是在缓解患肢疼痛、恢复上肢运动功能方面明显优于针刺组以及单纯康复理疗。
[关键词]内外结合序贯疗法;肩手综合征;临床疗效研究;中风
[中图分类号]R246.6 [文献标识码]A [文章编号]2095-0616(2016)05-13-05
肩手综合征(shoulde-hand syndrome,SHS)是中风后产生偏瘫的患者的常见并发症,中风也就是祖国医学所说的脑卒中,常发生于脑卒中1~3个月后,发病率的报道差异较大,从12.5%到61%不等。早期出现上肢特别是肩颈部疼痛,继而蔓延至手部出现水肿、肤温升高等症状,以致活动受限;后期出现进行性肌肉萎缩,严重者可出现畸形,对于患者的后期恢复及生活质量产生不良影响。现西医学对肩手综合征的机制尚不完全明确,目前治疗脑卒中后SHS的方法之一是使局部交感神经阻滞及切除阻断自主神经系统介入的异常反射,从而达到治疗SHS目的,但手术治疗会带来感觉异常、行动受限等副作用,而中医药由于其外治内调、整体与局部相结合治疗、副作用小、疗效确切等优势。中医认为SHS属于“痿证”“痹证”范畴。本研究运用内外结合序贯疗法,序贯予以“痹证1号方内服+外敷1号方外用一痹证2号方内服+外敷2号方外用”,旨在评价其治疗SHS的临床效果。
1资料与方法
1.1一般资料
本研究的受试者来自于本研究课题组2012年10月~2014年5月广东药学院附属新市医院的门诊和中西医结合科病房的中风后肩手综合征患者共180例。采用随机分组法分为3组:中药组、针刺组、对照组,每组60例。其中中药组男22例,占36.67%,女38例,占63.33%;年龄(41.3±2.4)岁,实验前疼痛指数为(8.6±1.2),上肢运动功能评分为(29.6±3.2);针刺组中男25例,占41.677%,女35例,占58.33%。年龄(42.4±3.1)岁,实验前疼痛指数为(8.9±0.8),上肢运动功能评分为(31.2±2.0);对照组中男24例,占40.00%,女36人,占60.00%。年龄(43.1±2.0),实验前疼痛指数为(9.1±0.6),上肢运动功能评分为(30.2±1.8);三组的一般资料经统计学处理,年龄、性别、疼痛指数以及上肢运动功能评分两两比较差异无统计学意义(P>0.05),具有可比性。本研究经广东药学院临床伦理委员会审核通过,受试者必须签订知情同意书。
1.2诊断标准
中风中医诊断标准:按国家中医药管理局脑病急症科研协作组起草制定的《中风病诊断与疗效评定标准》,具有如下标准:主症:偏瘫、神智昏蒙,言语艰涩或不语,偏身感觉异常,口舌歪斜;次症:头痛,眩晕,瞳神变化,饮水发呛,目偏不瞬,共济失调;急性起病,发病前多有诱因,常有先兆症状;发病年龄多在40岁以上。具备2个主症以上,或1个主症2个次症,结合起病、诱因、先兆症状、年龄即可确诊;不具备上述条件,结合影像学检查结果亦可确诊。疾病分期标准:急性期:发病2周以内,中脏腑最长至1个月;恢复期:发病2周至6个月;后遗症期:发病6个月以后。SHS诊断标准:肩手综合征(SHS)参照有关文献诊断标准:Ⅰ期:肩、手部有疼痛性运动障碍,手部肿胀、色泽改变、肤温较健侧高;Ⅱ期:肩、手部有疼痛性运动障碍减轻,手部肿胀、色泽改变、肤温升高部分减轻或完全消失,开始出现肌肉萎缩;Ⅲ期:手和肩部呈营养不良性改变,肌肉明显萎缩,关节活动受限、挛缩。
1.3纳入标准
(1)符合中风及SHS(Ⅰ期)诊断标准,但使用药物疗效与本研究所产生的治疗效果有重叠者,需停用至少2周;(2)患者年龄:40~80岁病程在2个月内;(3)知情同意者。
1.4排除标准
(1)不符合上述诊断标准者,或已接受其他会对本研究观察产生影响的相关治疗;(2)治疗过程中出现危及生命的重大疾病:如肺部感染、脑梗死、脑出血等;(3)既往出现对肢体、语言等方面产生影响的功能恢复障碍者;(4)既往有重症精神病患者;(5)既往有各种原因导致的肩颈部疼痛及肩关节活动范围受限者。
1.5终止和撤除标准
(1)在治疗途中不能坚持者;(2)临床治疗过程中出现危及生命的严重不良反应及并发症;(3)病情恶化,需采取积极治疗手段者。当终止及撤除时,研究者需对参与者终止原因做出解释,包括终止时病情的评价等。
1.6实验方法
将符合纳入标准的180例SHS患者采用随机数字表法,分为中药组、针刺组、对照组;每组60例。中药组在康复理疗的基础上,按照疾病“急性期一缓解期”的发展趋势,序贯予以“痹证1号方内服+外敷1号方外用一痹证2号方内服+外敷2号方外用”。(1)急性期:多表现为患肢局部红肿,疼痛不可触碰,屈伸不利,触之发热等,或身热,口渴,大便干秘,舌质暗红,苔薄黄或黄腻,脉滑数;临床当辨“风湿热痹”,治以“清热祛风、胜湿止痛”为法,宜在康复治疗基础上予痹证1号方内服+外敷1号方外用。痹证1号方:地龙、生石膏、络石藤、知母、木瓜、桑枝、忍冬藤、丹参、防风、薏苡仁、鸡血藤、甘草;水煎服,每日1剂,分两次口服。外敷1号方:丹参、红藤、桑枝、生石膏、鸡血藤、制乳香、制没药、木瓜、苏木、冰片;研粗粉,水调外敷,每日1次。(2)缓解期:患肢关节疼痛酸胀,屈伸不利,遇风寒则加重,局部皮色不红,触之不热,口淡不渴,舌质暗红,苔白,脉沉缓;临床当辨“风寒湿痹”,治以“祛风散寒、除湿止痛”,宜在康复治疗基础上予痹证2号方内服+外敷2方外用。痹证2号方:羌活、丹参、独活、络石藤、薏苡仁、桂枝、乌梢蛇、秦艽、附子、鸡血藤、防风、甘草;水煎服,每日1剂,分两次口服。外敷2号方:制川乌、透骨草、制草乌、细辛、白芷、威灵仙、丹参、独活、松节、冰片;研粗粉,水调外敷,每日1次。
针刺组在康复理疗的基础上予以针刺治疗:根据经络循行相表里的特点,即对上肢相表里的太阴肺经与阳明大肠经、厥阴心包经与少阳三焦经、少阴心经与太阳小肠经进行分组针刺。取穴方法:十二经脉肘、膝关节以下的井、荥、输、经、合五个特定穴位,外加肩井、肩髂、肩贞。针具:华佗牌0.30×46mm针灸针。针刺方法:井穴采用电刺放血,其余穴位均垂直刺入,用雀啄法提拉捻转,行针1min得气后,留针30min,每天治疗一次,每次2组。
对照组仅予以康复治疗:健康宣教及心理调理+良肢位摆放+关节活动度维持训练+短波、超短波治疗。
上述各组均连续治疗3周后评定临床疗效。
1.7观察指标
主要观察:(1)疼痛指数。采用视觉模拟评分法(visual analogue scale),基本的方法是使用一条长约10cm的游动标尺,等份分成等距的10个刻度,两端分别为“0”分端和“10”分端,0分表示无痛,10分代表难以忍受的最剧烈的疼痛。0~2分为优秀,3~5分为良好,6~8分为一般,8分以上为差。(2)上肢运动功能。采用根据Fugl-Meyer评定法。分为基本痊愈、显效、有效、无效、恶化共五个水平,具体指标对应为上肢运动功能评分减少≥90%、上肢运动功能评分减少46%~90%、上肢运动功能评分减少18%~46%、上肢运动功能评分减少<18%、上肢运动功能评分增加≥18%。计算公式:[(治疗后积分一治疗前积分)/治疗前积分]×100%。
1.8临床治疗效果评价标准
包括疾病疗效判定标准,主要指标疗效评价,证候疗效判定标准的评定。
(1)将临床症状换算成积分形式作为疗效的主要评价指标:临床症状包括:《中风病诊断与疗效评定标准》中列出的症状、临床中主要观察症状、上肢异常症状如无力、疼痛等。根据严重程度,采用4级评分法,分无、轻、中、重四级,对应计分为0、1、2、3分。观察记录后进行治疗前后对比。
(2)疾病疗效判定标准:分为显效、有效、无效共三个水平。着重观察患者的关节水肿情况、疼痛情况、活动功能及肌肉状况。显效:关节水肿、疼痛明显改善,活动功能无受限,手部小肌肉无萎缩;有效:关节水肿及疼痛得到轻微改善,关节活动轻度受限,手部小肌肉萎缩不明显;无效:关节水肿情况、疼痛情况、活动功能及肌肉状况出现加重恶化加重。
(3)中医证候疗效判定标准:根据中医证候的症状按“轻、中、重”制作分级量化表,其中轻度记为1分,中度记为2分,重度记为3分。可分为临床痊愈、显效、有效、无效四个水平。对应观察指标为:中医临床症状、体征消失或基本消失,证候积分减少≥95%;中医临床症状、体征明显改善,证候积分减少≥70%;中医临床症状、体征均有好转,证候积分减少≥30%;中医临床症状、体征均无明显改善,证候积分减少不足30%。计算公式为=[(治疗前积分一治疗后积分)/治疗前积分]×100%。
1.9统计学方法
使用SPSS13.0及EPIdata3.1进行数据统计分析及建立数据库。统计方法:本研究所涉及的所有统计检验均采用双侧检验,P<0.05为差异有统计学意义。不同治疗组的计量资料进行描述性统计,用(x±s)表示,其组间比较用方差分析(如果数据出现非正太或方差不齐,在不同治疗组的计量资料进行秩和检验)。不同治疗组的计数资料用构成比及率表示,其组间比较用x2检验。不同治疗组的等级资料采用秩和检验。
2实验结果
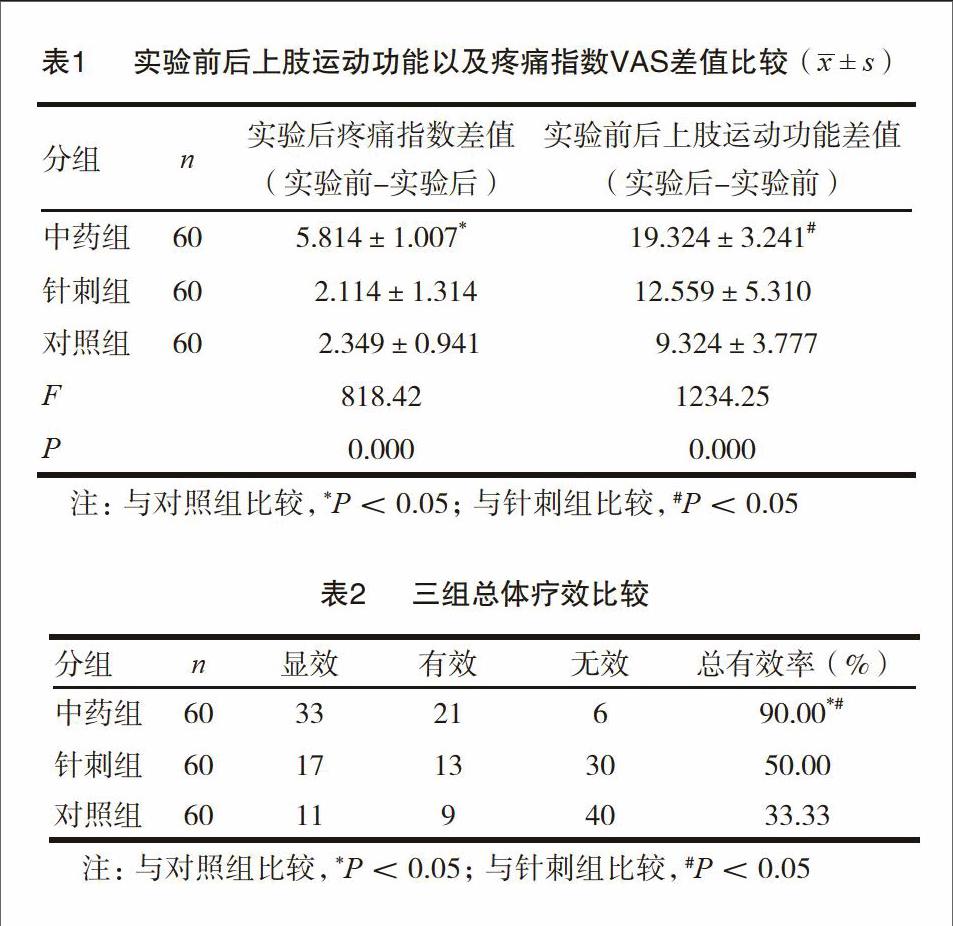
2.1实验后上肢运动功能以及疼痛指数VAS差值比较
经过实验干预后,计算实验前后上肢运动功能以及疼痛指数VAS差值,因干预后,疼痛指数普遍都降低,因此对疼痛指数VAS差值采用实验前减去实验后的分值;而上肢运动功能评分普遍升高(提示功能逐渐恢复),因此对上肢运动功能评分差值采用实验后减去实验前的分值;经过统计分析,三组差值均数具有方差齐性,三组采用单因素方差分析。与对照组比较,中药组的疼痛指数差值显著高于对照组(t=-23.554,P<0.05),提示中药组干预后,疼痛指数显著降低。中药组的上肢运动功能差值与对照组比较,有显著性差异(t=-35.559,P<0.05),提示中药组干预后,上肢运动功能评分显著升高,功能改善优于对照组。而针刺组的疼痛指数差值以及上肢运动功能评分与对照组比较,没有显著性差异(t=7.544,P>0.05;t=6.713,P>0.05)。见表1。
2.2实验后的总体疗效比较
干预后,中药组显效33例,有效21例,无效6例,总有效率为90.00%;针刺组显效17例,有效13例,无效30例,总有效率为50.00%;对照组显效11例,有效9例,无效40例,总有效率为33.33%;三组经过秩和检验两两比较,中药组与针刺组比较,x2=23.002,P<0.05;中药组与对照组比较,x2=40.930,P<0.05;针刺组与对照组比较,x2=3.442,P=0.179,P>0.05。提示中药组的总体疗效明显优于针刺组以及对照组(P<0.05)。见表2。
3讨论
中风后SHS其症状与中医“痹证”“痿证”相似,目前普遍认为其主要病机是气滞津停,痰瘀互结,闭阻脉络。常在康复训练的基础上,再予中药内服、熏洗、针刺多种疗法相结合的综合治疗方式。针刺疗法包括传统针刺、温针疗法、电针疗法、火针疗法、穴位照射、刺络放血、穴位注射等。临床实践证明,中医的多种治疗方法更易被患者接受,且疗效显著。本研究应用辨证与辨病相结合,按照疾病“急性期一缓解期”的发展趋势,专门配制出四个方剂,序贯予以“痹证1号方内服+外敷1号方外用→痹证2号方内服+外敷2号方外用”去治疗SHS。痹证1号方解:方中生石膏、知母祛风清热、通络止痛为君;地龙、桑枝、忍冬藤协助君药清热通络止痛共为臣药;木瓜、鸡血藤、络石藤、防风、薏苡仁活血祛瘀、祛湿止痛共为佐药,甘草性平和,善调和诸药。水煎服,每日1剂,分两次口服,治疗风湿热痹之偏瘫肩痛。以达清热祛风,胜湿止痛之功。痹证2号方解:方中羌活、独活祛风胜湿、通痹止痛为君,秦艽、薏苡仁除湿利痹,防风、威灵仙祛风除湿,合而为臣,附子散寒除湿止痛,桂枝祛风散寒、温通经脉,丹参、鸡血藤活血化瘀、舒筋活络,乌梢蛇、络石藤搜风通络,共为佐药,甘草性平和,善调和诸药。水煎服,每日1剂,分两次口服,治疗风寒湿痹之偏瘫肩痛。以达祛风散寒,除湿止痛之功。临床遵循中医辨证论治的基本规律,多以补气化痰,逐瘀通络为基本治法,随证加减。如左永发等补气以化痰、疏通经络再辅以后期康复理疗手段治疗肩手综合征Ⅰ期,疗效显著。苏宁采用理气活血、温经通络法加减为法,辨证予以中药汤剂口服加针灸及康复训练,效果明显好于双氯芬酸钠对照组。张士金将60例临床肩手综合征Ⅰ期患者,随机抽样分为治疗组与对照组各半,对照组仅采用综合手段治疗,治疗组在综合手段治疗基础上外加药物治疗:黄芪桂枝五物汤随证加减,有效率高于对照组。刘玉霞报道,治疗组以补阳还五汤加味治疗SHS,辨证加减,对肢体麻木、疼痛、水肿、气虚、阳虚、阴虚患者加减不同药物;对照组予维生素B1、弥可保、强的松治疗。两组均治疗8周后,治疗组总有效率91.4%,明显高于对照组50%(P<0.05)。孙寒静用辛散通络法内服加外敷,常规配合针刺及运动疗法,效果优于双氯芬酸钠胶囊治疗组。
关节外敷方1号方中红藤、生石膏清热解毒、通络止痛为君;桑枝、鸡血藤、木瓜清热祛湿、通络止痛共为臣药;丹参、制乳香、没药、苏木共为佐药以奏活血化瘀、行气镇痛之功;冰片作为使药,其“性走而不守”。研粗粉,水调外敷,每日一贴,治疗风湿热痹之偏瘫肩痛。以达清热消肿,活血止痛之功。关节外敷方2号方解:方中制川乌、制草乌温经散寒、通络止痛,共为君药;细辛、松节为臣加强君药温经散寒之功;威灵仙、透骨草、丹参、白芷、独活祛风除湿、活血止痛为佐药,冰片为使,其“性走而不守”。研粗粉,水调外敷,每日一贴,治疗风湿寒痹之偏瘫肩痛。以达祛风除湿,散寒止痛之功。外用中药治疗脑卒中后SHS的报道较多,吴海科等将临床病患随机分为治疗组与对照组。两组均在运动疗法的基础上进行治疗。治疗组将药液(舒筋洗药颗粒溶水而成)熏洗患肢,对照组仅使用冷热交替法。4周后观察治疗结果。治疗组总有效率为95.45%,显著高于对照组70%(P<0.05)。徐素美等在77例符合肩手综合征诊断标准的患者,抽取51例作为实验组,其余为对照组。对照组仅进行康复治疗,实验组在对照组的基础上进行药物熏蒸患部,药物涵括独活、檀香、羌活、川草乌、细辛、秦艽、红花、伸筋草等,治疗3个疗程后,实验组有效率88.2%,对照组有效率为69.2%,实验组有效率明显高于对照组(P<0.05)。史利军报道,用整体熏蒸疗法治疗SHS,治疗组将中药熏蒸药袋(药物宜桂枝汤加味)置于熏蒸治疗仪内治疗患者,先熏蒸督脉30min,后熏蒸患肢30min,每日1次,同时将上述药物研成粉,加氮酮、甘油制成膏剂贴敷于肩髑、肩井等穴位,每日1次;对照组用常规针刺疗法,针刺选穴与药物贴敷穴位相同,每日1次;两组均于28天后统计疗效;治疗组总有效率91.7%,显著高于对照组72.2%(P<0.05)。中药外治法因其局部治疗效果明显,避免了内服药物对胃肠道的刺激,因而得到了更多患者的接受。
综合以上研究现状,中医在治疗中风后SHS方面虽然方法多样,但多以针、药,或二者相结合为主;临床中医师亦多根据自己的经验进行施治,疗效亦参差不齐,临床缺乏统一的治疗规范。因此,本项目在临床实践及前期研究基础之上,进一步探索中风后SHS的中医治疗方案。坚持以中医整体观念、辨证论治为原则,根据不同个体的不同临床表现进行灵活辨证,再施以不同的中药内服和外洗方,进行整体的、动态的、序贯的治疗,为临床探索一套疗效确切、适合临床推广的中风后SHS中医治疗方案奠定科学的研究基础;这将有利于充分发挥中医治疗该病的特色和优势,进一步提高该病的整体疗效,提高中风患者的生活质量。
