家庭无创机械通气对稳定期重度慢性阻塞性肺疾病患者的疗效观察
2016-07-15蔡元萍胡建武卢桥发
杨 婕,蔡元萍,胡建武,卢桥发
(华中科技大学同济医学院附属普爱医院呼吸内科,武汉 430033)
家庭无创机械通气对稳定期重度慢性阻塞性肺疾病患者的疗效观察
杨婕,蔡元萍,胡建武,卢桥发△
(华中科技大学同济医学院附属普爱医院呼吸内科,武汉 430033)
[摘要]目的评估长期家庭无创正压机械通气治疗稳定期慢性阻塞性肺疾病(COPD)患者的疗效。方法将42例经住院治疗后处于重度COPD合并Ⅱ型呼吸衰竭稳定期患者分为长期家庭无创正压机械通气(HNIPPV)+常规治疗组(观察组22例)和常规治疗组(对照组20例)。随访治疗1年后,比较两组患者的动脉血气、肺功能、6 min步行距离(6MWD)、呼吸困难评分、焦虑评分、1年内病情恶化住院次数等6项指标。结果治疗1年后,观察组动脉血二氧化碳分压(PaCO2)、动脉血氧分压(PaO2)、6MWD、呼吸困难评分、焦虑评分、1年内病情恶化住院次数均改善,观察组较对照组改善明显,差异有统计学意义(P<0.05)。两组患者治疗1年后肺功能指标[用力肺活量(FVC)及一秒用力呼气容积(FEV1)]均有所下降,但组间比较差异无统计学意义(P>0.05),两组患者治疗1年期间无死亡病例或其他原因退出病例。结论HNIPPV治疗可以改善重度COPD患者呼吸衰竭,减少急性加重次数,改善血气指标,提高生活质量,对于重度稳定期COPD合并高碳酸血症患者是一种有效的治疗手段。
[关键词]肺疾病,慢性阻塞性;家庭无创正压机械通气;血气指标
慢性阻塞性肺疾病(COPD)是呼吸系统的常见多发病,在全球范围内呈现高发病率及高病死率,而戒烟和长期氧疗是现有被证实能提高COPD合并低氧血症患者生存率仅有的有效手段[1]。为观察长期家庭无创正压机械通气(HNIPPV)技术在COPD稳定期患者中的治疗效果,本研究选取了42例重度COPD合并Ⅱ型呼吸衰竭稳定期患者,其中22例患者进行长期HNIPPV治疗及一般常规治疗,另外20例患者进行一般常规治疗。对其进行为期1年的随访观察,现报道如下。
1资料与方法
1.1一般资料选取本院呼吸科2011年5月至2013年11月住院患者42例。所有患者均经住院治疗后进入重度COPD合并Ⅱ型呼吸衰竭稳定期。入选标准参照2011版COPD诊疗规范中诊断及排除标准。此外还需排除合并如下疾病:(1)弥漫性肺间质性疾病;(2)严重肺大泡、气胸及纵隔气肿;(3)神经肌肉疾病;(4)血管炎性疾病;(5)结缔组织疾病及肿瘤。所有患者均按要求戒烟,经住院治疗病情稳定后出院。其中22例患者可以接受HNIPPV治疗及其他一般治疗,设为观察组,另外20例患者因经济原因或无法耐受等其他原因拒绝接受长期HNIPPV治疗,但选择坚持一般常规治疗,设为对照组。观察组22例,男14例,女8例,年龄50~72岁,平均(64±8)岁。对照组20例患者,男11例,女9例,年龄52~70岁,平均(62±9)岁。两组患者入组前基本情况比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1治疗方法对照组患者均采用常规治疗,包括持续低流量吸氧(2 L/min),常规吸入β2受体激动剂、抗胆碱药物及糖皮质激素治疗,服用抗氧化剂及祛痰剂。观察组患者在此治疗基础上加用长期HNIPPV治疗,即给予鼻(面)罩双水平气道正压通气,仪器全部为伟康公司的BiPAP呼吸机。鼻罩或者口鼻罩选择依据患者自身鼻型及呼吸机治疗的配合情况,保持患者佩戴舒适性及不漏气,同时防止鼻面部皮肤损伤。呼吸机使用时注意湿化防止口鼻咽部干燥,告知患者间歇主动咳嗽,保持排痰通畅,避免反流误吸及胃肠胀气[2]。氧流量为2~4 L/min,通气模式为自主触发/时间切换(S/T)模式,呼吸频率12~18次/分钟,吸气压力一般为14~18 cm H2O,最高为20 cm H2O,呼气压力一般为4 cm H2O。使用过程中,密切观察患者呼吸困难症状、胸腹运动及呼吸机配合情况、血氧饱和度等指标,逐步调节氧流量,调整呼吸机相关参数直至患者适应呼吸机治疗,症状改善,血氧饱和度大于或等于90%[3]。每天机械通气时间为8~10 h,治疗前及治疗早期对患者进行心理疏导,避免恐惧,从而更好地配合治疗。出院前要保证每位患者及家属能正确熟练使用呼吸机,完善呼吸机使用的操作培训工作。
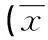
表1 两组患者治疗前后各项指标比较±s)
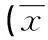
续表1 两组患者治疗前后各项指标比较±s)
1.2.2观察指标(1)动脉血气指标:在稳定期内测定动脉血二氧化碳分压(PaCO2)及动脉血氧分压(PaO2)。提前安排检查时间,对照组停止吸氧,观察组脱机1 h后安静状态;(2)肺功能指标:在稳定期内测定用力肺活量(FVC)及一秒用力呼气容积(FEV1);(3)稳定期6 min步行距离(6MWD):采用《六分钟步行测验及其临床应用》中的标准方案[4];(4)呼吸困难评分:采用呼吸困难量表评分[5];(5)焦虑评分:采用医院内焦虑抑郁情绪表进行评分;以上检测指标均在入组前及治疗1年后复测1次,复测时患者均为COPD稳定期。(6)住院次数:统计1年内因COPD急性加重住院次数,若有患者出现死亡,则视为退出病例。两组患者均于出院后2周进行电话随访,1月开始门诊随访,随访内容主要询问患者临床症状改善情况、基本体检、呼吸机使用情况、有无不良反应及相关问题咨询。每3月1次门诊随访,复查评估相关指标。告知患者治疗期间随时电话沟通,及时了解病情变化,解决呼吸机使用相关问题。

2结果
观察组与对照组患者入组前比较,动脉血气指标(PaCO2及PaO2)、肺功能指标(FVC及FEV1)、6MWD、呼吸困难评分、焦虑评分、1年内病情恶化住院次数差异无统计学意义(P>0.05),具有可比性。治疗1年后,观察组PaCO2、呼吸困难评分、焦虑评分、1年内病情恶化住院次数均下降,PaO2、6MWD均增高,与对照组比较,差异有统计学意义(P<0.05);观察组及对照组患者治疗1年后肺功能指标(FVC及FEV1)均下降,与治疗前比较,差异有统计学意义(t=12.336、7.417、8.320、10.971,P<0.05),但组间比较差异无统计学意义(P>0.05),两组患者治疗1年期间均无死亡病例或其他原因退出病例,见表1。
3讨论
HNIPPV已广泛应用于COPD急性加重期合并呼吸衰竭的治疗[6],但对于稳定期重度COPD合并慢性呼吸衰竭患者仍存在一些争议,多项研究表明[7-9]应用NIPPV可以改善后者日间血气分析指标、增加气体交换、纠正肺泡低通气、改善夜间快动眼睡眠期的低氧血症及低通气,增加呼吸中枢对高碳酸血症的敏感性,这与本研究HNIPPV治疗组1年后血气分析指标较前改善结论一致。但也有研究[10]提示,NIPPV不能改善稳定期COPD患者的血气分析指标,考虑可能是通气压力水平较低及对疾病的干预时机不同所致,因此对于稳定期COPD合并Ⅱ型呼吸衰竭患者,建议尽早行NIPPV,且更支持高压力水平的机械通气。
COPD患者由于长期反复发作的慢性炎症造成气腔狭窄,引起固定性气道阻塞导致肺功能呈进行性下降[11]。多项研究表明[12]NIPPV治疗虽不能逆转肺功能的下降,但可以延缓肺功能下降的速度,还有研究表明,可轻度增高FEV1。本研究两组患者治疗后肺功能均有不同程度下降,未提示NIPPV治疗对患者肺功能的明显影响,考虑可能与通气压力及治疗时机的选择有关;但HNIPPV治疗组患者呼吸困难程度评分、焦虑评分、6MWD均明显改善、随访一年患者急性加重住院次数明显减少,这与早前的研究结论一致[13]。
HNIPPV治疗在稳定期COPD合并Ⅱ型呼吸衰竭患者中的应用价值不容低估,因早前应用指针不统一,研究标准各异,导致研究结论不一致。目前专家推荐的适应证:(1)PCO2≥55 mm Hg;(2)PCO2≥55 mm Hg,伴夜间低氧血症,SO2≤88%(吸氧2 L/min,吸氧5 min后);(3)PCO250~54 mm Hg,因Ⅱ型呼吸衰竭反复住院(半年内住院2次以上)[14]。其次更支持高压力水平的NIPPV,且建议尽早使用。同时因其使用时间较长,患者的依从性、长期应用的并发症及防治工作难以保证,这也需要今后进一步的研究解决。本研究中也存在样本量较小,随访时间短等不足之处,尚需要进一步行大样本多中心随机对照研究。
综上所述,HNIPPV治疗可以改善重度COPD患者呼吸衰竭,延缓肺功能下降,提高生活质量,减少急性加重次数,对于重度稳定期COPD合并高碳酸血症患者是一种有效的治疗手段。
参考文献
[1]Crockett AJ,Cranston JM,Moss JR,et al.A review of long-term oxygen therapy for chronic obstructive pulmonary disease[J].Respir Med,2001,95(6):437-443.
[2]赵长方,徐欧.家庭无创正压机械通气在慢性阻塞性肺疾病中的应用及进展[J].国际呼吸杂志,2013,33(9):705-709.
[3]徐左平,稽立兵.家用无创正压机械通气治疗稳定期重度慢性阻塞性肺疾病患者的疗效观察[J].实用心脑肺血管杂志,2012,20(2):337-338.
[4]何权瀛.六分钟步行测验及其临床应用[J].中华内科杂志,2006,45(11):950-951.
[5]Celli BR,MacNee W,ATS/ERS Task Force.Standards for the diagnosisand treatment of patients with COPD:a summary of the ATS/ERS position paper[J].Eur Respir J,2004(23):932-946.
[6]中华医学会呼吸病学分会呼吸生理与重症监护学组.无创正压通气临床应用专家共识[J].中华结核和呼吸杂志,2009,32(2):86-98.
[7]Duiverman ML,Wempe JB,Bladder G,et al.Two-year home-based nocturnal noninvasive ventilation added to rehabilitation in chronic obstructive pulmonary disease patients:a randomized controlled trial[J].Respir Res,2011,23(12):112.
[8]Meecham Jones DJ,Paul EA,Jones PW,et al.Nasal pressure support ventilation plus oxygen compared with oxygen therapy alone in hypercapnic COPD[J].Am J Respir Crit Care Med,1995,152(2):538-544.
[9]Elliott MW,Mulvey DA,Moxham J,et al.Domiciliary nocturnal nasal intermittent positive pressure ventilation in COPD:mechanisms underlying changes in arterial blood gas tensions[J].Eur Respir J,1991,4(9):1044-1052.
[10]McEvoy RD,Pierce RJ,Hillman D,et al.Nocturnal non-invasive nasal ventilation in stable hypercapnic COPD:a randomised controlled trial[J].Thorax,2009,64(7):561-566.
[11]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南[J].中华结核和呼吸杂志,2002,25(8):453-460.
[12]Simonds AK.Long-term ventilation in obstructive ventilatory disorders[J].Respir Care Clin N Am,2002,8(4):533-544.
[13]向平超,张珺鑫,杨珺楠,等.家庭无创正压机械通气对稳定期重度慢性阻塞性肺疾病患者的疗效和安全性观察[J].中华结核和呼吸杂志,2007,30(10):746-750.
[14]Hill NS.Noninvasive ventilation for chronic obstructive pulmonary disease[J].Respir Care,2004,49(1):72-87.
The effect of long term home non-invasive positive pressure ventilation in patients with stable severe chronic obstructive pulmonary disease
Yang Jie,Cai Yuanping,Hu Jianwu,Lu Qiaofa△
(DepartmentofRespiratory,theAffiliatedPuaiHospitalofTongjiMedicalCollege,HuazhongUniversityofScienceandTechnology,Wuhan,Hubei430034,China)
[Abstract]ObjectiveTo evaluate the effect of long term home non-invasive positive pressure ventilation(HNIPPV) in stable severe chronic obstructive pulmonary disease (COPD).MethodsForty-two patients with stable severe COPD after hospital discharge were divided into 2 groups:The observation group (conventional treatment+HNIPPV,22 patients) and control group (conventional treatment,20 patients).Parameters before and after one year follow-up observation were compared,which includes arterial bloods gases,lung function test,6-min walking distance(6MWD),dyspnea grade,scoring for emotional disorders,the hospitalization rates.ResultsPaCO2,PaO2,6MWD,dyspnea grade,scoring for emotional disorders,the hospitalization rates improved after one year in the observation group (P<0.05).There were no significance of FVC and FEV1 between the two groups after one year.There were no patients who were dead or exited with other reason after one year in the two groups.ConclusionLong term HNIPPV could decrease exacerbations,respiratory failure and increase life quality,this therapy is effective and safe for patients with stable severe COPD.
[Key words]pulmonary disease,chronic obstructive;home non-invasive positive pressure ventilation;blood gas index
作者简介:杨婕(1982-),住院医师,硕士,主要从事慢性阻塞性肺疾病、肺部感染性疾病的研究。△通讯作者,Tel:13971319965;E-mail:331078687@qq.com。
doi:论著·临床研究10.3969/j.issn.1671-8348.2016.17.025
[中图分类号]R563.5
[文献标识码]A
[文章编号]1671-8348(2016)17-2377-03
(收稿日期:2015-11-18修回日期:2016-01-26)
