急性胆源性胰腺炎患者胆汁淀粉酶变化的临床意义
2016-06-03吴国栋张丰深孙海邓小明李志强陈焱
吴国栋,张丰深,孙海,邓小明,李志强,陈焱
(中国人民解放军第324医院 肝胆外科,重庆 400020)
急性胆源性胰腺炎患者胆汁淀粉酶变化的临床意义
吴国栋,张丰深,孙海,邓小明,李志强,陈焱
(中国人民解放军第324医院 肝胆外科,重庆 400020)
[摘 要]目的 分析急性胆源性胰腺炎(acute biliary pancreatitis,ABP)患者胆汁淀粉酶值的变化,探讨ABP时胰胆返流的情况及临床意义。方法 收集2010年6月1日至2013年7月31日我院109例ABP患者临床资料,对ERCP术中胆管胆汁淀粉酶值(α值)、术后3 h血清淀粉酶值(β值)以及同时期162例胆总管结石患者ERCP术中胆管胆汁淀粉酶值(α值)进行前瞻性分析。按ERCP治疗时总胆红素值将ABP组患者细分为黄疸组(64例,总胆红素≥34.2 μmol/L)和非黄疸组(45例,总胆红素<34.2 μmol/L)。按ABP发作至ERCP治疗时间将ABP组细分为72 h内组(61例)和72 h后组(48例);72 h内组又按ABP严重程度分为轻型组(29例)和重型组(32例)。结果 胆总管结石组与ABP组的α值存在统计学差异(U=4659.5;P<0.001);但黄疸组和非黄疸组(P=0.431)、72 h内组与72 h后组(P=0.475)、72 h内轻型组与重型组(P=0.823)各组间的α值无统计学差异(P>0.05)。72 h内组和72 h后组,72 h内轻型和重型组的α值显著高于β值(P<0.05)。结论 ABP患者存在明显且持续(超过72 h)的胰胆返流,可能与胰腺高分泌导致的胰管高压,以及十二指肠乳头部梗阻有关,与急性胰腺炎严重程度无关。而早期的内镜治疗有利解除十二指肠乳头部梗阻,缓解胰管高压。
[关键词]胰胆管造影,内镜逆行;急性胆源性胰腺炎;胆汁;淀粉酶
胆汁淀粉酶主要是通过血清淀粉酶滤过而来,普遍认为正常情况下其数值应低于血清淀粉酶值,但目前尚无统一的正常标准。若胆汁淀粉酶值高于血清淀粉酶正常值上限(200 U/L)则可视为异常[1],而胰胆返流则是胆汁淀粉酶升高最直接的原因,因此胆汁淀粉酶值是诊断胰胆返流的重要指标,在胆道疾患的研究中受到极大的关注[2-4]。而急性胆源性胰腺炎(acute biliary pancreatitis,ABP)时的胆汁淀粉酶值的变化目前鲜有研究。本文通过前瞻性分析2010年6月1日至2013年7月31日,我院109例ABP患者ERCP手术前后24 h血清淀粉酶值及ERCP术中胆管胆汁淀粉酶值,以及同时期162例胆总管结石患者ERCP术中胆管胆汁淀粉酶值,探讨ABP时胆汁淀粉酶的变化特点及潜在的临床意义。
1 资料和方法
1.1一般资料
胆总管结石组:162例,男72例,女90例,年龄15~86岁,平均53岁。其中伴有上腹痛、黄疸、发热寒颤等症状149例(腹痛57例,腹痛并黄疸48例,腹痛+黄疸+发热寒颤21例,黄疸并发热寒颤15例,腹痛并发热寒颤8例);13例患者无任何临床症状。
ABP组:109例,男55例,女54例,年龄19~86岁,平均54岁。胆囊结石67例(合并胆总管结石31例、胆总管絮状物22例、胆总管扩张4例),单纯胆总管结石25例,单纯胆总管絮状物9例,梗阻性黄疸伴胆总管扩张6例,单纯梗阻性黄疸2例。ABP组按ERCP治疗时总胆红素值分为黄疸组(64例,总胆红素≥34.2 μmol/L)和非黄疸组(45例,总胆红素<34.2 μmol/ L);按ABP发作至ERCP治疗时间将ABP组分为72 h内组(61例),72 h后组(48例);72 h内组又按ABP严重程度分为轻型组(29例),重型组(32例)。
1.2ABP诊断标准、严重程度分级标准和排除标准
ABP诊断标准和严重程度分级标准(②、③满足其中之一):(1)符合《中国急性胰腺炎诊治指南》(2014年)的AP诊断标准[5];(2)影像学证实胆囊结石、胆总管结石或絮状物;(3)总胆红素≥34.2 μmol/ L[3-4,6]。严重程度分级,轻型:符合胰腺炎诊断,无器官功能障碍或局部并发症;补液治疗反应良好;APACHEII评分<8分;CT分级为A、B、C级。重型:符合胰腺炎诊断,具有局部并发症(胰腺坏死、胰腺脓肿、假性囊肿);有器官功能障碍;APACHE II评分≥8分;CT分级为D、E级[7]。
排除标准:(1)肝胆胰及十二指肠肿瘤;(2)胰胆管汇合异常(pancreaticobiliary maljunction,PBM)和先天性胆总管囊肿;(3)既往曾行十二指肠镜诊疗术;(4)ERCP术中未获得胆管胆汁患者。
1.3ERCP术中胆汁标本采集及淀粉酶监测
ERCP术前24 h静脉采血,查血清淀粉酶。术前12 h禁食、8 h禁水,术前15 min口服利多卡因胶浆,肌注盐酸哌替啶100 mg、山莨菪碱10 mg。操作前做碘过敏试验,造影剂为25%复方泛影葡胺。采用PENTAX3500电子十二指肠镜及相关配件(标准造影导管、针形切开刀、斑马导丝、7 F鼻胆管、取石网篮、球囊扩张器)。导丝选择性胆管插管成功后,生理盐水冲洗造影导管管腔,顺导丝插入胆管内5 cm,空针缓慢回抽2 mL胆汁,即刻送检验科查淀粉酶值;术后3 h静脉采血查血清淀粉酶。
1.4仪器试剂
德国西门子ADVIA 2400型全自动生化分析仪,用速率法测定血清及胆汁淀粉酶值。试剂:西门子ADVIA 2400配套试剂盒(德国生产)。
1.5观察指标
记录ABP发作24 h内APACHE II评分;ABP发作至ERCP治疗时间,ERCP治疗后3 h血清淀粉酶(β)值,ERCP术中胆汁淀粉酶(α)值,ERCP具体操作方式及术后并发症。
1.6统计学分析
数据以(中位数±四分位数间距)表示,采用SPSS 13.0统计软件进行数据分析,检验方法采用Mann-Whitney U非参数检验,P<0.05表示有统计学意义。
2 结果
2.1ERCP诊治情况
162例胆总管结石患者均插管成功,其中成功取石152例,行内镜乳头括约肌切开术(endoscopic sphincterotomy,EST)143例,内镜乳头球囊扩张术(endoscopic papillary balloon dilation,EPBD)30例,放置塑料支架1例,内镜鼻胆管引流术(endoscopic Nasobiliary Drainage,ENBD)141例;并发急性胆囊炎3例,术后胰腺炎加重2例。109例ABP患者中,行EST 92例,EPBD 11例,放置塑料支架4例,ENBD 89例;51例胆总管结石患者同时完成胆总管取石,取石成功率91.1%;两组无死亡病例。
2.2胆总管结石组和ABP组间、ABP各亚组间胆汁淀粉酶α值的比较
胆总管结石组和ABP两组间患者α值有明显统计学差异(U=4659.5,P=0.000),ABP组α值明显高于胆总管结石组。其余各ABP亚组间α值无统计学差异(见表1)。
2.3ABP各亚组内胆汁淀粉酶α值与术后3 h血清淀粉酶β值的比较
ABP组中72 h内组、72 h后组以及72 h内轻型和重型组的α、β淀粉酶值均存在统计学差异(P均= 0.000),胆汁淀粉酶值α显著高于血清淀粉酶β值。(见表2)。
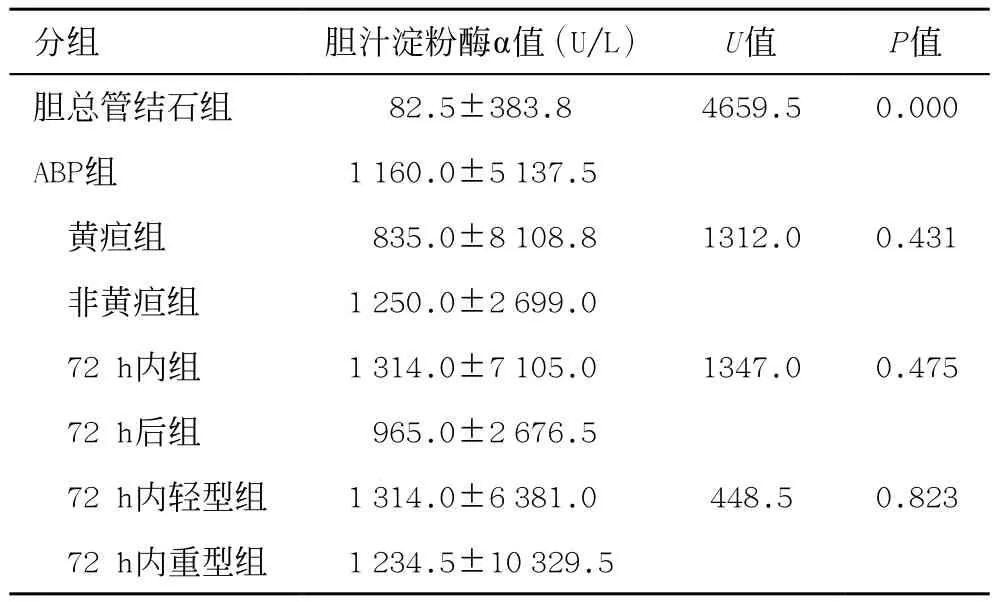
表1 各组间胆汁淀粉酶值α值的比较

表2 ABP各亚组组内的α和β淀粉酶值的比较
3 讨论
较多的研究证实胆汁淀粉酶值的升高是胰胆返流的结果,胆汁淀粉酶检测在胆管和胰管汇合部的研究中受到高度的重视。已有不少研究发现,先天性胆总管囊肿、胆囊癌、胆结石等胆道疾患与胰胆返流有着重要的联系[6,8-9]。而急性胆源性胰腺炎(ABP)时胆汁淀粉酶值如何变化尚无报道。据我们查阅的文献所知,本文是国内外首次关于ABP时胆汁淀粉酶值变化的研究。
多数学者认为,ABP的诱因与胆管结石密切相关[10-11]。本组资料排除了胰胆管合流异常和胆胰肿瘤等影响因素,ABP组中明确胆石症患者为84.4%,胆总管絮状物为8.3%,提示ABP与胆石症有密切关系。因此,选择胆总管结石患者作为对照研究更有说明意义。有文献报道胆总管结石患者胆汁淀粉酶值高于正常血清淀粉酶值[12]。本组资料中,胆总管结石组胆汁淀粉酶值亦呈类似变化,说明本文的胆汁淀粉酶值比较可靠。而ABP组的胆汁淀粉酶值升高较胆总管结石组更为显著(U=4659.5,P=0.000),不仅表明ABP时存在明显的胰胆返流,而且可能也提示胰腺组织此时呈现高分泌状态。
较多文献证实,胆汁淀粉酶主要是通过血液经肝滤过而来,其数值一般低于血液[13-14]。在本研究中,ABP组内胆汁淀粉酶值与ERCP术后3 h内的血清淀粉酶值相比明显升高;说明此时胆汁淀粉酶值升高可能是胰胆返流的唯一结果。ABP症状发作72 h内、72 h后,胆汁淀粉酶值与血清淀粉酶值均有统计学差异,而两个时间段测得的胆汁淀粉酶值并无统计学差异,这说明ABP时胰胆返流是一个持续时间较长(>72 h)的过程。考虑到ERCP治疗时间对胆汁淀粉酶值的影响,我们将ABP发作72 h内的患者分为轻型和重型ABP,统计资料显示,即使是轻型ABP,胆汁淀粉酶值与血淀粉酶值也存在统计学差异,而轻型与重型组间胆汁淀粉酶无统计学差异。另外ABP患者中黄疸组与非黄疸组胆汁淀粉酶同样无统计学差异。这说明胆汁淀粉酶的数值与ABP严重程度、是否合并胆道梗阻均无相关性,因此不能反映ABP的严重程度,但这均证明了胰胆返流是ABP患者的一个普遍现象。
另有学者认为,胆汁向胰管的返流是ABP发生的重要基础,随之持续的胰腺高分泌和胰管高压可能是ABP重型化的重要原因[15-16]。本组资料提示的ABP时的胰胆返流可能只是ABP发作后的一种病理生理变化,有可能是胰腺高分泌、胰管高压,以及乳头部梗阻的综合结果。早期的EST可以解除乳头部梗阻,ENBD能够间接的引流胰液、缓解胰管高压;因此,早期的内镜治疗可能对ABP有利。目前已有较多研究认为ABP时小口径的胰管支架引流有着更好的治疗效果[17-18]。就我们的研究结果而言,至少从理论上支持这一观点。
参考文献:
[1] 邹树, 田伏洲, 崔建峰. 内镜逆行胰胆管造影过程中取胆汁行淀粉酶检测的临床意义 [J]. 中国普通外科杂志, 2006, 15 (11): 858-860.
[2] HORAGUCHI J, FUJITA N, KAMISAWA T, et al. Pancreatobiliary reflux in individuals with a normal pancreaticobiliary junction: a prospective multicenter study [J]. J Gastroenterol,2014, 49(5): 875-881.
[3] TUROWSKI C, KNISELY A S, DAVENPORT M. Role of pressure and pancreatic reflux in the aetiology of choledochal malformation [J]. Br J Surg, 2011, 98(9): 1319-1326.
[4] BELTRÁN M A, CONTRERAS M A, CRUCES K S. Pancreaticobiliary reflux in patients with and without cholelithiasis: is it a normal phenomenon? [J]. World J Surg, 2010, 34(12): 2915-2921.
[5] 中华医学会外科学分会胰腺外科学组. 急性胰腺炎诊治指南(2014) [J]. 中华外科杂志, 2015, 53(01): 50-53.
[6] KAMISAWA T, SUYAMA M, FUJITA N, et al. Pancreatobiliary reflux and the length of a common channel [J]. J Hepatobiliary Pancreat Sci, 2010, 17(6): 865-870.
[7] 中华医学会消化病学分会胰腺疾病学组. 中国急性胰腺炎诊治指南(草案) [J]. 中国消化内镜杂志, 2007, 1(10): 30 -33.
[8] CHEN C Y, LIN X Z, WU H C, et al. The value of biliary amylase and Hepatocarcinoma-Intestine-Pancreas/Pancreatitis-associated Protein I (HIP/PAP-I) in diagnosing biliary malignancies [J]. Clin Biochem, 2005, 38(6): 520-525.
[9] HORAGUCHI J, FUJITA N, NODA Y, et al. Amylase levels in bile in patients with a morphologically normal pancreaticobiliary ductal arrangement [J]. J Gastroenterol, 2008, 43(4): 305-311
[10] BELTSIS A, KAPETANOS D. Early ERCP in acute biliary pancreatitis: 20 years of dispute [J]. Annals of Gastroenterol,2010, 23(1): 27-30.
[11] KAPETANOS D J. ERCP in acute biliary pancreatitis [J]. World J Gastrointest Endosc, 2010, 2(1): 25-28.
[12] ITOKAWA F, ITOI T, NAKAMURA K, et al. Assessment of occult pancreatobiliary reflux in patients with pancreaticobiliary disease by ERCP [J]. J Gastroenterol, 2004, 39(10): 988-994
[13] BELTRÁN M A. Pancreaticobiliary reflux in patients with a normal pancreaticobiliary junction Pathologic implications [J]. World J Gastroenterol, 2011, 17(8): 953-962.
[14] DONALDSON L A, JOFFEI S N, MCINTOSH W, et al. Amy-lase activity in human bile [J]. Gut, 1979, 20(3): 216-218.
[15] KAMISAWA T, OKAMOTO A. Biliopancreatic and pancreatobiliary refluxes in cases with and without pancreaticobiliary maljunction diagnosis and clinical implications [J]. Digestion, 2006, 73(4): 228-36.
[16] HAZEM M Z. Acute biliary pancreatitis: diagnosis and treatment [J]. Saudi J Gastroenterol, 2009, 15(3): 147-55.
[17] DUBRAVCSIK Z, HRITZ I, FEJES R, et al. Early ERCP and biliary sphincterotomy with or without small-caliber pancreatic stent insertion in patients with acute biliary pancreatitis [J]. Scand J Gastroenterol, 2012, 47(6): 729-736.
[18] DING G, QIN M, CAI W, et al. The safety and utility of pancreatic duct stents in the emergency ERCP of acute biliary pancreatitis but difficult sphincterotomy [J]. Hepatogastroenterology, 2012, 59(120): 2374-2376.
(本文编辑:张和,鲁翠涛)
·稿件质量分析·
·经验交流·
[通讯作者简介]孙海,副主任医师,E-mail:sh7264@163.com。
[第一作者简介]吴国栋(1983-),男,主治医师,硕士。
[收稿日期]2015-09-21
[中图分类号]R576
[文献标识码]B
DOI:10.11952/j.issn.1007-1954.2016.03.018
