宫颈薄层液基细胞学检查联合高危型HPV检测在宫颈病变筛查中的临床应用
2012-05-08朱华洁
朱华洁
(浙江省杭州市江干区人民医院妇产科,浙江杭州 310016)
宫颈薄层液基细胞学检查联合高危型HPV检测在宫颈病变筛查中的临床应用
朱华洁
(浙江省杭州市江干区人民医院妇产科,浙江杭州 310016)
目的研究宫颈薄层液基细胞学检查(thin prep cytologic test,TCT)联合高危型人乳头瘤病毒(human papilloma virus,HPV)检测在子宫颈病变筛查中的诊断价值。方法对2010年1—12月行宫颈病变筛查的患者680例,进行TCT和高危型HPV检测,同时行阴道镜下组织活检。结果680例患者中宫颈TCT检查结果异常180例,对宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)诊断的敏感性为85.57%,特异性为97.12%,漏诊率为4.12%。TCT与HPV联合检查,诊断敏感性为89.69%,特异性为85.80%,漏诊率1.62%。HPV感染率为26.91%,随着细胞学和组织学诊断级别的升高,HPV感染率不断上升。结论TCT与高危型HPV联合检测是筛查宫颈癌及癌前病变的有效方法,可防止漏诊,有利于提高宫颈上皮内瘤变的诊断率。
人乳头状瘤病毒属;宫颈疾病;细胞学技术
宫颈癌作为一种发病率仅次于乳腺癌的妇科恶性肿瘤,严重威胁着女性的身心健康,且近年有年轻化的趋势。由于各项检测技术的不断提高,使得宫颈癌能够早发现、早治疗,将其遏制在癌前病变阶段。高危型人乳头瘤病毒(human papilloma virus,HPV)持续感染与宫颈癌的发生密切相关,高危型HPV感染使宫颈癌的相对危险增加250倍,HPV感染是筛查的不可缺乏的内容。因此,近年来应用宫颈薄层液基细胞学检查(thin prep cytologic test,TCT)联合高危型HPV检测筛查宫颈癌前病变,降低了宫颈癌的发病率[1],提高了广大妇女的生活质量。本研究对680例宫颈疾病患者行TCT与HPV联合检测,筛查宫颈病变,旨在提高其诊断率。现报告如下。
1 资料与方法
1.1 一般资料:2010年1—12月因宫颈疾病在杭州市江干区人民医院妇产科就诊、行宫颈TCT和HPV检测的患者680例,年龄40~68岁,平均(47.5±3.3)岁。同时行阴道镜检查,对可疑病变取活检行组织病理学检查。
1.2 方法
1.2.1 HPV检测:患者非月经期检查前3d无阴道冲洗及使用阴道内药物,24h内无性生活。用专用的取样刷置于宫颈鳞-柱交界处逆时针转3圈,停留10s。再将取样刷放于盛有细胞保存液的试管内,拧紧盖子,标记好送检。采用美国Digene公司生产的高危型HPV-DNA检测试剂盒以第2代杂交捕获的实验方法进行检测[2],鉴别患者对应的型别。
1.2.2 TCT检测:患者检查前3d无性生活及阴道用药物,清洗外阴,使用特制的工具刷收集宫颈鳞-柱交界处脱落细胞,将刷头直接放入装有细胞保存液的收集瓶中,均匀摇动数次送检。经cytofast确定细胞密度,液体用德国的Werk-Nr离心沉降固片机制成薄层细胞图片,巴氏染色,病理学诊断用TBS法[3]。
1.2.3 阴道镜检查:采用国产JW2302型固有荧光电子阴道镜。镜下观察主要以宫颈病灶的表面构型、边界形态、颜色、血管和碘反应几个征象反映病灶的异常。用3%醋酸棉球浸湿子宫颈表面约30s,然后涂碘液观察宫颈变化。
1.2.4 阴道镜下活体组织病理学诊断:在阴道镜图像异常区及碘试验阴性区多点活检,正常转化区则常规取移行带第12和6点两处,移行带上移行至宫颈管行宫颈搔刮术。取1~4块组织分别装入标本袋,使用10%福尔马林固定后送病理检查。
1.3 诊断标准
1.3.1 HPV检测:高危型亚型中的16、18、31、33、35、39、45、51、52、56、58、59、68亚型结果阳性者为检测阳性。
1.3.2 细胞学诊断:采用Bethesda分段系统(the Bethesda system,TBS)进行细胞学诊断。描述性诊断,正常或炎症;未明确诊断意义的不典型鳞状上皮细胞(atypical squamous cells of undetermined signification,ASC-US),不能除外高度鳞状上皮内病变的不典型鳞状上皮细胞;低度鳞状上皮内病变(low-grade squamous intraepithelial lesion,LSIL);高度鳞状上皮内病变(high-grade squamous intraepithelial lesion,HSIL);鳞状细胞癌,非典型腺上皮细胞和腺癌。
1.3.3 病理学诊断:为统一细胞学和组织学的诊断术语,根据TBS分类系统按宫颈有无病变及病变程度分3组。无上皮内病变或恶性病变(negative for intraepithelial lesion or malignancy,NILM);LSIL包括宫颈上皮内瘤变-Ⅰ(cervical intraepithelial neoplasia,CINⅠ)和HPV;HSIL包括CINⅡ、CINⅢ或原位癌。
1.3.4 结果判定:细胞学异常即阳性诊断包括ASC-US以上病变。同时以阴道镜下活体组织病理学检查作为诊断的金标准。采用敏感性、特异性评价宫颈TCT和HPV检查在子宫颈病变筛查中的诊断价值。
敏感性(%)=阳性符合例数/(阳性符合例数+假阴性例数)100%。
特异性(%)=阴性符合例数/(阴性符合例数+假阳性例数)100%。
1.4 统计学方法:应用SPSS12.0统计软件进行数据分析。计数资料以百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 TCT不同结果与HPV感染率的比较:受检妇女680例中,HPV感染率为26.03%(177/680)。TCT结果正常500例,异常180例,异常者中ASCUS 98例,LSIL 51例,HSIL 21例,宫颈癌10例,其HPV检测阳性率分别是13.20%(66/500)、50.00%(49/98)、78.43%(40/51)、57.14%(12/21)、100.00%(10/10)。
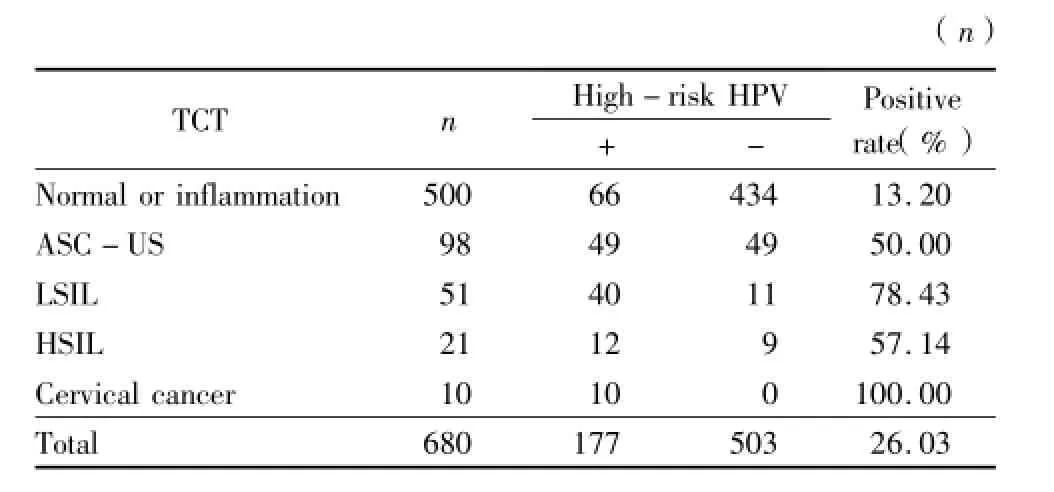
表1 TCT与高危型HPV感染的比较Table1 The comparision of TCT and high-risk HPV in fection
2.2 TCT与阴道镜下活检病理学结果的比较:宫颈TCT的诊断敏感性为85.57%(166/194),特异性为97.12%(472/486),漏诊率4.12%(28/680)。细胞学检测的LSIL、HSIL及宫颈癌与组织学病理学检查结果符合率为45.10%(23/51)、90.48%(19/21)、100.00%(10/10),随着级别增高,其与组织病理学的符合率增加。见表2。
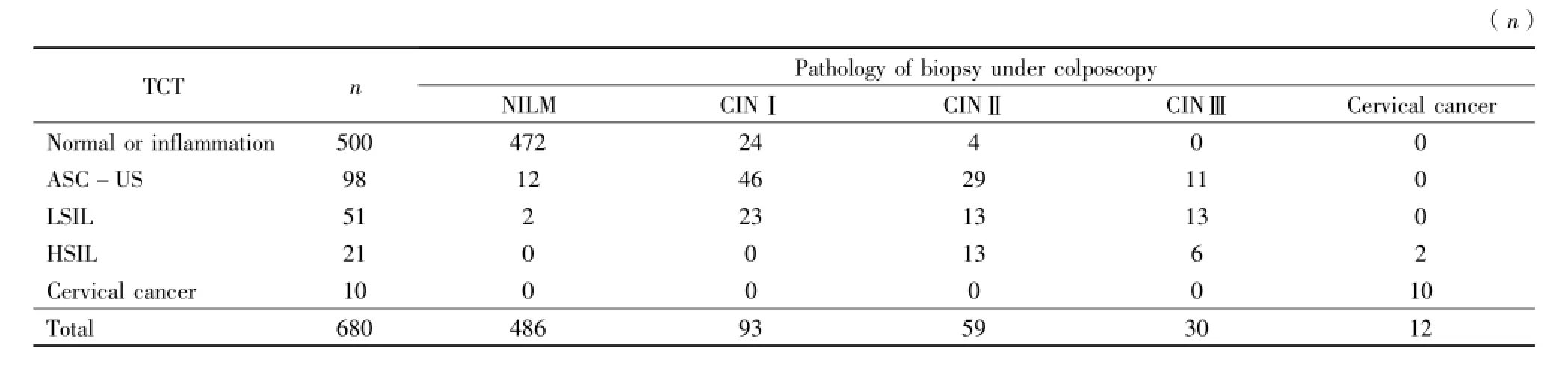
表2 TCT与宫颈病理学检查结果比较Table 2 The com parison of TCT and cervical pathology exam ination
2.3 TCT、HPV检测与病理学诊断比较:HPV诊断的敏感性为72.16%(140/194),特异性为87.04%(423/486),漏诊率为4.41%(30/680)。HPV的感染率随着病理学诊断级别升高而增加,分别为12.96%(63/486)、56.99%(53/93)、79.66%(47/ 59)、93.33%(28/30)、100.00%(12/12)。见表3。
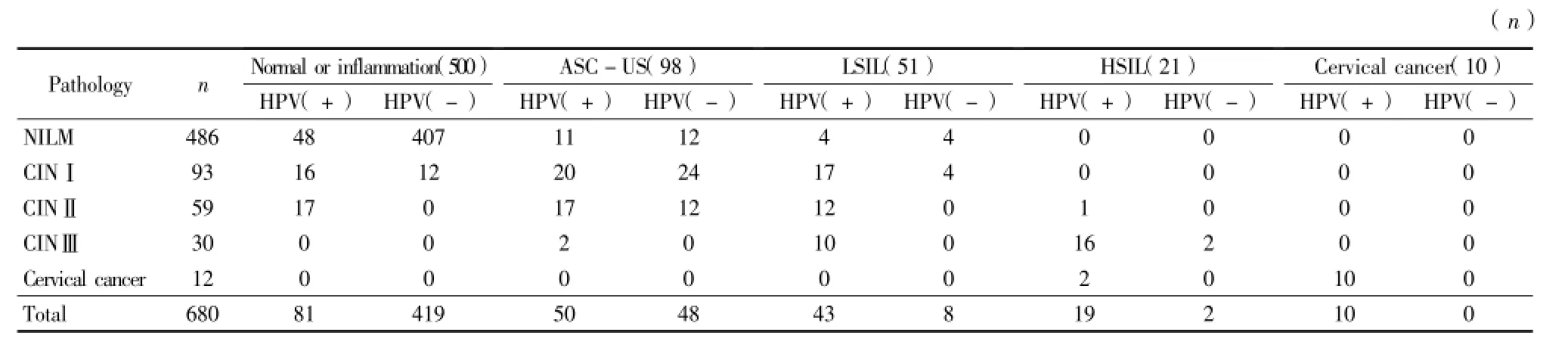
表3 TCT、HPV联合检测与阴道镜活检比较Table 3 The com parison of TCT and HPV combined detection and colposcopy biopsy
2.4 TCT与HPV的诊断价值比较:HPV组与TCT组比较,TCT检查的诊断符合率较高,差异具有统计学意义(χ2=32.13,P<0.01)。而TCT和HPV联合诊断,与TCT相比较,差异有统计学意义(χ2= 27.87,P<0.01),可进一步提高宫颈癌及癌前病变的检出率。见表4。
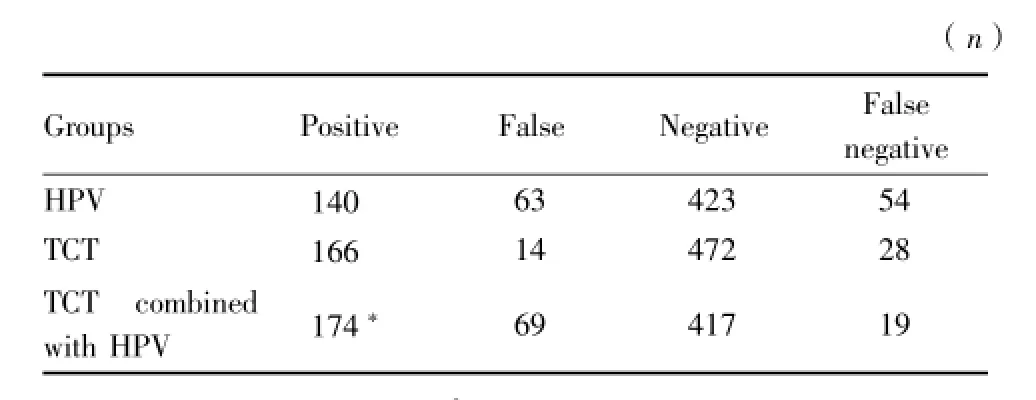
表4 TCT与HPV在宫颈癌筛查中的诊断价值比较Table 4 The com parison of TCT and HPV diagnostic value in cervical cancer screening
3 讨 论
CIN是宫颈癌前病变,其发展为宫颈癌大约有10年的较长过程[4],因此对宫颈CIN的及时诊断和正确处理可降低宫颈癌的发病率与病死率,是防止宫颈癌的关键[5]。
TCT检查是目前最普遍用于宫颈癌辅助诊断的方法之一[6],TCT改变了传统巴氏涂片技术的局限性,取材可以深入宫颈管内获得脱落细胞,取出后立即浸入细胞保存液中,避免了常规涂片过程中部分细胞易随器材丢失和细胞过度干燥的现象,从而提高了宫颈疾病的检出率,有助于预防宫颈癌的发生和降低宫颈癌的病死率[7]。本研究结果表明,在细胞学检测的LSIL、HSIL及宫颈癌与组织学病理学检查结果符合率为45.10%、90.48%、100.00%,随着级别增高,其与组织病理学的符合率增加。TCT检查对CIN的诊断敏感性为85.57%,特异性为97.12%,漏诊率4.12%,TCT检测宫颈癌前病变有较高的阴性检出率。但对于细胞学阳性结果仍应结合阴道镜及HPV检测提高准确率。
生殖道HPV感染与宫颈癌的关系最早由德国病毒学家Hanusen[8]提出。目前,子宫颈癌的发病机制、致病因素的研究有了重大突破,通过流行病学研究和生物学研究,已经明确高危型HPV持续感染为宫颈癌前病变和浸润性宫颈癌的必要条件。大多数妇女感染HPV可自行消退,仅有少部分人感染后经过15年左右的潜伏期最终发展为宫颈癌。因此,加强在此过程中的筛查,可以及早发现并治疗,从而提高治疗的成功率,减少患者痛苦及医疗费用。单纯HPV感染并不一定说明存在CIN,近85%~90%妇女在8~10个月左右HPV会消失,呈一过性感染。HPV感染通常比形态学改变早[9]。本研究结果显示,随着细胞学诊断级别的升高,HPV感染率不断上升,分别是13.20%、50.00%、78.43%、85.71%、100.00%。说明宫颈上皮内瘤变主要是由于持续性HPV感染造成细胞学形态异常[10],当机体HPV感染时,病毒基因整合到宫颈细胞,机体免疫系统可识别感染细胞并加以清除,若病毒持续感染,会发展为宫颈癌前病变或宫颈癌。由宫颈细胞形态异常到不典型增生,到原位癌,最后发展到宫颈癌,这个过程约需10年。HPV检测是对细胞学检查方法的重要补充及处理宫颈病变的重要依据。
本研究中宫颈TCT的诊断敏感性为85.57%,而TCT与高危型HPV联合检查的诊断敏感性为89.69%,两者比较差异有统计学意义(χ2=27.87,P<0.01)。因此,TCT联合高危型HPV检测能够进一步提高宫颈癌及癌前病变的检出率。HPV阳性率随着细胞学及组织学级别的升高,阳性率升高,提示HPV与宫颈细胞病变程度有关,HPV检测可以浓缩高风险人群,对临床CIN的筛查、宫颈细胞学异常的评估和管理、病程的进展和CIN治疗后的随访都有重要意义。因此,临床上应将TCT与HPV联合检查,既可以避免假阳性患者过度治疗的风险,又可以及时干预,将宫颈癌的发生阻断在癌前病变阶段,降低宫颈癌的发生率及病死率。
总之,宫颈癌筛查方法随着宫颈癌病因学的研究发展在不断的发展,在HPV疫苗尚未在人群中应用之前,筛查仍是预防和控制宫颈癌的主要手段。目前,TCT与高危型HPV检测联合应用是宫颈癌及癌前病变筛查的最好组合方式。两者联合检测敏感性大大增加,最大限度地降低宫颈癌对妇女生命和健康的威胁。
[1] 吴冬梅,郭慈仁,余江,等.高危型人乳头瘤病毒多重感染与宫颈癌及癌前期病变关系的研究[J].中国医药,2011,6(5):604-606.
[2] 李瑞珍,吴瑞芳,乌兰娜,等.高危型人乳头瘤状病毒检测与液基细胞学观察及其联合分析对宫颈癌筛查的意义[J].中国癌症杂志,2008,18(3):190-194.
[3] 黄川英.液基细胞学与人乳头瘤病毒联合检测分析对宫颈癌筛查的临床价值[J].中外医学研究,2011,9(35):6-8.
[4] 梅天琼,郑丽波,郭玲.宫颈液基细胞筛查在宫颈癌筛查中的临床应用[J].中国实验诊断学,2011,15(7):1180-1181.
[5] 周萍,何啸兰,李力.宫颈液基薄层细胞学检测的临床价值与不足[J].现代妇产科进展,2009,15(1):55-56.
[6] ALBERTUS G,SIEBERS M.Comparisions of liquid-based cytology with conventional cytology for detection of cervical cancers precursore[J].JAMA,2009,302(16):1757-1764.
[7] 李琴艳,付雯,邹鹏.宫颈液基细胞学检测与组织病理学检测在宫颈病变诊断中的价值[J].中国实验诊断学,2011,15(5):879-881.
[8] HANUSEN ZH.Pap illim aviruses in human cancer[J].Cancer,1987,59(4):1692.
[9] 向琍.宫颈液基细胞学检查筛查宫颈病变的临床价值[J].中国药物与临床,2011,11(4):466-467.
[10] 马萍.宫颈液基细胞学联合阴道镜检查在宫颈病变诊断中的价值[J].中国误诊学杂志,2011,11(10):2375-2376.
(本文编辑:赵丽洁)
本刊关于对作者所投稿件查重的说明
为了保证杂志的质量,我们将采用科技期刊学术不端文献检测系统对作者所投稿件查重,凡不符合要求的稿件一律退稿。故要求作者务必以电子邮件的形式投稿,本刊投稿信箱为hbydxb@126.com,电子版稿件中需注明作者的联系方式(手机号及E-mail)。今后本刊编辑部不再受理作者的纸质稿件。
敬请理解与合作!
·本刊编辑部·
CLINICAL APPLICATION OF CERVICAL THIN PREP CYTOLOGIC-TEST AND HIGHRISK HPV TYPE TESTING IN SCREENING OF CERVICAL LESIONS
ZHU Huajie
(Departmentof Gynaecology and Obstetrics,The People′s Hospital of Jianggan District,Hangzhou City,Zhejiang Province Hangzhou 310016,China)
ObjectiveTo explore the diagnostic value of cervical thin prep cytologic test(TCT)combined with high-risk human papilloma virus(HPV)detection in the screening of cervical lesions.MethodsA total of 680 patients for cervical lesions screeing underwent TCT and high-risk HPV type detection in gynecology outpatient from January 2010 to December 2010,meanwhile,biopsy was performed under colposcopy.ResultsAmong 680 cases,the result of cervical TCT was abnormal in 180 cases.The sensitivity,specificity and the rate of missed diagnosis of TCT for the diagnosis of cervical intraepithelial neoplasia(CIN)was 85.57%,97.12%and 4.12%,respectively,while thoses of combination of TCT and HPV was 89.69%,85.80%and 1.62%.The infection rate of HPV was 26.91%.With the increase of cytological and histological grading,the infection rate of HPV increased. Conclusion TCT combined with high risk HPV detection is an effective method in screening cervical cancer and precancerous lesions.It helps to preventmissed diagnosis and improve the diagnosis rate of CIN.
uterine cervical diseases;human papilloma virus;cytological techniques
R711.74
A
1007-3205(2012)06-0645-04
2011-12-28;
2012-03-07
朱华洁(1977-),女,浙江杭州人,浙江省杭州市江干区人民医院主治医师,医学学士,从事妇产科疾病诊治研究。
10.3969/j.issn.1007-3205.2012.06.010
