MRI对胆管内乳头状肿瘤侵袭性的评估价值
2024-01-09张晓慧穆晶袁颖赵凡张文静
张晓慧, 穆晶, 袁颖, 赵凡, 张文静
胆管内乳头状瘤是以乳头状或结节状方式生长于胆管腔内的胆管肿瘤,是一类特殊的、罕见的、上皮来源胆道肿瘤[1]。胆管内乳头状瘤最早于1894年报道,早期有胆管内乳头状黏液癌、高分泌黏液型胆管肿瘤、胆管乳头瘤病、产黏液型胆管癌等多种命名,直至2010年世界卫生组织才将其规范为胆管内乳头状瘤[2]。胆管内乳头状瘤多同时伴发有增生性胆管内炎症、胆管内结石、胆管闭塞等,故其自身临床表现不明显,容易出现误诊,而影响患者预后[3]。近年来,胆管内乳头状瘤被证实为诱发胆管上皮性癌变的主要危险因素之一,引起了临床的高度关注[4-5]。手术是治疗胆管内乳头状瘤的主要手段,而术前进行准确的影像学诊断,对判定肿瘤侵袭性,制定手术方案,提高治疗效果具有重要意义[6]。临床研究证实,MRI无辐射性,能够多次重复进行,且能够进行多系列以及多参数成像[7-8]。本研究分析MRI在胆管内乳头状肿瘤侵袭性评估中的应用价值,以期为该疾病的诊断提供参考,现报道如下。
1 资料与方法
1.1 临床资料
便利抽样法选取2019年1月至2023年8月首都医科大学附属北京友谊医院、承德医学院附属医院、重庆两江新区人民医院3家三甲医院收治的100例胆管内乳头状肿瘤患者为研究对象。纳入标准:经过根治术后病理检查,确诊为胆管内乳头状肿瘤;术前均进行了MRI检查;具有较为完整的临床资料及实验室检查资料。排除标准:MRI影像质量欠佳,不能用于本研究数据分析。本研究经首都医科大学附属北京友谊医院医学伦理委员会批准。
1.2 MRI检查
1.2.1 图像采集 采用 Prisma 3.0T MRI扫描仪(德国,西门子公司)行一次性屏气上腹部常规平扫以及胰胆管增强扫描,脂肪抑制快速自旋回波以及横断面上的T2WI自旋回波平扫序列层间距设置为1.0 mm、层厚设置为5.5 mm、TE设置为94.00 ms、TR设置为2 800.00 ms,横断面上的单次激发自旋回波-平面DWI回波加权成像序列层间距设置为1.0 mm、层厚设置为5.0 mm、TE设置为67.00 ms、TR设置为8 000.00 ms、b=0.500 s/mm2。横断面上的三维容积内插快速扰相T1WI梯度回波增强扫描序列层层间距设置为0、厚设置为3.0 mm、TE设置为1.40 ms、TR设置为3.55 ms,以2 mL/s流率注射对比剂Gd-DTPA 0.1 mmol/kg。动脉期图像开始采集时间定在对比剂到达升主动脉时,门静脉期图像开始采集时间及延迟期图像开始采集时间分别定在动脉期图像采集完成后30 s、90 s时,各期时间分辨率均为14 s。
1.2.2 图像分析 绘制表观扩散系数(apparent diffusion coefficient,ADC)值相对较低且高信号弥散加权成像(diffusion weighted imaging,DWI)实质病灶感兴趣区域(避开出血、坏死以及胆汁分泌区域),测量病灶的ADC值,测量2次取平均值(病灶在ADC图上不可标识者,统计时取各组其余患者ADC值的平均值)。测量平扫期、动脉期、门静脉期以及延迟期病灶对比噪声比。绘制动脉期、门静脉期、延迟期以及平扫期病灶感兴趣区域,测量信号的强度,均进行2次测量取平均值;计算动脉期、门静脉期、延迟期病灶强化率,病灶强化率=(增强后信号强度-平扫信号强度)/平扫信号强度×100%[9]。
分析肿瘤位置、病灶最大径、病灶形态(分为沿管壁型、铸状、囊状、结节状4种类型)、受累胆管的扩张程度、肝叶是否存在萎缩、是否存在条纹征、是否存在腹腔或者肝门的淋巴结肿大、是否存在胆管结石、是否侵犯大血管等。
所有数据均由2名具有主治医师职称并且从事腹部影像诊断的放射科医师通过PACS系统阅片进行采集,且采集数据时并不知道患者的具体病理诊断结果,意见不一致时与第三人协商决定。
1.3 患者分组
根据根治术后病理学检查结果将肿瘤具有侵袭性的患者设为侵袭组,肿瘤不具有侵袭性的患者设为非侵袭组,收集两组患者性别、年龄、MRI检查结果等资料。侵袭性病变包括胆管内乳头状瘤恶变(胆管内乳头状瘤内伴有胆管腺癌)、胆管内乳头状瘤伴癌变(病变侵及胆管肌层、全层其周围组织),非侵袭性病变包括原位癌、胆管内乳头状瘤伴中或重度不典型增生。
1.4 统计方法
2 结果
2.1 两组患者单因素分析
100例胆管内乳头状肿瘤患者术后病理检查结果显示,具有侵袭性56例,其中胆管内乳头状瘤恶变26例、胆管内乳头状瘤伴癌变30例,设为侵袭组;不具有侵袭性44例,其中原位癌25例、胆管内乳头状瘤伴中或重度不典型增生19例,设为非侵袭组。
侵袭组患者ADC值低于非侵袭组(P<0.05),而噪声比(除平扫期)、病灶强化率、病灶最大径均高于非侵袭组(P<0.05),侵袭组肝门或腹腔淋巴结肿大患者比例高于非侵袭组(P<0.05),黏液型患者比例低于非侵袭组(P<0.05);而肿瘤位置、病灶形态、受累胆管扩张程度、是否存在肝叶萎缩、是否存在条纹征、是否存在胆管结石、是否侵犯大血管情况,差异无统计学意义(P>0.05),见表1。侵袭组、非侵袭组典型MRI影像学表现见图1~2。
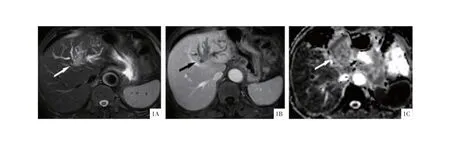
图1 患者男,侵袭性胆管内乳头状瘤MRI平扫期、增强期、ADC影像图 1A:平扫期MRI影像图,左半肝肝内胆管多发扩张伴其内异常信号,胆管壁稍增厚,平扫期稍高信号;1B:增强期MRI影像图,左半肝肝内胆管中度强化;1C:ADC影像图,左半肝肝内胆管低信号,弥散受限
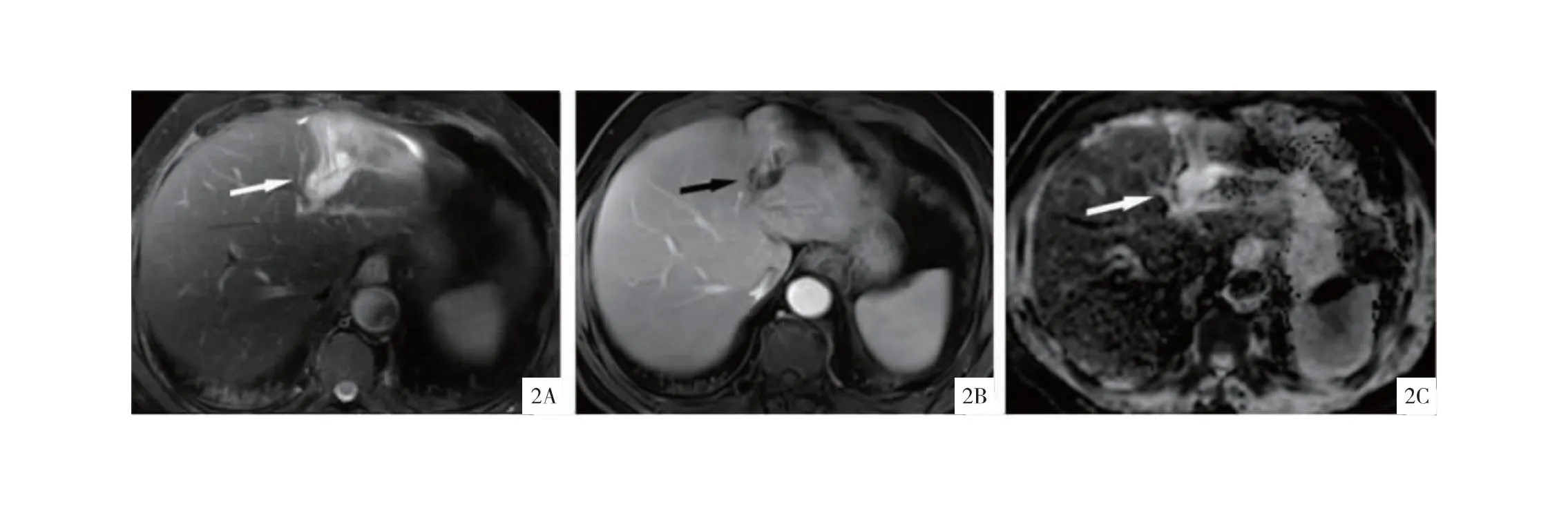
图2 患者男,非侵袭性胆管内乳头状瘤MRI平扫期、增强期、ADC影像图 2A: 平扫期MRI影像图,左半肝斑片状异常信号伴肝内胆管扩张,平扫期呈稍高信号;2B:增强期MRI影像图,左半肝肝内胆管扩张轻度强化;2C:ADC图,左半肝肝内胆管呈稍高信号,弥散受限

表1 胆管内乳头状肿瘤侵袭性影响因素的单因素分析
2.2 MRI诊断胆管内乳头状瘤侵袭性价值分析
取ADC值、门静脉期对比噪声比、门静脉期病灶强化率绘制ROC曲线,结果显示,ADC值、门静脉期对比噪声比、门静脉期病灶强化率诊断胆管内乳头状瘤侵袭性的ROC曲线下面积(area under curve,AUC)为0.813、0.797、0.753,当临界值为0.8×10-3mm2/s、135.8、146.9%时,敏感度为87.8%、85.9%、83.5%,特异度为85.7%、83.2%、81.4%;而三者联合诊断胆管内乳头状瘤侵袭性的AUC为0.864,敏感度为91.3%,特异度为86.8%,详见表2、图3。

图3 ADC值、门静脉期对比噪声比、门静脉期病灶强化率诊断胆管内乳头状瘤侵袭性的ROC曲线图

表2 MRI诊断胆管内乳头状瘤侵袭性的ROC曲线分析
3 讨论
胆管内乳头状瘤可发生于包括肝外胆管、肝内胆管的胆道系统任何部位,部分肿瘤可分泌黏液,导致梗阻性黄疸及胆管炎反复发作,且治疗不及时易发展为胆管癌,发病机制尚不完全明确,通过手术治疗获得长期无瘤生存是临床的治疗目的[10]。相关研究数据显示,约90%的胆管内乳头状瘤可进行手术切除,术后整体复发率为13%~29%,其中1、3、5年患者生存率分别为96%、79%、61%,浸润性胆管内乳头状瘤术后复发率高达47%~62%[11-12]。胆管内乳头状瘤具有独特的生物学行为,易出现浸润性生长,可渐进性发展至侵袭性癌,其间可经历不典型增生、原位癌和侵袭性癌3个过程[13]。然而,目前有关胆管内乳头状瘤的病理学特征虽然已有了基本的认识,但通过影像学表现难以明确其病理学级别及病灶范围,不利于术前手术方案的制定[14-15],如何在术前给予胆管内乳头状瘤的病灶类型予以准确评估,以制定合理的手术方案,提高该类患者手术效果仍是目前研究的重点。
胆管内乳头状瘤的实验室检查主要表现为AST、ALT等肝功能指标异常,但此类指标无特异性[16];超声检查诊断胆管内乳头状瘤,灵敏度较高,但检查准确度依赖于操作者水平[17]。随着医疗技术的不断发展,使用CT、MRI的横断面成像逐渐成为诊断胆管内乳头状瘤的主流手段,尤其是MRI无辐射性,应用更为广泛[18-19]。MRI检测过程中组织间弥散加权成像形成对比主要依靠组织间水分子无序活动的受限程度,而且对于微小的浸润以及病灶诊断敏感度较高,故ADC值能够对细胞密集程度进行定量反映,且其值越大组织弥散权越大,即组织细胞密度越小[20]。胆管内乳头状瘤良性病变为疏松组织,随着恶性程度的不断增高,细胞排列越紧密[21],故ADC值可用于评价胆管内乳头状瘤的侵袭性。Yoon等[22]研究显示,与单纯增强MRI诊断准确度47.8%相比,联合DWI诊断胆管内乳头状瘤侵袭性的准确度为73.9%,诊断准确度提高。本研究结果显示,侵袭组患者ADC值低于非侵袭组,进一步经ROC曲线分析显示,其诊断胆管内乳头状瘤侵袭性的AUC为0.813,敏感度为87.8%,特异度为85.7%,表明侵袭组肿瘤组织恶性程度较高,细胞排列较紧密,故ADC值相对较低,其原因考虑与非侵袭组患者中黏液型胆管内乳头状瘤比例较高,而黏液型胆管内乳头状瘤患者的局部梗阻及炎性反应较非黏液型胆管内乳头状瘤更明显,患者就医更早,故恶性程度相对较低有关。
临床研究证实,部分胆管内乳头状瘤实质成分较小或仅表现为胆管扩张,ADC值获取困难[23]。本研究鉴于胆管内乳头状瘤恶性程度越高其血管越丰富,而对比噪声比与病灶强化率能够作为判定血管密集程度的指标[24],同时探讨了对比噪声比与病灶强化率评价胆管内乳头状瘤侵袭性的价值。结果显示,侵袭组患者对比噪声比(除平扫期)、病灶强化率均高于非侵袭组,进一步经ROC曲线分析显示,门静脉期对比噪声比与病灶强化率诊断胆管内乳头状瘤侵袭性的AUC为0.797、0.753,敏感度为85.9%、83.5%,特异度为83.2%、81.4%,其原因考虑与侵袭组肿瘤组织恶性程度较高,内含血管较非侵袭性肿瘤组织内丰富,血管更密集有关。但考虑到临床工作中胆管内乳头状瘤还需与其他疾病进行鉴别,而本研究纳入患者均为胆管内乳头状瘤确诊病例,分析了对比噪声比、病灶强化率与ADC值联合用于胆管内乳头状瘤侵袭性的诊断价值,结果显示,三者联合诊断胆管内乳头状瘤侵袭性的AUC为0.864,敏感度为91.3%,特异度为86.8%,高于任一指标的单独应用,故建议临床中采用三者联合的形式判定胆管内乳头状瘤的侵袭性。
综上所述,MRI在评价胆管内乳头状瘤侵袭性时,侵袭性胆管内乳头状瘤ADC值、对比噪声比、病灶强化率与非侵袭性胆管内乳头状瘤差异较大,三者联合诊断胆管内乳头状瘤侵袭性的价值较高。
