三切口联合入路治疗复杂胫骨平台骨折的临床研究*
2023-11-15杨海龙
杨海龙
复杂胫骨平台骨折属于临床较为常见的外伤,外部创伤(车祸、摔伤等)为常见致伤因素,当胫骨平台遭受到外界的剧烈冲击时,则会导致膝关节及周围组织受到损伤,使膝关节功能无法有效发挥,严重影响患者肢体活动及生活质量[1]。单侧钢板内固定术虽然能够有效对骨折断端进行固定,但术后骨折部位容易出现位移,阻碍患者术后恢复[2]。三切口联合入路治疗是通过三个切口作为手术入路的一种手术方法,能够在扩大手术视野的同时有效恢复骨折断端,恢复关节稳定性,且不会增加手术时间,对患者造成的医源性损伤较小,有利于加快患者术后恢复,促进关节功能改善[3]。本研究对70 例复杂胫骨平台骨折患者进行分析,旨在探讨三切口联合入路的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取九江市第一人民医院2021 年7 月—2022 年6 月收治的70 例复杂胫骨平台骨折患者。纳入标准:(1)符合文献[4]《实用骨科学》中胫骨平台骨折的诊断标准;(2)经CT、X 线等检查确诊;(3)首次骨折;(4)符合手术指征。排除标准:(1)合并其他部位(髋骨、髌骨等)骨折;(2)患有慢性关节炎;(3)存在手术禁忌证;(4)存在胫骨手术史;(5)凝血功能异常。以随机数字表法作为分组方法,将70 例患者分成观察组(n=35)与对照组(n=35)。患者及家属均签署知情同意书。本研究经本院医学伦理委员会审核批准通过。
1.2 方法
对照组采用单侧钢板内固定术进行治疗,找出患者膝关节,于其前外侧做一条切口,长度约为10 cm,首先将关节囊切开,使关节面充分暴露,若关节面存在轻微塌陷问题,则使用钝性器械使其恢复平整,使用异体松质骨对缺损部位进行填充,将关节面平整进行维持,将克氏针打入并进行临床固定,使用高尔夫锁定钢板固定外侧踝平台,然后冲洗、止血,最后缝合,术毕。观察组采用三切口联合入路进行治疗,给予患者全身麻醉或硬膜外麻醉,指导患者取合适手术体位(漂浮体位),将止血带绑于患者患侧大腿根部,患者取侧俯卧位,于后外侧做一条切口,再做一条长度约为10 cm 的纵行手术切口,切口位置位于腓骨后侧缘与窝中线的中点,对腓肠肌外侧头部位进行确定,在此向内侧牵开,将深筋膜切开,对脂肪组织(股二头肌腱内侧)进行探查,并将股二头肌腱及腓总神经分离,同时向外侧牵拉,对比目鱼肌表面血管分支进行处理(注意保护肌腱),使胫骨平台后外侧充分显露出来。做前外侧手术切口,切口部位位于髌骨下极外侧部位、胫骨结节、Gerdy 结节,并将手术切口延长至远端,长度在6~8 cm,对胫骨外侧平台逐层分离,充分显露关节面(注意保护外侧半月板),将平台后柱、外侧柱、塌陷关节面进行复位(直视状态下),必要时开窗使平台高度得以恢复,开窗位置位于外侧切口内距关节面1~2 cm 处,若存在骨质缺损,则采用自体髂骨或同种异体骨植骨。对于后侧骨折块,采用桡骨远端T 型钢板固定(后外侧切口),再用L 型解剖钢板进行支撑固定(前外侧切口),注意操作在C 型臂机透视下完成,确保螺钉长短是否合适、钢板位置满意、无螺钉进入到关节腔内。指导患者取平卧位,做一条长6~8 cm 的前内侧切口,逐层分离肌肉、神经,使胫骨内侧平台充分显露,对骨折块进行复位,然后采用锁定钢板进行固定,注意操作在C 型臂机透视下完成,再次确认螺钉长短是否合适、骨折复位是否满意、内固定是否确切。对膝关节进行活动,测定膝关节稳定性,确定内固定在关节处无卡压。将一根引流管放置于内侧,并将手术切口缝合,术毕。
1.3 观察指标及判定标准
(1)治疗效果:根据Rasmussen 影像学评分(Rasmussen)标准评估,评分>27 分为优,20~26 分为良,10~19 分为一般,≤9 分为差。优良率=(优例数+良例数)/总例数×100%。(2)临床观察指标:观察并记录两组负重、住院及骨折愈合时间。(3)膝关节功能:术前及术后3 个月使用美国特种外科医院(HSS)膝关节评分、Lysholm 膝关节评分(Lysholm)、Rasmussen 评分对膝关节功能进行评估,其中HSS 评分包括活动度、疼痛、肌力、功能、稳定性、屈曲畸形等,总分为100 分;Lysholm 评分包括上下楼能力、关节肿痛、承受能力、下蹲起立、不稳定度、闭锁感、跛行、疼痛等,总分为100 分;Rasmussen 评分评估患者恢复程度,总分为30 分;HSS 评分、Lysholm 评分、Rasmussen 评分均与膝关节功能成正比。(4)术后并发症:统计两组术后3 个月内皮肤坏死、畸形愈合、感染等发生情况。
1.4 统计学处理
采用SPSS 25.0 统计学软件,计数资料(治疗效果、术后并发症)以率(%)描述,行χ2检验;计量资料(负重时间、住院时间、骨折愈合时间、膝关节功能)以(±s)描述,组间比较采用独立样本t 检验,组内比较采用配对t 检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组一般资料比较
观察组男20 例,女15 例;年龄35~65 岁,平均(48.52±5.87)岁;受伤原因:高处坠落12 例,车祸伤13 例,其他原因10 例。对照组男19 例,女16 例;年龄35~64 岁,平均(48.48±5.76)岁;受伤原因:高处坠落11 例,车祸伤14 例,其他原因10 例。在上述基线资料上,两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组治疗效果比较
观察组(97.14%)治疗优良率高于对照组(77.14%)(χ2=4.590,P=0.034),见表1。

表1 两组治疗效果比较[例(%)]
2.3 两组临床观察指标比较
观察组负重时间、住院时间、骨折愈合时间均短于对照组(P<0.05)。见表2。
表2 两组临床观察指标比较(±s)
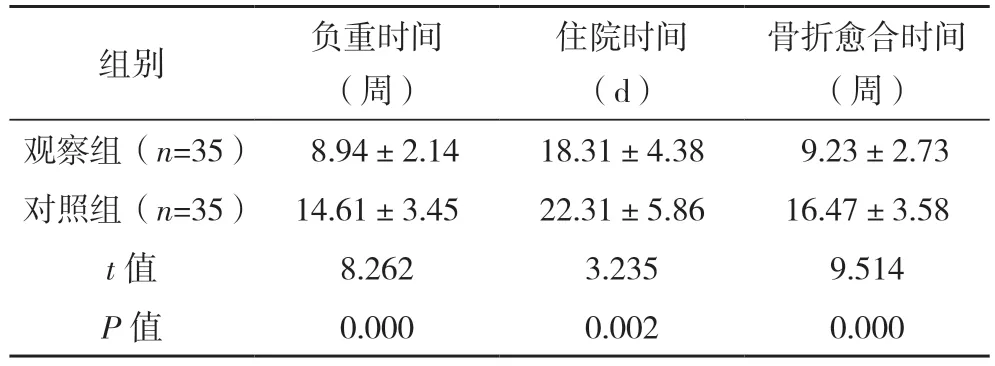
表2 两组临床观察指标比较(±s)
骨折愈合时间(周)观察组(n=35) 8.94±2.14 18.31±4.38 9.23±2.73对照组(n=35) 14.61±3.45 22.31±5.86 16.47±3.58 t 值 8.262 3.235 9.514 P 值 0.000 0.002 0.000组别 负重时间(周)住院时间(d)
2.4 两组膝关节功能比较
术前,两组HSS、Lysholm 及Rasmussen 评分比较,差异均无统计学意义(P>0.05);术后3 个月,两组HSS、Lysholm 及Rasmussen 评分较术前均提高,且观察组均高于对照组(P<0.05)。见表3。
表3 两组膝关节功能比较[分,(±s)]

表3 两组膝关节功能比较[分,(±s)]
*与本组术前比较,P<0.05。
组别 HSS 评分Lysholm 评分Rasmussen 评分术前 术后3 个月 术前 术后3 个月 术前 术后3 个月观察组(n=35) 34.74±5.71 78.42±6.91* 38.74±5.96 89.14±6.85* 12.36±3.96 26.59±3.24*对照组(n=35) 34.58±5.84 70.64±6.34* 38.45±6.04 77.28±6.33* 12.01±3.87 20.15±4.25*t 值 0.116 4.908 0.202 7.523 0.374 7.129 P 值 0.908 0.000 0.840 0.000 0.710 0.000
2.5 两组术后并发症比较
观察组(8.57%)术后并发症发生率低于对照组(28.57%)(χ2=4.629,P=0.031),见表4。

表4 两组术后并发症比较[例(%)]
3 讨论
胫骨平台骨折临床较为常见,骨折后不仅会出现关节及组织疼痛、肿胀等问题,并伴有不同程度的活动受限,还会影响患者膝关节功能,严重者还可能导致关节面中央出现塌陷、出现关节畸形等情况[5]。在临床骨折类型中,复杂胫骨平台骨折在骨折中占比约为3%,不仅会出现关节周围骨质出现劈裂,还容易合并交叉韧带及半月板等损伤等问题,若未及时采取合理有效的治疗方法,则可能引发关节炎症,导致治疗难度增加,影响患者预后[6-7]。
目前,在复杂胫骨平台骨折的治疗中,单侧钢板内固定术较为常用,切口数量较少,主要通过将外固定架置入的方式提高骨把持力,具有较强的固定能力,但会导致局部压力明显增加,也会导致骨折部位发生一定程度的位移,不利于骨折愈合,阻碍术后恢复[8-9]。三切口联合入路是以关节面解剖复位为目的的一种治疗方法,术中体位为漂浮体位,由侧俯卧位转变为平卧位,改变体位时只需轻度对患者进行搬动即可,操作简单,还可使手术切口充分暴露,增加手术视野,为手术提供便利[10-11]。本研究中,观察组(97.14%)治疗优良率高于对照组(77.14%)。推测其原因,三切口联合入路治疗手术过程中对骨折实施复位及固定操作时,均能够在直视下完成,具有较高的手术精准度,能够降低对病灶部位良好组织的损伤,减轻医源性损伤,且术中X 线透视次数较少,不会对患者机体造成较大损伤,具有较高的手术安全性,有利于加快患者术后恢复,促进治疗效果提高[12-13]。
洪克建等[14]对复杂胫骨平台骨折患者进行研究,发现三切口联合治疗优良率可达100%,HSS 评分为(89.2±4.4)分,Lysholm 评分为(91.0±3.7)分,Rasmussen 评分为(14.1±2.0)分,随访1 年无复位丢失,无内固定断裂。本研究中,观察组负重时间、住院时间、骨折愈合时间均短于对照组。究其原因,三切口联合入路中后外侧切口与传统切口相比更偏向于内侧,前外侧切口与传统相比更偏向于前侧,能够有效避开腓总神经,使膝关节后外侧结构充分显露,预防对后十字韧带及血管分叉等组织结构造成损伤,减轻手术对患者造成的损伤,从而加快患者术后恢复,缩短住院及骨折愈合时间[15-16]。本研究结果中,术后3 个月,观察组HSS、Lysholm、Rasmussen 评分均高于对照组。究其原因,三切口联合入路能够有效修复关节周围韧带及半月板,促进解剖结构及关节面负重恢复,提高膝关节稳定性,促进关节活动度及下肢力线恢复,从而重建膝关节功能[17-18]。此外,观察组(8.57%)术后并发症发生率低于对照组(28.57%)。究其原因,三切口联合入路手术过程中三个切口均为直切口,切口之间距离相差较小,能够在一定程度上促进切口皮肤张力降低,且无需将皮下软组织剥离,有利于保护骨折断端血供,避免术后感染等问题发生[19-20]。
综上所述,复杂胫骨平台骨折患者采用三切口联合入路治疗,能够提高治疗效果,对膝关节功能提高、加快康复及并发症发生率的降低具有重要作用。
