3D-ASL 中动脉穿行伪影和动脉内高信号对急性缺血性脑卒中患者近期临床预后的评估价值
2023-11-07杨丽贺元彦李彦瑶张鹏飞贺业新
杨丽,贺元彦,2,李彦瑶,张鹏飞,贺业新
0 前言
从全球范围来看,急性缺血性脑卒中(acute ischemic stroke, AIS)发病率高,致残率高[1]。患者的临床预后不尽相同,其主要原因包括血管闭塞及侧支循环等情况。侧支循环能改善局部脑血流量,减小脑梗死体积[2],改善神经行为学预后。MOROFUJI等[3]的研究通过与数字减影血管造影(digital subtraction angiography, DSA)这一金标准对比,证实三维动脉自旋标记(three-dimensional arterial spin labeling, 3D-ASL)中动脉穿行伪影(arterial transit artifact, ATA)可以预测侧支循环的建立情况,动脉内高信号(intra-arterial high-intensity signal, IAS)可以识别闭塞部位。NAM等[4-5]通过对短暂性脑缺血发作和AIS 患者3D-ASL 图像分析发现,ATA和IAS对患者的预后起着相反的作用。以往的研究都是对ATA 和IAS 分别评估,目前临床上尚缺乏ATA 和IAS 联合评估对患者临床预后的研究,故本研究拟探讨二者联合评估患者近期临床预后的价值,并对ATA 出现区域的脑血流量(cerebral blood flow, CBF)进行定量研究。
1 材料与方法
1.1 研究对象
回顾性分析山西省人民医院神经内科自2018年7月至2022年10月经临床和影像学检查证实的AIS符合入组标准的36 例患者的资料。由副高及以上职称的神经内科医师记录入院及出院当日美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale, NIHSS)评分。采用出入院NIHSS 评分差ΔNIHSS 评估患者的近期临床预后,ΔNIHSS=出院NIHSS评分-入院NIHSS评分。本研究遵守《赫尔辛基宣言》,并经山西省人民医院医学伦理委员会批准(批准文号:2022445),免除受试者知情同意。
纳入标准:所有患者均在发病72 h内行头颅常规MRI、扩散加权成像(diffusion weighted imaging,DWI)、三维时间飞跃法(three dimensional time of flight, 3D-TOF)磁 共 振 血 管 造 影(magnetic reconance angiorgraphy, MRA)和3D-ASL 序列扫描,并证实患者为单侧颈内动脉颅内段和/或大脑中动脉M1段重度狭窄或闭塞导致的AIS。
排除标准:(1)严重后循环狭窄或闭塞的患者;(2)合并其他脑部疾病,比如肿瘤、外伤及出血等;(3)图像质量差,运动伪影明显。
1.2 扫描方法与技术参数
采用美国GE公司产品Discovery MR 750 3.0 T MR扫描仪完成检查,选择32通道头线圈,行头颅常规MRI、DWI、3D-TOF MRA 以及3D-ASL 扫描。常规MRI 采用T2WI 序列,扫描参数:TR 7186 ms,层数30,层厚4.5 mm,层间距0.4 mm,FOV 24 cm×24 cm;DWI 序列扫描参数:TR 3000 ms,层数30,层厚4.5 mm,层间距0.4 mm,FOV 24 cm×24 cm。3D-ASL 序列扫描参数:TR 4632 ms [标记后延迟时间(post labeling delay, PLD)采 用1525 ms],TR 5327 ms(PLD 采 用2525 ms),FOV 24 cm×24 cm,层厚4.0 mm。
1.3 图像后处理与影像评估
所有图像后处理均在GE Healthcare ADW 4.6 工作站进行。为了使数据测量时定位更准确,将3D-ASL伪彩图与3D-T1 图像融合。参考Alberta 卒中项目早期CT 评分(Alberta Stroke Program Early CT Score, ASPECTS),选取大脑中动脉供血的7 个皮层区域:核团层面的岛叶Ⅰ和M1~M3,核团以上层面M4~M6,定义为ATA ASPECTS。由高年资放射科医师对3D-ASL图像上ATA和IAS进行识别并分组,依据是否出现ATA分为ATA(+)组及ATA(-)组,ATA(+)组依据是否出现IAS分为ATA(+)IAS(+)组及ATA(+)IAS(-)组。对ATA出现情况分别在PLD采用1525 ms和2525 ms图像上进行ATA ASPECTS,这7 个区域的权重相同,都为1 分。各个区域的分数累加。选择基于ATA ASPECTS的7个区域来计算软脑膜侧支血流,原因是这些区域是大脑中动脉闭塞后二级软脑膜侧支血流主要分布的区域[6]。ATA(+)IAS(+)组IAS出现减1分。测量ATA出现区域的CBF,镜面对称测得健侧CBF,相对脑血流量(relative CBF, rCBF)=患侧CBF/健侧CBF。如果是多个区域出现,求所有区域的平均值。上述工作由2名高年资MRI医师完成,存在分歧时经讨论取得一致。
1.4 统计学分析
本研究采用SPSS 25.0 软件进行数据统计分析。使用Shapiro-Wilk 进行正态性检验。服从正态分布的定量资料采用均数±标准差进行统计描述,采用t检验进行统计分析。不服从正态分布的定量资料采用中位数(四分位数)进行统计描述,采用Wilcoxon秩和检验进行统计分析。定性资料采用例(%)进行统计描述,采用卡方检验或者Fisher 确切概率法进行分析。采用Spearman 相关系数分析指标之间的相关性。一般认为,相关性系数r≥0.8为高度相关,0.5≤r<0.8为中度相关,0.3≤r<0.5为低度相关,r<0.3为弱相关。结果均以P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料分析
研究共纳入36 例AIS 患者,其中男20 例,女16 例,年龄32~81 岁。ATA(+)组与ATA(-)组患者临床资料比较见表1,ATA(+)IAS(-)组与ATA(+)IAS(+)组患者临床资料比较见表2。
2.2 ΔNIHSS组间比较结果
PLD 采用1525 ms 和2525 ms,ATA(+)组(图1)与ATA(-)组之间的差异统计学意义(P<0.05),ATA(+)组ΔNIHSS降幅大于ATA(-)组,即ATA(+)组近期临床预后优于ATA(-)组。虽然PLD 采用1525 ms 和2525 ms,ATA(+)IAS(+)组与ATA(+)IAS(-)组之间的差异均无统计学意义(P>0.05),但是ATA(+)IAS(-)组ΔNIHSS降幅大于ATA(+)IAS(+)组(表3、4)。

表3 ΔNIHSS在ATA(+)组与ATA(-)组间比较结果Tab.3 Comparison of score difference of ΔNIHSS between ATA (+) group and ATA (-) group
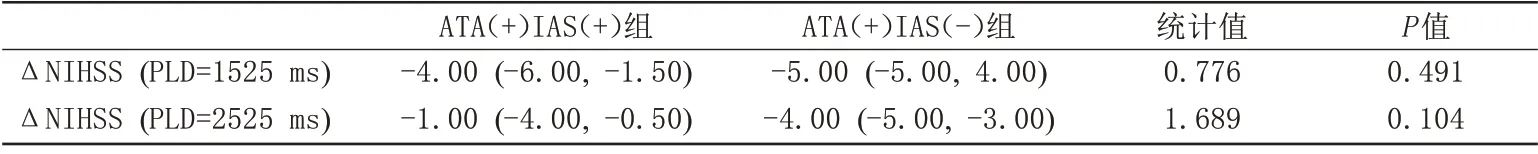
表4 ΔNIHSS在ATA(+)IAS(+)组与ATA(+)IAS(-)组间比较结果Tab.4 Comparison of score difference of National Institute of Health stroke scale between ATA(+) IAS (+) group and ATA (+) IAS (-) group
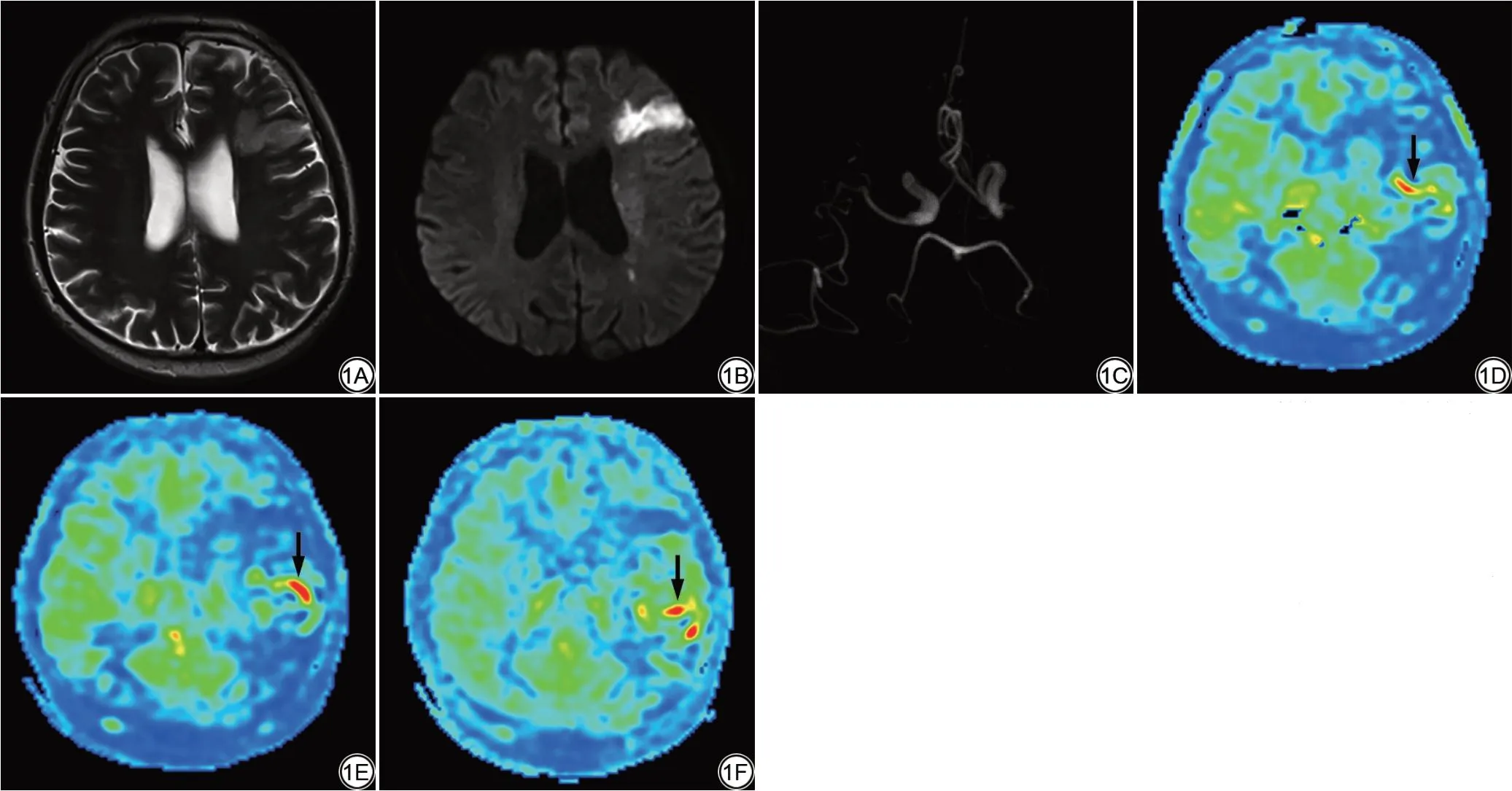
图1 男,65 岁,左侧额叶急性缺血性脑卒中。1A:轴位T2WI 图,左侧额叶急性脑梗死病灶;1B:DWI 图,左侧额叶大脑中动脉供血区弥散受限病灶;1C:MRA 图,左侧大脑中动脉闭塞;1D、1E:3D-ASL 图(PLD 采用1525 ms),M2 区出现ATA(箭);1F:3D-ASL 图(PLD 采用2525 ms),M2 区出现ATA(箭)。DWI:扩散加权成像;MRA:磁共振血管造影;3D-ASL:三维动脉自旋标记;PLD:标记后延迟时间;ATA:动脉内穿行伪影。Fig.1 A 65-year old man with acute left frontal ischemic stroke.1A: Axial T2WI map, acute cerebral infarction in the left frontal lobe; 1B: DWI map,diffuse restricted lesion in the left middle cerebral artery; 1C: MRA map, left middle cerebral artery occlusion; 1D, 1E: 3D-ASL map (PLD=1525 ms), ATA(arrow) in M2; 1F: 3D-ASL map (PLD=2525 ms), and ATA (arrow) in M2.DWI: diffusion weighted imaging; MRA: magnetic reconance angiorgraphy;3D-ASL: three-dimensional arterial spin labeling; PLD: post labeling delay;ATA: arterial transit artifact.
2.3 Spearman相关性分析
PLD采用1525 ms和2525 ms,rCBF和ATA ASPECTS与ΔNIHSS 之间均存在负相关关系,rCBF 与ATA ASPECTS 之间均存在正相关关系。而且,PLD 采用2525 ms 时的r值均大于1525 ms 的。除了PLD 采 用1525 ms时,rCBF与ΔNIHSS呈低度相关性,余均呈中度相关性,且差异均有统计学意义(P<0.05)(表5、6)。

表5 ΔNIHSS与ATA ASPECTS的Spearman相关性分析结果Tab.5 Spearman bivariate correlate analysis between ΔNIHSS and ATA ASPECTS
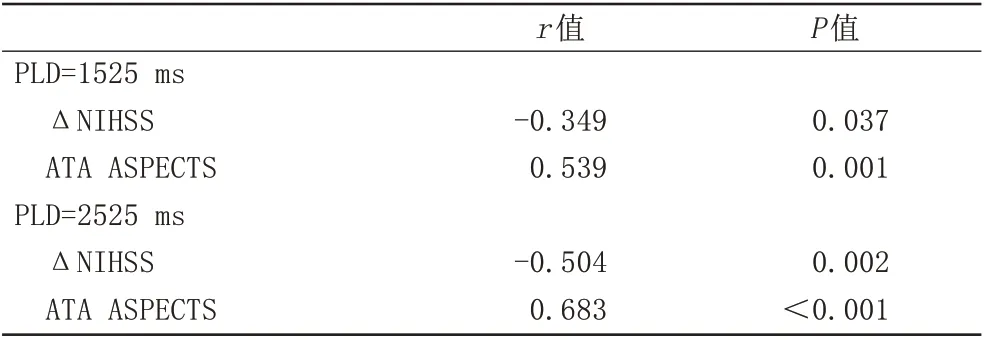
表6 rCBF与ΔNIHSS及ATA ASPECTS的Spearman相关性分析结果Tab.6 Spearman bivariate correlate analysis of rCBF,ΔNIHSS and ATA ASPECTS
2.4 CBF和rCBF的测量
PLD 采用1525 ms 和2525 ms,ATA(+)IAS(-)组的CBF 和rCBF 均高于ATA(+)IAS(+)组,但是,只有PLD 采用1525 ms 时,两组CBF 差异有统计学意义(P<0.05),余均无统计学意义(表7)。
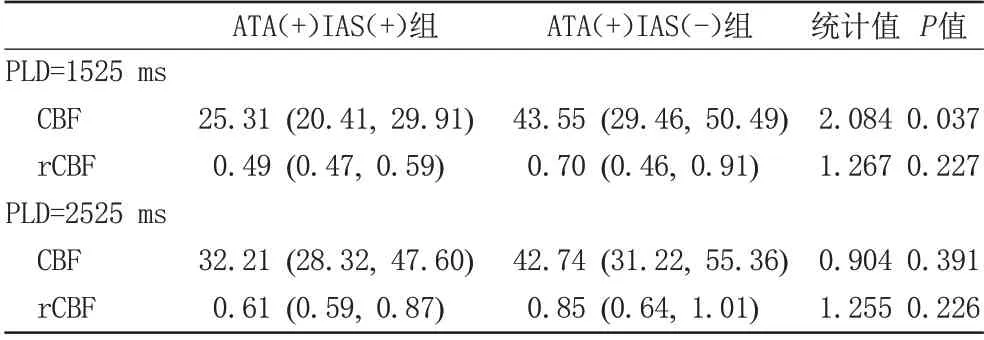
表7 ATA(+)IAS(+)组与ATA(+)IAS(-)组间CBF、rCBF比较结果Tab.7 Comparison of score difference of CBF and rCBF between ATA (+) IAS (+) group and ATA (+) IAS (-) group
3 讨论
本研究采用回顾性研究的方法,使用ATA 和IAS联合评估AIS 患者的近期临床预后。依据ATA 和IAS出现情况、ATA 分布范围以及测量ATA 分布区域的CBF,有利于评估AIS 患者的侧支循环开放状态,且PLD 采用2525 ms 较1525 ms 评估的准确性更高,将为延长血管内治疗时间窗、评估患者近期预后及指导临床制订治疗方案提供有效依据。这是国内首次提出ATA和IAS联合评估患者近期临床预后的研究。
3.1 ATA和IAS与近期临床预后的关系
AIS 病变区域的血流动力学决定疾病的预后,因此准确评估患者的侧支血流至关重要。DSA 是评估侧支血流的金标准,但是DSA 具有侵入性、获取和操作时间相对较长等局限性[7-8],AIS 患者一般较少使用,通常应用于需要血管内介入治疗的患者。而3D-ASL 可以定量测量CBF、评估侧支循环,无须外源性对比剂,无电离辐射,可短期内反复获取,使其在临床上很受欢迎[9]。通过对3D-ASL研究发现,责任血管闭塞后至再灌注前,侧支血流对维持细胞活力发挥重要作用[10]。当动脉到达时间(arterial transit time, ATT)比PLD 时间长时,延迟到达的血流在3D-ASL 图像上可表现为圆形、条状或蛇形高信号,被称为ATA[11]或IAS,两者的区别取决于所在的位置不同,ATA 代表软脑膜侧支血流[12],一般位于大脑皮质,IAS 代表血流阻滞,一般位于闭塞血管的近端[5]。二级软脑膜侧支血流对AIS 代偿灌注发挥重要作用[13-15],且颅内大血管狭窄或闭塞的患者更有可能建立侧支血流[16-17]。对于颅内动脉狭窄程度相似的患者,侧支血流开放良好的患者比开放不良的患者临床预后更好,溶栓时间窗更长[18-19]。
研究表明ATA 代表侧支血流,与AIS 患者良好预后相关[20],并且与DSA 侧支血流具有一致性[21-22]。PLD采用1525 ms和2525 ms,ATA(+)组的ΔNIHSS降幅大于ATA(-)组,且ATA ASPECTS 和rCBF 与ΔNIHSS 均呈负相关,ATA ASPECTS与rCBF呈正相关。这表明侧支血流建立越丰富,患侧CBF 越高,患者近期临床预后越好。虽然ATA(+)IAS (+)组与ATA(+)IAS(-)组之间的ΔNIHSS 差异无统计学意义(P>0.050),但是,PLD 采 用1525 ms 和2525 ms,ATA(+)IAS(-)组ΔNIHSS 降幅大于ATA(+)IAS(+)组,ATA(+)IAS(-)组的CBF 和rCBF 均高于ATA(+)IAS(+)组,由此可以推断ATA和IAS在影响近期临床预后及CBF方面可能起相反的作用。差异无统计学意义的原因可能是无法明确ATA和IAS各自的影响程度。
3.2 PLD采用1525 ms和2525 ms 3D-ASL图像比较
ATA ASPECTS、rCBF 与ΔNIHSS 之间的相关性:PLD 采用2525 ms 的相关性系数均大于1525 ms 的,除了PLD 采用1525 ms,rCBF 与ΔNIHSS 呈低度相关性,余均呈中度相关性。因此,PLD采用2525 ms评估的准确性高于1525 ms 的,PLD 采用2525 ms 评估侧支循环及近期临床预后更可靠。当然,PLD 采用1525 ms 有广泛侧支循环建立的患者,近期临床预后往往比较好。通过多个PLD 时间的3D-ASL 可以量化颅内动脉狭窄血管的顺向血流与侧支血流[23-24]。有研究表明使用减影图[24]、侧支梗死核心比率[25]、低灌注体积比[26]可以有效评估患者的侧支血流及临床预后。3D-ASL 图像研究的基础表明,PLD 采用1525 ms时主要反映顺向血流;PLD 采用2525 ms 时主要反映实际的灌注血流,减影图反映了逆向的侧支血流和缓慢的顺向血流[24],所以在反映侧支循环方面,相比于PLD 采用1525 ms,PLD 采用2525 ms 的3D-ASL 图像是更佳的,这是很多定量研究侧支血流的基础,在我们的研究中也进一步得到证实。因此,在评估患者近期临床预后方面,应该更加关注PLD 采用2525 ms的图像。3D-ASL会高估低灌注区域面积,两个PLD 时间中较长的PLD 会降低3D-ASL 对低灌注区域面积的高估[27]。ATA会高估CBF,而随着PLD时间延长,血液中T1的衰减可能会降低这种程度[28]。
3.3 3D-ASL对AIS患者的一站式评估
在3D-ASL图像上,ATA和IAS能够可视化识别[29],ATA 的分布范围能够准确评估,无须复杂的后处理,为AIS 患者节约检查时间。3D-ASL、DWI 和液体衰减反转恢复(fluid-attenuated inversion recovery,FLAIR)序列三者结合可以有效评估患者的近期临床预后,为后续治疗提供指导。3D-ASL 能够无创性评估AIS 患者血流动力学,伴随技术的进步,更多有价值的指标将会被挖掘[30]。
3.4 局限性
本研究仍有一些不足之处:(1)样本量较少;(2)我们选择的PLD可能只是总软脑膜侧支血流的一部分或早期到达的部分。根据DSA或CT评估的快速侧支血流推测,侧支血流中早期到达的部分可能更为重要,是缺血区域的高效代偿血流。在之后的研究中,应扩大样本量,明确ATA和IAS影响预后所占的比例。
4 结论
综上所述,依据ATA 和IAS 出现情况、ATA 分布范围以及测量ATA 分布区域的CBF,有利于评估AIS 患者的侧支循环开放状态,且PLD 采用2525 ms 较1525 ms 评估的准确性更高,将为延长血管内治疗时间窗、评估患者近期预后及指导临床制订治疗方案提供有效依据。
作者利益冲突声明:全体作者均声明无利益冲突。
作者贡献声明:贺业新设计本研究方案,获取、分析或解释本研究的数据,对稿件重要内容进行了修改,获得了山西省重点研发与计划项目的资助;杨丽起草和撰写稿件,获取、分析或解释本研究的数据;贺元彦、李彦瑶、张鹏飞获取、分析或解释本研究的数据,对稿件重要内容进行了修改;全体作者都同意发表最后的修改稿,同意对本研究的所有方面负责,确保本研究的准确性和诚信。
